Der Fall: Therapie einer zervikalen Resorption
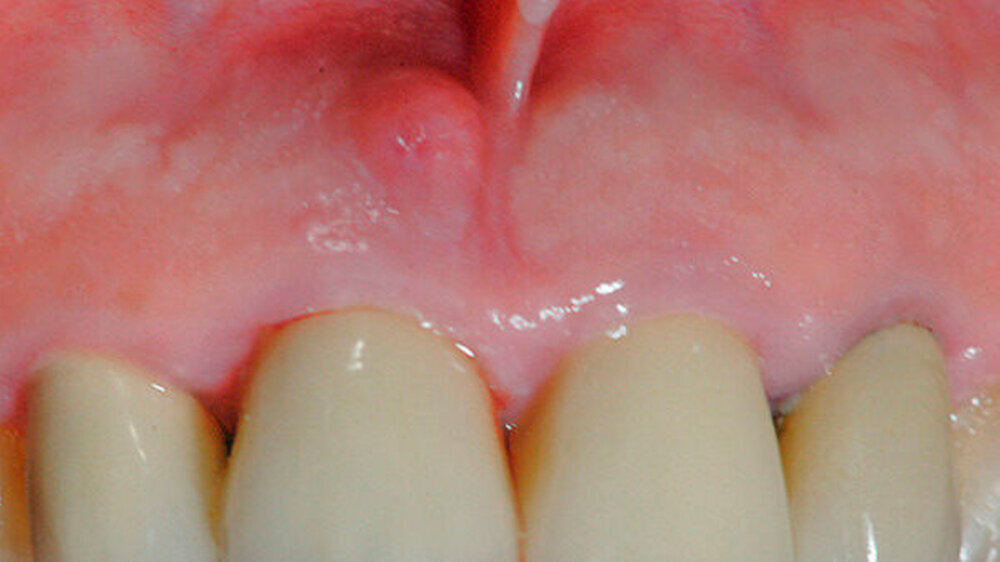
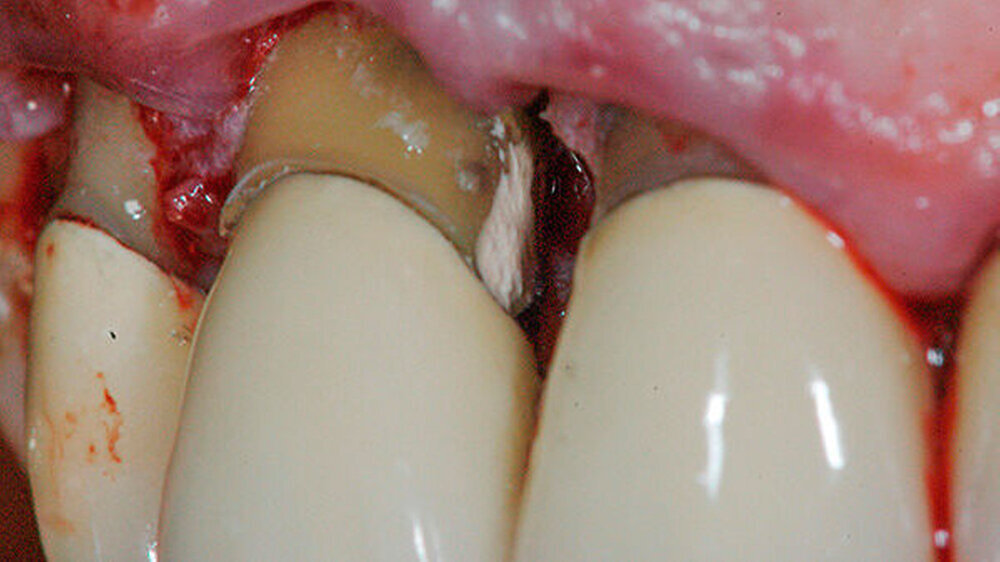
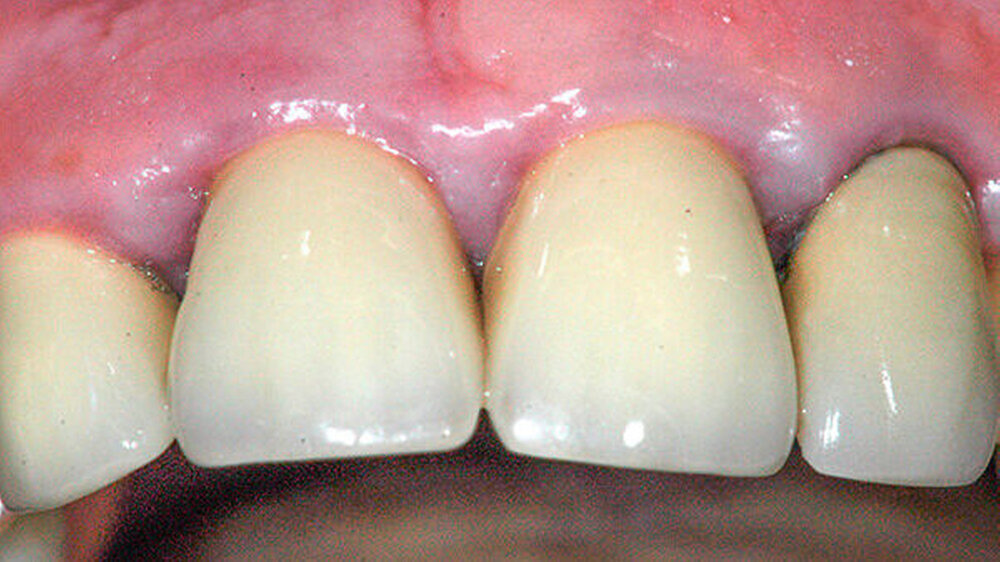
Im Rahmen einer zahnärztlichen Kontrolluntersuchung berichtete eine gesunde 58-jährige Patientin über eine rezidivierende nicht schmerzhafte Schwellung (Abbildung 1) sowie über gelegentliches Zahnfleischbluten aus dem Approximalbereich regio 11 und 21.
Diagnostik und Befund bezogen auf Zahn 11
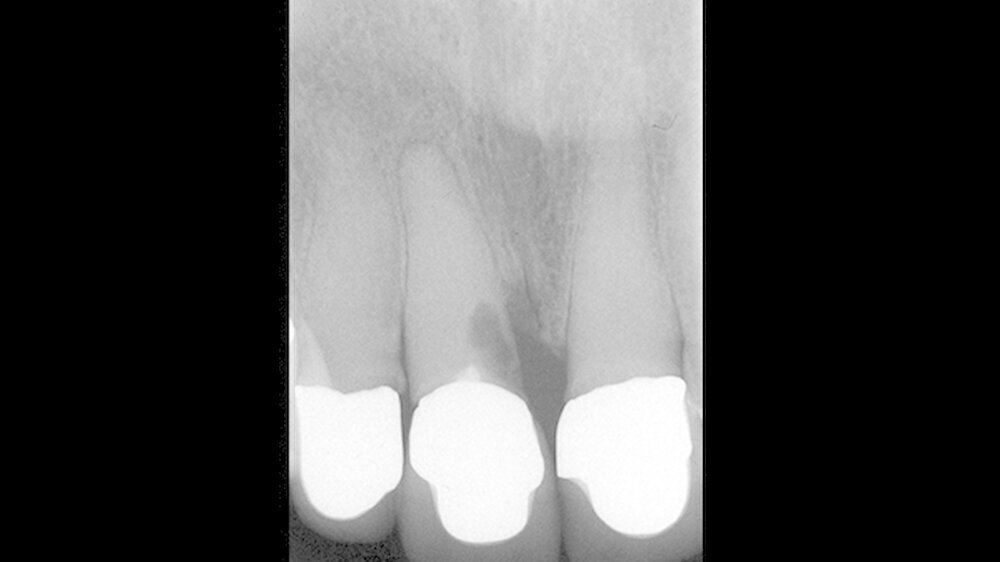
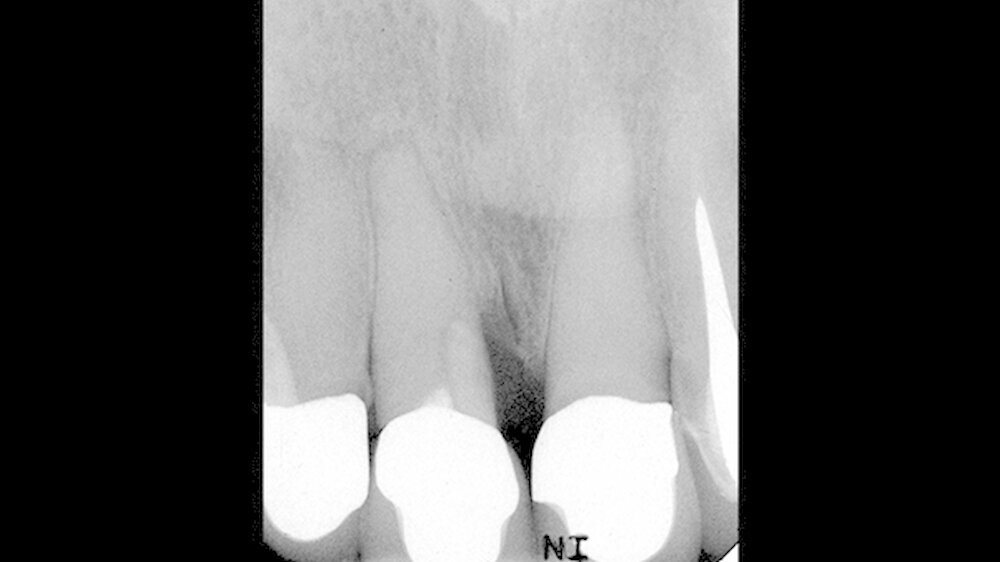
Der Zahn 11 war zum Untersuchungszeitpunkt mit einer VMK-Krone prothetisch versorgt. Bei der Sondierung des Zahnhalteapparats konnte eine erhöhte Taschentiefe mesial an 11 festgestellt werden. Die Perkussionsprobe sowie die Sensibilitätsprobe ergaben ein negatives Ergebnis. Auf dem angefertigten diagnostischen Röntgenbild (Abbildung 2) konnte ein vertikaler Knocheneinbruch sowie ein Zahnhartsubstanzdefekt im mesio-zervikalen Bereich unterhalb der prothetischen Krone an Zahn 11 festgestellt werden.
Das Wurzeldentin erschien über den gesamten Wurzelverlauf sehr kompakt, ein Wurzelkanal war röntgenologisch nicht erkennbar. Die apikalen Regionen der abgebildeten Zähne stellen sich auf dieser Aufnahme unauffällig dar. Im Rahmen der Anamnese konnte herausgefunden werden, dass die Überkronungen der Oberkieferfrontzähne nach einem Frontzahntrauma vor etwa 15 Jahren angefertigt worden sind.
Diagnose
Die Diagnose lautete "Zervikale Wurzelresorption".
Artikel nicht gefunden id_extern: typo3-import-article-120
<interactive-element xmlns:ns3="http://www.w3.org/1999/xlink" ns3:href="censhare:///service/assets/asset/id/" ns3:role="censhare:///service/masterdata/asset_rel_typedef;key=actual."/>
###more### ###title### Therapieoptionen ###title### ###more###
Therapieoptionen
Grundlegend bestehen vier unterschiedliche Therapieansätze zur Behandlung zervikaler Wurzelresorptionen [Rathe F et al., 2006]:
Konservative Therapie, wenn die Resorption mit einer Parodontitis assoziiert ist
Resektive Therapie nach chirurgischer Defektdarstellung
Regenerative Parodontaltherapie
Kieferorthopädische Extrusion, wenn ein chirurgischer Eingriff zur Freilegung der Resorptionsfläche vermieden werden soll.
Diskussion der Therapieoptionen
Konservative Therapie:Bedingt durch die Ausdehnung beziehungsweise Tiefe des Defekts kann durch eine geschlossene Parodontaltherapie der Wurzelbereich nicht suffizient gereinigt werden.
Resektive Therapie:Um eine gründliche Entfernung von Granulationsgewebe und einen suffizienten Defektverschluss zu erreichen, bietet sich die resektive Therapie als gute Behandlungsoption an. Bei der Wahl des Füllungsmaterials sollte ein Material verwendet werden, welches nach Möglichkeit keine Zytotoxizität besitzt und die Regeneration von Zahnzement fördert.
Bei chirurgischen Eingriffen im Frontzahnbereich besteht die Gefahr, dass es postoperativ durch Gingivarezessionen und Narbenbildung zu ästhetischen Einbußen kommen kann.
Regenerative Therapie:Grundsätzlich sollte eine regenerative Therapie angestrebt werden. Die regenerative Neubildung von parodontalen Strukturen scheint umso größer zu sein, je tiefer der Ausgangsdefekt ist und je mehr defektbegrenzende Knochenwände vorhanden sind [Sculean A et al., 2009; Eickholz P, 2005].
Regenerative Verfahren sind daher nur indiziert, wenn mindestens zwei defektbegrenzende Knochenwände vorhanden sind [Schrott A, 2012]. Eine parodontale Regeneration von einwandigen Defekten, wie in diesem Fall, kann nicht vorhersagbar erwartet werden.
Kieferorthopädische Extrusion:Ziel dieses Verfahrens ist, den Defekt durch Extrusion in den supragingivalen Bereich zu verlegen. Bedingt durch die Tiefe des Defekts schied diese Therapieform allerdings aus, da die verbleibende parodontale Verankerung der Wurzel zu gering wäre.
###more### ###title### Therapie ###title### ###more###
Therapie
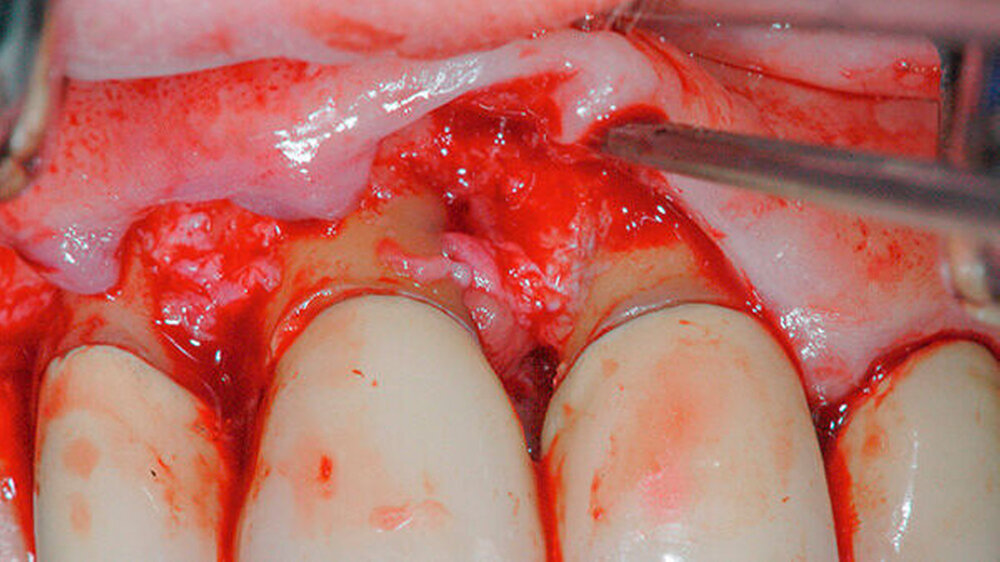
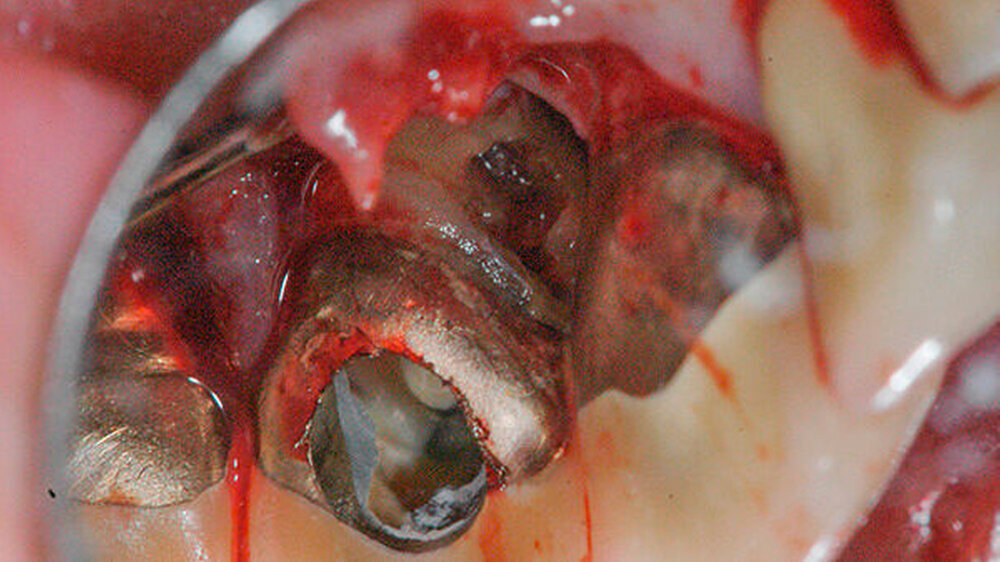
Um dem primären Wunsch der Patientin nach dem Erhalt des Zahns nachzukommen, blieb lediglich das resektive Verfahren als Therapieoption. Unter lokaler Anästhesie wurde der Defektbereich unter Bildung eines Mukoperiostlappens nach marginaler Schnittführung dargestellt (Abbildung 3).
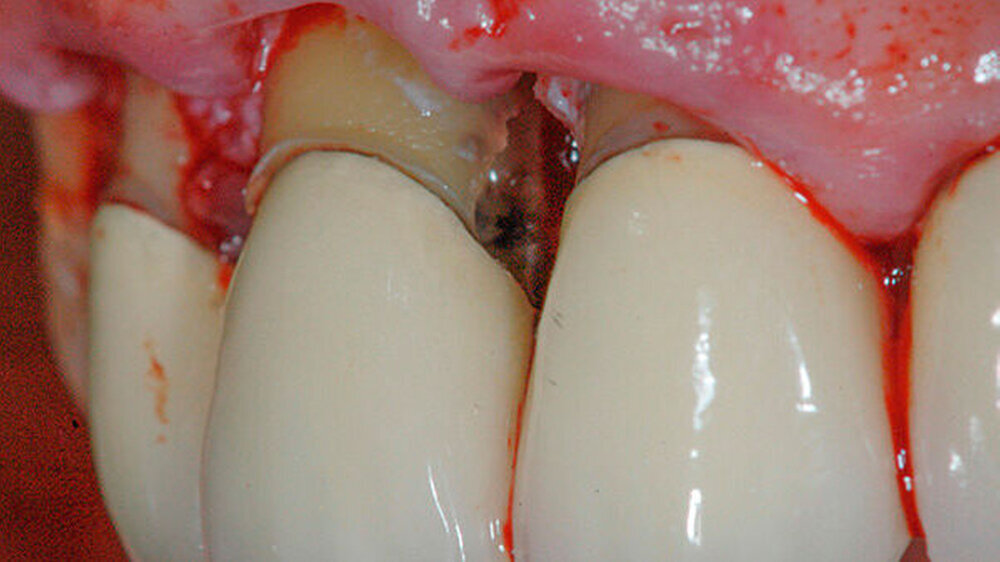
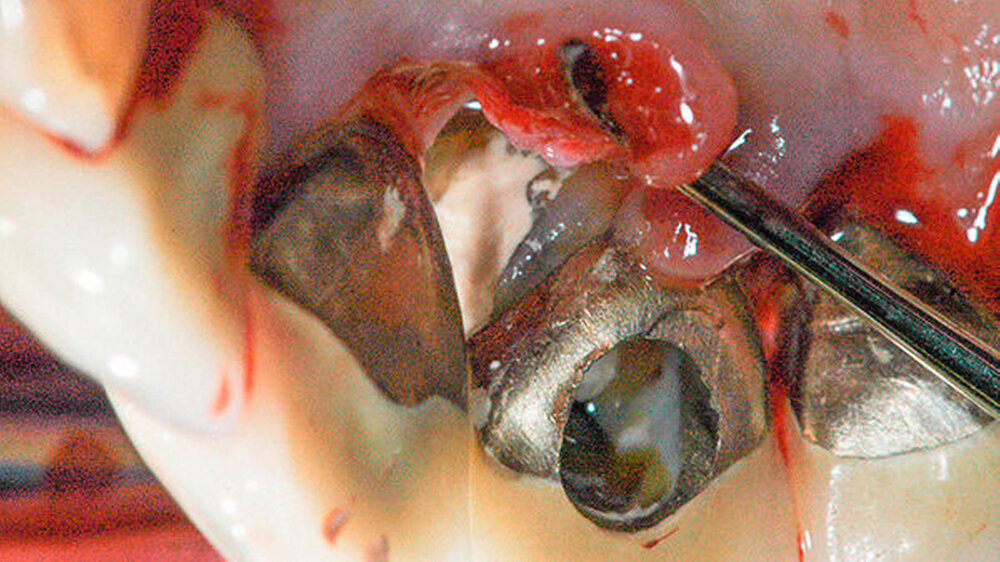
Das vorhandene Granulationsgewebe wurde entfernt und die Kavität in der Wurzel mit rotierenden Instrumenten geglättet (Abbildungen 4 und 5). Zusätzlich zum defektbedingten subkoronalen Zugang wurde der Zahn 11 trepaniert, um zu prüfen, ob ein Wurzelkanallumen auffindbar ist. Dies war allerdings nicht der Fall.
Die fertigpräparierte Kavität wurde mit Biodentine (Septodont, Niederkassel) (Abbildungen 6 und 7) gefüllt. Dieses Material hat sich als sehr biokompatibel erwiesen und scheint keinen negativen Einfluss auf die Zelldifferenzierung oder die speziellen Zellfunktionen zu haben [Laurent P et al., 2008].
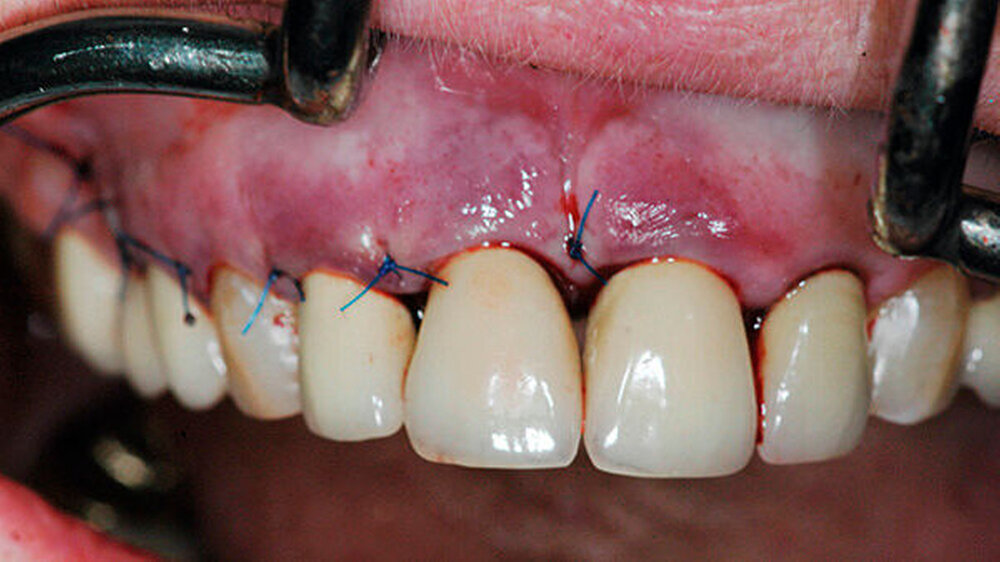
In vitro scheint Biodentine zudem einen positiven Einfluss auf die Proliferation von parodontalen Ligamentzellen zu besitzen [Jung S et al., 2013]. Nach dem Verschluss der Trepanationsöffnung mit Komposit erfolgte der Weichteilverschluss mit Einzelkopfnähten (Abbildung 8).
Die klinische und röntgenologische Kontrolle nach zwölf Monaten zeigt reizlose Weichteil- und stabile Knochenverhältnisse (Abbildungen 9 und 10). Die Taschensondierungstiefe mesial an Zahn 11 stellt sich weiterhin als erhöht dar.
Epikrise
Die zervikale Wurzelresorption tritt meist direkt unterhalb des epithelialen Attachments auf und entsteht letztlich durch eine Verletzung des Parodonts [Tronstad L, 1988]. Zu den prädisponierenden Faktoren gehören kieferorthopädische Behandlungen, interne Bleichverfahren und Traumata.
Zervikale Resorptionen können sich bis in die Zahnkrone ausdehnen, dabei kann es bedingt durch das gut vaskularisierte Granulationsgewebe zu einer „Pink“-Verfärbung der Zahnkrone kommen und damit zur Fehldiagnose „interne Wurzelresorption“ führen [Heithersay GS, 1999].
Im vorliegenden Fall konnte die Diagnose röntgenologisch und klinisch gesichert werden. Auch wenn der Nachbeobachtungszeitraum mit einem Jahr relativ kurz ist, kann die Tatsache, dass es nicht zu einem Fortschreiten des Knochenabbaus gekommen ist, als Erfolg gewertet werden. Bedingt durch die erhöhte parodontale Tasche sind engmaschige Kontrollen und die Aufnahme in ein parodontologisches Recall-System obligat, um die Situation auch weiterhin stabil zu halten.
OA Dr. Peter Robotta, MünsterUniversitätsklinikum MünsterZentrum für Zahn-, Mund- und KieferheilkundePoliklinik für ZahnerhaltungAlbert-Schweitzer-Campus 1, Gebäude W 30Waldeyerstraße 30, 48149 Münsterpeter.robotta@ukmuenster.de
Dieser Fall ist erschienen imSeptodont: Biodentine Handbuch Fallbericht 12.
Literatur:
Rathe F, Ratka-Krüger P. Externe Wurzelresorption. Schweiz Monatsschr Zahnmed 2006; 116: 245–253.
Sculean A, Arweiler NB. Klinische Konzepte in der regenerativen Parodontaltherapie. Quintessenz 2009; 60: 821–828.
Eickholz P. Glossar der Grundbegriffe für die Praxis, Regenerative Parodontaltherapie. Parodontologie 2005; 16: 337–340.
Schrott A. Tascheneliminierung versus Regeneration. Quintessenz 2012; 63: 1559–1565.
Laurent P, Camps J, de Méo M, Déjou J, About I. Induction of specific cell responses to a Ca3SiO5-based posterior restorative material. Dent Mater 2008; 24: 1486–1494.
Jung S, Mielert J, Dammaschke T. Human oral cells’ response to different endodontic restorative materials: An ex vivo study. Int Endod J 2013; 46 (Suppl. 100): 39 (R114).
Tronstad L. Root resorption-etiology, terminology and clinical manifestations. Endod Dent Traumatol 1988; 4: 241–251.
Heithersay GS. Clinical, radiographic, and histopathologic features of invasive cervical resorption. Quintessenz Int 1999; 30: 27–37.
Artikel nicht gefunden id_extern: typo3-import-article-120
<interactive-element xmlns:ns3="http://www.w3.org/1999/xlink" ns3:href="censhare:///service/assets/asset/id/" ns3:role="censhare:///service/masterdata/asset_rel_typedef;key=actual."/>