Nasopalatinale Zyste
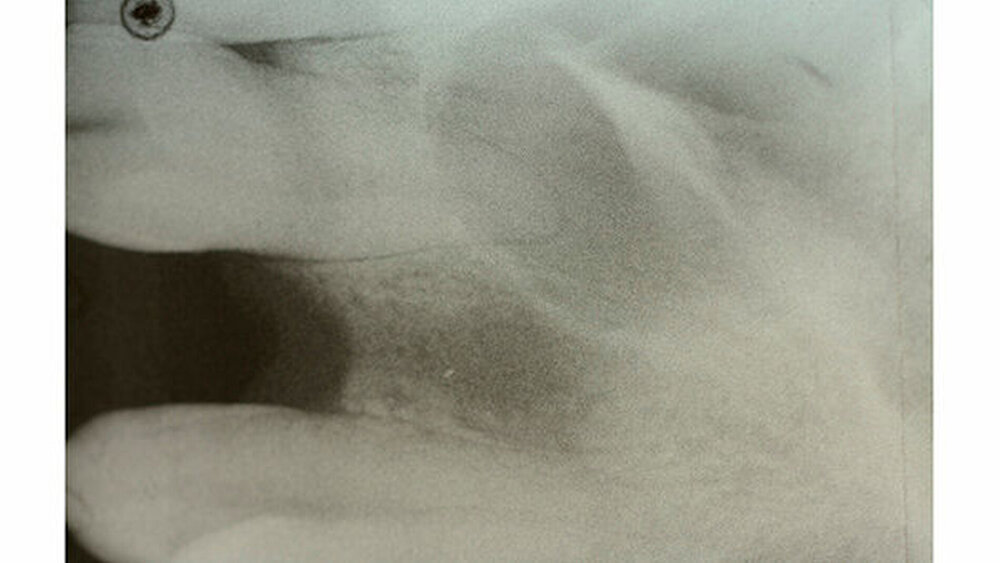
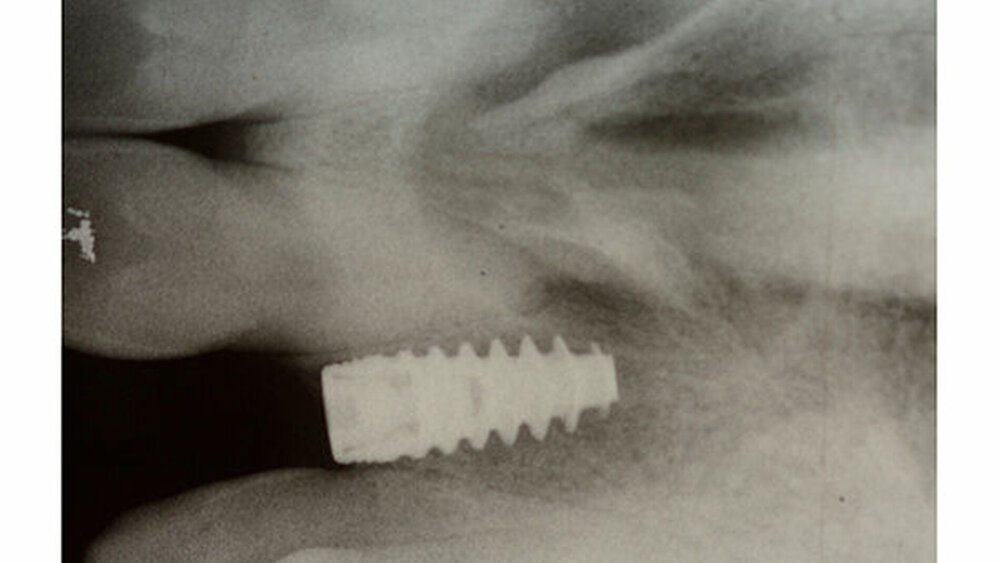
Nachdem er von seinem behandelnden Zahnarzt überwiesen worden war, stellte sich ein 37-jähriger Patient zur weiteren Abklärung einer infizierten nasopalatinalen Zyste in der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie des Universitätsklinikums Marburg vor. Vorausgegangen war eine Implantatinsertion Regio 22 alio loco zwei Monate zuvor (Abbildung 1 zeigt die präimplantologische Situation und Abbildung 2 den postimplantologischen Zustand).
Laut Aussage des Patienten kam es nach Implantatinsertion zu einer Infektion, die lokal mittels Iodoformstreifenwechsel und Lavanitspülung behandelt wurde. Der intraoral klinische Befund zeigte sich reizlos. Allgemeinanamnestisch präsentierte sich der Patient bis auf einen Verkehrsunfall im Jahre 1996 blande.
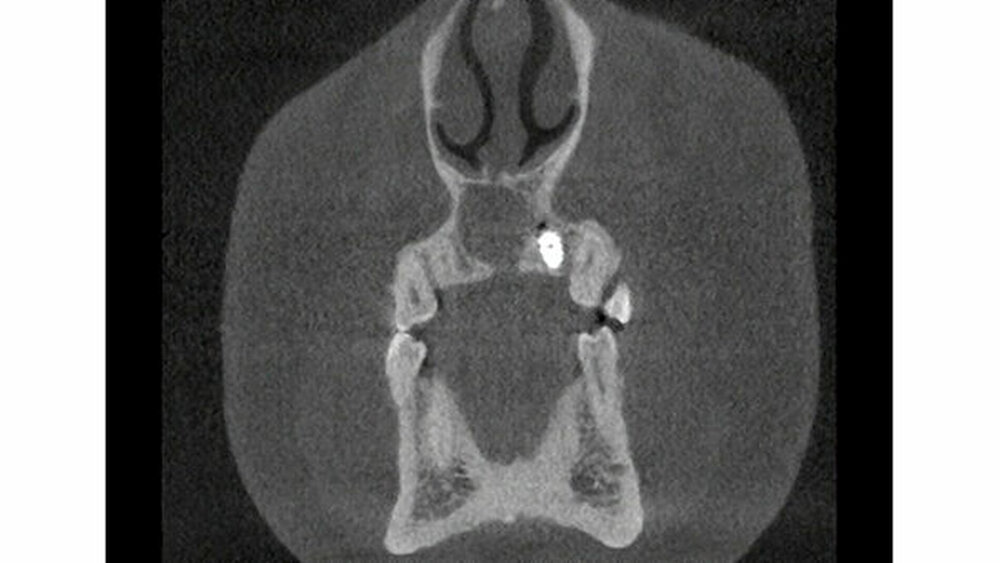
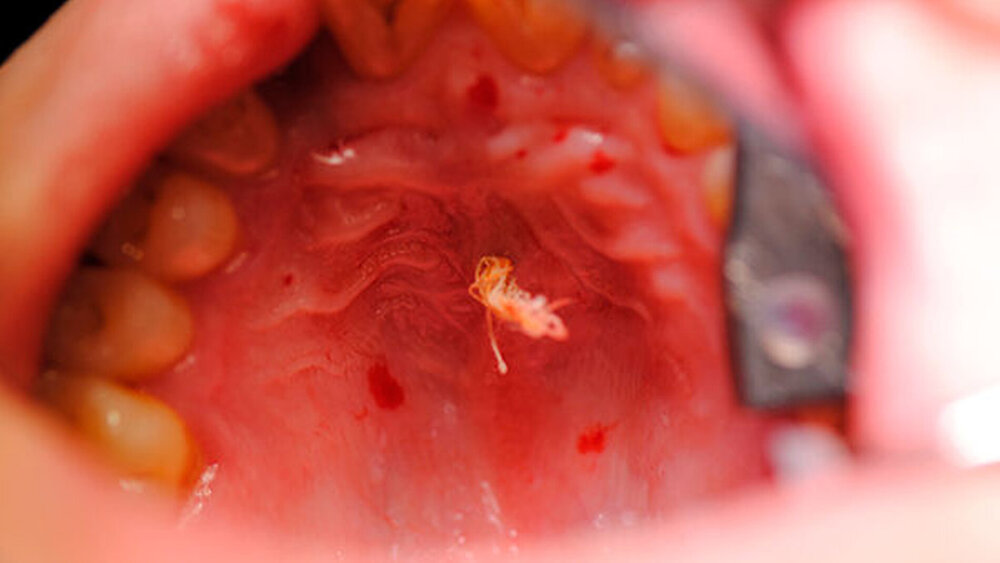
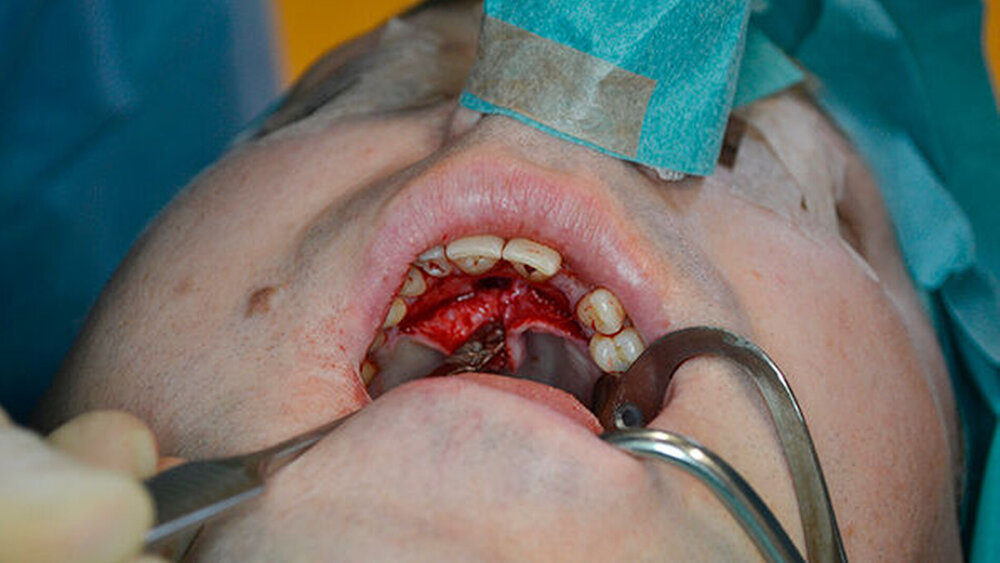
Zur weiteren Abklärung erfolgte eine dreidimensionale Bildgebung mittels DVT (Abbildung 3). Hier zeigte sich eine gut abgrenzbare Raumforderung im Bereich der Oberkieferfront mit Kontakt zum Canalis incisivus. Es wurde eine Zystektomie mit palatinaler Aufklappung in Kombination mit einer Beckenkammaugmentation durchgeführt. Intraoperativ kam es nach Injektion der Lokalanästhesie zu einem Spontanprolaps eines Idoformstreifens palatinal (Abbbildung 4).
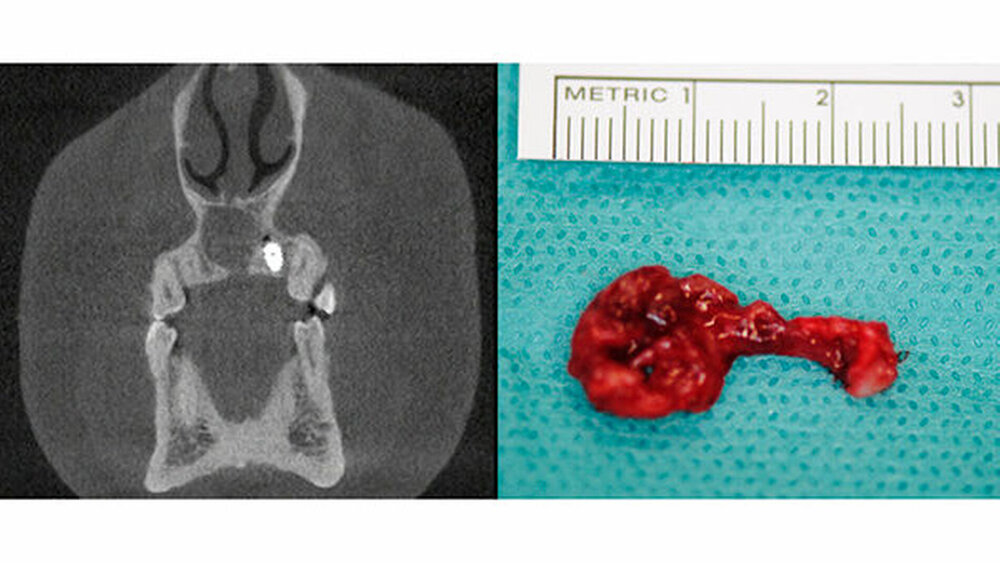
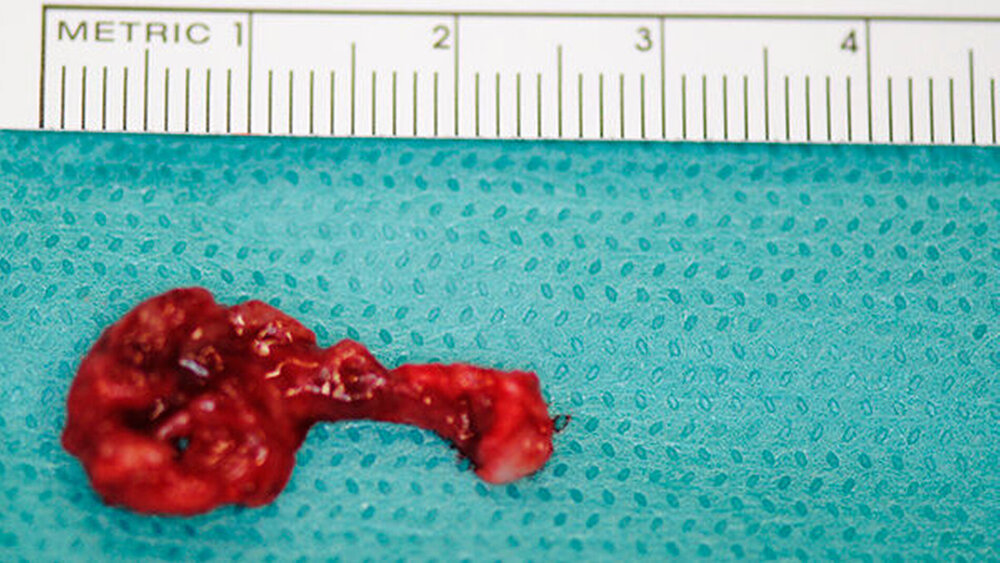
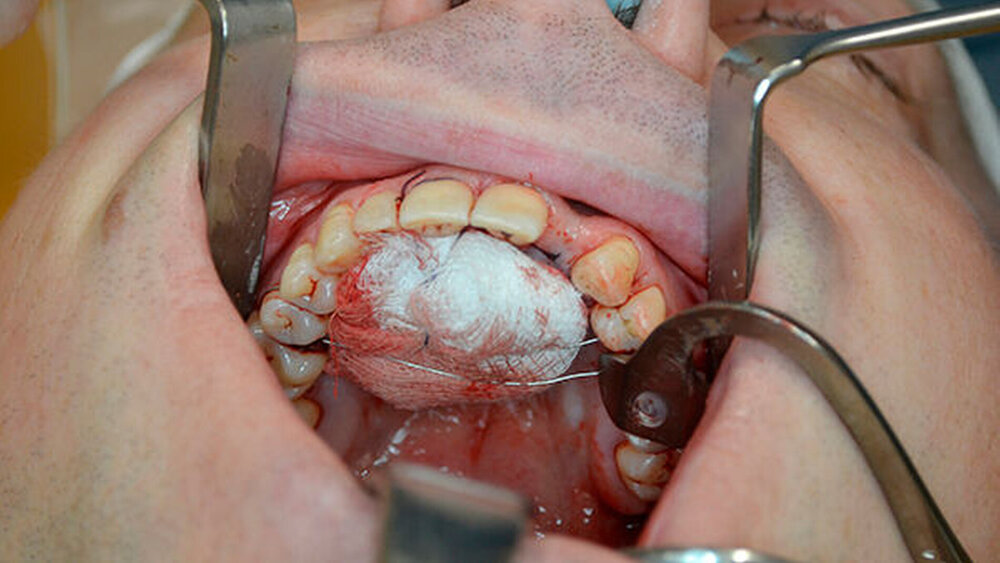
Die Zyste wurde in toto exstipiert und zur weiteren Diagnostik in die Pathologie abgegeben (Abbildung 5). Auf Grund eines Zystenvolumens von mehr als 2cm3in der DVT-Diagnostik wurde eine Knochenaugmentation mittels Beckenkammspongiosa durchgeführt. Nach enoralem Wundverschluss wurde ein Überknüpfverband mittels Iodoformvaselinestreifen angelegt und mittels Drahligaturen interdental fixiert (Abbildung 6).
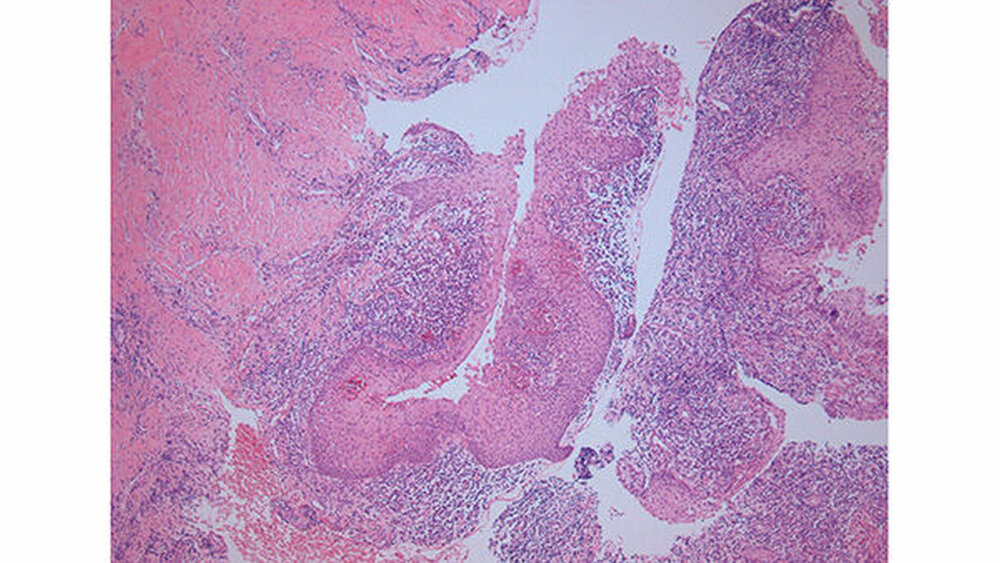
Der histopathologische Befund zeigte eine nasopalatinale Zyste mit mehrschichtig unverhornter plattenepithelialer Auskleidung und bandförmiger chronischer, fokal florider unspezifischer Entzündung (Abbildung 7).
Der weitere postoperative Verlauf gestaltete sich komplikationslos. Unter strikter Ernährung mittels nasogastraler Sonde sowie intravenöser antibiotischer Abschirmung kam es zu keinerlei Dehiszensen oder Nachblutungen. Die prothetische Eingliederung der Suprakonstruktion ist im Verlauf geplant.
###more### ###title### Diskussion ###title### ###more###
Diskussion
Die nasopalatinalen Zyste wurde erstmals durch Meyer im Jahre 1914 beschrieben und zählt zu den häufigsten nicht odontogenen Kieferzysten im Kieferbereich [Elliott et al., 2004]. Es zeigt sich ein gehäuftes Auftreten zwischen dem 40. und 60. Lebensjahr [Swanson et al., 1991]. Das klinische Bild reicht von einer asymptomatischen Schwellung im Bereich des Hartgaumens bis hin zur schmerzhaften Raumforderungen mit Spontanperforation bei entzündlicher Affektion [Hedin et al., 1978].
Häufig wird die Diagnose nebenbefundlich, wie auch in diesem Falls beschrieben, im Rahmen einer präoperativen Röntgendiagnostik gestellt. Hierbei zeigt sich meist eine gut abgrenzbare homogene Raumforderung mit einer herz- bis birnenförmiger Konfiguration in Projektion auf die Oberkieferfront, deren Spitze zwischen den beiden oberen Incisivi zum Liegen kommt.
Selten werden Durchmesser von mehr als zwei Zentimeter beobachtet [Staretz et al., 1990]. Die genaue Pathogenese ist noch unklar. Es wird postuliert, dass das Zurückbleiben oder die Fehlentwicklung von embryonalem Restgewebe mitverantwortlich sein könnte [Nortje et al., 1988].
Differenzialdiagnostisch kommen bei Kieferzysten Pseudozysten, keratozystisch odontogene Tumoren (KCOT), Ameloblastome, Knochensystemerkrankungen sowie benigne Kiefertumoren (zentrale Fibrome und eosinophile Granulome) als auch maligne Kiefertumoren (zentrales Kieferkarzinom, Zystenkarzinome oder ossäre Metastasen) in Betracht. In der Histologie zeigt sich bei dieser Zystenentität bei einer verstärkten Entwicklung zur Mundhöhle hin vermehrt Plattenepithel, bei einer weiter nasal orientierten Lage Flimmerepithel des Respirationstrakts, wobei auch Kombinationen aus beiden Epithelien in der Literatur beschrieben werden [Anneroth et al., 1986].
Die Therapie der Wahl besteht in den meisten Fällen aus der Enukleation bzw. Zystektomie (Partsch II) [Kempfle et al., 1972]. Im Gegensatz dazu wird bei der Zystostomie (Partsch I) das Zystenlumen nach Fensterung zu einer Nebenbucht der Mund- oder Kieferhöhle gemacht [Ciulli et al., 2009]. Das bei der Zystektomie im Operationssitus entstehende Blutkoagel wird primär bindegewebig und später ossär organisiert.
Die Vorteile dieses Therapieverfahrens sind die geringere Rezidivgefahr auf Grund der kompletten Histologie, die komplette knöcherne Regeneration und die kürzere Nachbehandlungszeit. Bei zunehmenden Zystendurchmesser mit mehr als 2cm steigt die Komplikationsrate sowie die Gefahr der Schädigung benachbarter anatomischer Strukturen wie Zähne, Zahnkeime, Nerven, Nasen- und Nasennebenhöhlen.
Die Prognose nach einer Zystenoperation ist sehr gut. Nur selten werden Rezidive oder Schäden des N. nasopalatinus beobachtet.
Dr. Dr. Paul HeymannDr. Anne AttrodtDr. Dr. Dr. Thomas ZiebartKlinik und Poliklinik für Mund-, Kiefer- und GesichtschirurgieUniversitätsklinikum Gießen und MarburgStandort MarburgBaldingerstraße, 35043 Marburgheymann.paul@gmail.com
Dr. med. Wilhelm NimphiusInstitut für PathologieUniversitätsklinikum Gießen und MarburgStandort MarburgBaldingerstraße, 35043 Marburg
Literatur
1. Elliott KA, Franzese CB, Pitman KT. Diagnosis and surgical management of nasopalatine duct cysts. Laryngoscope 2004; 114: 1336-1340.
2. Swanson KS, Kaugars GE, Gunsolley JC. Nasopalatine duct cyst: an analysis of 334 cases. J Oral Maxillofac Surg 1991; 49: 268-271.
3. Hedin M, Klamfeldt A, Persson G. Surgical treatment of nasopalatine duct cysts. A follow-up study. Int J Oral Surg 1978; 7: 427-433.
4. Staretz LR, Brada BJ, Schott TR. Well-defined radiolucent lesion in the maxillary anterior region. J Am Dent Assoc 1990; 120: 335-336.
5. Nortje CJ, Wood RE. The radiologic features of the nasopalatine duct cyst. An analysis of 46 cases. Dentomaxillofac Radiol 1988; 17: 129-132.
6. Anneroth G, Hall G, Stuge U. Nasopalatine duct cyst. Int J Oral Maxillofac Surg 1986; 15: 572-580.
7. Kempfle B, Stellmach R. [Surgical treatment of large jaw cysts by cystectomy (Partsch II) with autohemocomplement]. Med Hyg (Geneve) 1972; 30: 1472-1475.
8. Ciulli E, Rocci M, Bollero R et al. Maxillary cyst: description of a clinical case. Oral Implantol (Rome) 2009; 2: 28-33.