„Nicht-ärztliches Personal sollte mehr Aufgaben übernehmen“
Die Studie im Auftrag der Bertelsmann Stiftung kommt zu dem Ergebnis, dass die Hausärzteschaft dadurch im Schnitt fast zwei Drittel (65 Prozent) ihres Zeitvolumens einsparen könnte. Insbesondere wiederkehrende, aber gleichwohl anspruchsvolle Aufgaben ließen sich an entsprechend qualifizierte Fachkräfte abgeben – die dafür mitunter sogar studiert haben. Dazu zählen beispielsweise diagnostische Verfahren wie Sonographien, Kontrolluntersuchungen bei chronischen Erkrankungen wie Diabetes, Wundnachsorge oder Hausbesuche mit Routineaufgaben. Dank der freiwerdenden Kapazitäten könnten die Hausärztinnen und -ärzte insgesamt mehr Patientinnen und Patienten versorgen und sich für Behandlungen und Patientengespräche deutlich mehr Zeit nehmen.
Hierin läge also viel Potenzial, um den schon jetzt bestehenden Hausärztemangel zu lindern oder zu beseitigen. Bereits heute sind rund 5.000 Hausarztsitze in Deutschland nicht besetzt. Bis 2030 können laut Berechnungen des wissenschaftlichen Instituts der Barmer (bifg) weitere 3.200 Sitze nicht mit Hausärztinnen und -ärzten besetzt werden. Der aktuellen Studie zufolge wäre es theoretisch möglich, die Lücke von rund 8.200 Hausarztsitzen im Jahr 2030 mit rund 12.000 speziell geschulten Praxisassistentinnen und -assistenten abzudecken. Der Vorteil: Zum einen sind viele der benötigten Fachkräfte bereits entsprechend qualifiziert und im System. Zum anderen könnten vorhandene Assistenzkräfte durch eine Weiterbildung oder ein (berufsbegleitendes) Studium die Qualifikation erwerben. Das ließe sich deutlich schneller und einfacher umsetzen, als zusätzliche Hausärztinnen und -ärzte auszubilden.
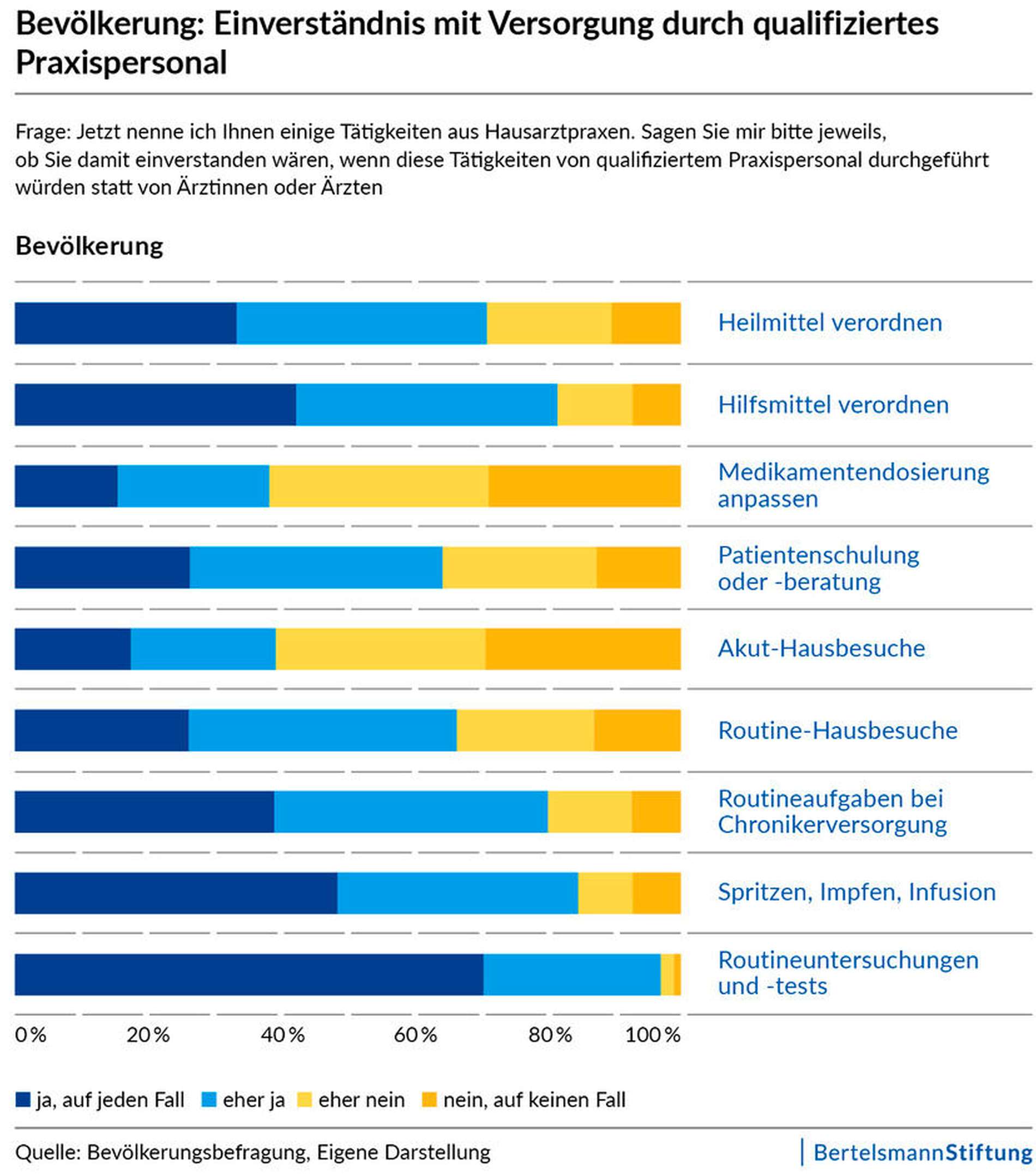
Befragungen im Auftrag der Bertelsmann Stiftung zeigen, dass sowohl die Ärzteschaft als auch die Bevölkerung offen für eine stärkere Aufgabenteilung in Hausarztpraxen sind. So stimmen rund drei Viertel der befragten Hausärztinnen und -ärzte der Aussage zu, dass bei der allgemeinen Patientenversorgung künftig stärker die Qualifikation für die Aufgabe zählen sollte und nicht die Zugehörigkeit zu einer bestimmten Berufsgruppe. Eine große Mehrheit der Hausärztinnen und -ärzte würde neun der elf abgefragten Versorgungstätigkeiten künftig gerne an andere Berufsgruppen übertragen. Lediglich bei Hausbesuchen aufgrund akuter Beschwerden und bei der Dosierung von Medikamenten sprechen sich viele der Befragten dagegen aus. Ein ähnliches Bild ergibt sich bei Ärztinnen und Ärzten in Weiterbildung.
Die Ergebnisse spiegeln sich in den Einschätzungen der repräsentativ befragten Bürgerinnen und Bürger wider (siehe Grafik): In den meisten Bereichen würden sie eine Übertragung der hausärztlichen Aufgaben mehrheitlich akzeptieren. Am höchsten ist die Bereitschaft mit Blick auf wiederkehrende Untersuchungen und Tests, gefolgt von Impfungen und Infusionen sowie Routineaufgaben bei chronischen Erkrankungen und der Verordnung von Hilfsmitteln. Auch hier fällt die Akzeptanz bei akuten Hausbesuchen und der Dosierung von Arzneimitteln am geringsten aus.
„Die Übernahme hausärztlicher Aufgaben durch hochqualifizierte Assistenzkräfte birgt großes Potenzial, trifft auf breite Akzeptanz und hat sich bereits in der Praxis bewährt“, kommentiert Jan Böcken, Gesundheitsexperte der Bertelsmann Stiftung. „Daher braucht es ein Umdenken: Es sind nicht zwingend zusätzliche Hausärztinnen und -ärzte nötig, um den Versorgungsbedarf zu decken. Viel aussichtsreicher ist es, Praxisassistenzberufe aufzuwerten und Mitarbeitende gezielt weiterzubilden. Je früher und systematischer damit begonnen wird, umso besser.“
„Bisher wird nur bezahlt, was über den Schreibtisch des Arztes geht.“
„Die Studie belegt eindrucksvoll, dass Delegationskonzepte ein zentraler Hebel sind, um die hausärztliche Versorgung in Zukunft sicherzustellen“, erklären die Bundesvorsitzenden des Hausärztinnen- und Hausärzteverbands, Prof. Dr. Nicola Buhlinger-Göpfarth und Dr. Markus Beier. „Nur, wenn wir die Arbeitslast innerhalb der Praxen auf mehr Schultern verteilen, können wir die Versorgung unserer alternden Bevölkerung auch in Zukunft in gewohnter Qualität sicherstellen. Das ist genau das, was wir als Hausärztinnen und Hausärzte seit vielen Jahren vertreten und fordern.“
Das Versorgungskonzept „Hausärztliches Primärversorgungszentrum – Patientenversorgung Interprofessionell“, kurz HÄPPI, sei bereits erprobt und zeige, wie es in Zukunft funktionieren könne. „Jede Fachkraft versorgt Patientinnen und Patienten nach ihren jeweiligen Kompetenzen in der Hausarztpraxis. Nicht jede Routinekontrolle einer gut eingestellten Patientin mit Bluthochdruck muss beispielsweise zwingend von einer Ärztin oder einem Arzt gesehen werden. Das können auch entsprechend weitergebildete nicht-ärztliche Fachkräfte innerhalb der Praxen übernehmen.“
Der entscheidende Punkt sei, dass die Versorgung auch in Zukunft klar an einer Stelle gebündelt werde. „Statt immer neue Anlaufstellen für die Patientinnen und Patienten zu schaffen, sollten die verschiedenen Fachkräfte unter dem Dach der Hausarztpraxis und unter der Verantwortung der Hausärztin beziehungsweise des Hausarztes im Team arbeiten.“ Zum einen sorge das für klare Versorgungsstrukturen, zum anderen sei so sichergestellt, dass im Zweifel die Ärztin oder der Arzt im Nebenzimmer immer ansprechbar ist. „Arztpraxen light“, in denen keine Ärztinnen und Ärzte arbeiten, „und ähnliche Modelle“ lehnt der Hausärztinnen- und Hausärzteverband kategorisch ab.
Damit sich Teampraxisstrukturen durchsetzen können, brauche es grundlegende Änderungen bei den rechtlichen Rahmenbedingungen und den Honorarstrukturen im Kollektivvertrag. „Bisher wird in der Regel nur bezahlt, was über den Schreibtisch der Ärztin oder des Arztes geht.“ Die Arbeit der Teams werde hingegen von den Krankenkassen kaum honoriert. Statt eines Arzt-Patienten-Kontaktes müsse in Zukunft der Praxis-Patienten-Kontakt der Maßstab sein.
„Klar ist: Moderne Teamversorgung wird es nicht zum Nulltarif geben“, heißt es weiter. „Es braucht zielgerichtete Förderungen, denn die Praxen können diesen Strukturwandel nicht allein schultern. Während einige Kassen das erkannt haben und entsprechend handeln, halten andere zwar gern Sonntagsreden, wenn es an die konkrete Umsetzung geht, schlagen sie sich dann aber in die Büsche.“