Therapie dentoalveolärer Verletzungen nach einem Badeunfall
Eine Freundin hatte den Unfall beobachtet, ihr zur Blutstillung Kompressen besorgt und sie umgehend in unsere Praxis gefahren.
Anamnese
Allgemein:
Systemische Erkrankungen, Allergien oder Medikamenteneinnahmen bestanden nicht. Sie war Nichtraucherin.
Akut:
Die Frau klagte über ziehende und pochende Schmerzen (Beginn mit Sturz, über Dauer in Intensität zunehmend, an Frischluft verstärkt) sowie Verletzungen und profuse Blutungen im Frontzahnbereich. Sie glaubte Zahn 21 verloren zu haben. Hinweise auf ein Schädel-Hirn-Trauma gab es keine. Alkoholeinfluss bestand nicht. Da der Tetanusschutz nicht vollständig nachgewiesen werden konnte, wurde eine Auffrischungsimpfung organisiert. Zahnprobleme hatte die Patientin zuvor nie. Beim Hauszahnarzt war sie im Einjahresrecall. Orthodontie fand nie statt. Die Patientin war beim Gedanken an eine notwenige Behandlung ruhig und compliant.
Befundung
Extraoral
Weichgewebe:
Knie und Hände waren oberflächlich geschürft. Die Nasolabialregion war geschwollen.
Hartgewebe:
o.p.B.
Funktion:
Kiefergelenke, Kaumuskulatur, Mundöffnung, Unterkieferbeweglichkeit und vertikale Relation waren o.p.B. Im Frontzahnbereich war der Lippenschluss nur erschwert möglich. Die statische Okklusion empfand die Patientin als unauffällig. Bei dynamischer Okklusion irritierte sie die Lücke Regio 21. Der Overbite betrug 3 mm, der Overjet 0,5 mm.
Intraoral
Stomatologie:
Lippen, Zunge, Rachen, Mundboden und Wangen waren o.p.B.. In Regio 21 war die orale Mukosa in der Umschlagsfalte perforiert und vom Margo gingivae bis zur Umschlagsfalte vertikal eingerissen. Die Oberlippe war vorgewölbt, das vestibuläre Weichgewebe geschwollen. Speichelfluss, Mukosabefeuchtung und Bändchen waren o.p.B.. Der parodontale Phänotyp war dünn, das Band keratinisierter Gingiva schmal.
Zahnstatus:
Die Zähne 18, 28, 38 und 48 waren entfernt worden. Das adulte Gebiss (17-27; 37-47) war vollständig und kariesfrei. Zahn 21 war traumabedingt vestibuloapikal und außerhalb seiner Alveole positioniert. Die Zähne 16 und 46 hatten suffiziente Kronen, Zahn 26 eine suffiziente Füllung. Gebissanomalien, orthodontische Apparaturen, oder herausnehmbarer Zahnersatz lagen nicht vor.
Zahnhartsubstanz, Endodont:
Die Zahnkronen von 11 und 21 hatten inzisal frakturierte, fehlende Kronenanteile. Beide Frakturen legten Dentin frei und waren ohne Pulpabeteiligung. Die Kronenfraktur am 21 war größer und näher Richtung Pulpa als die an Zahn 11. In Frakturnähe hatten 11 und 21 quere Schmelzrisse. Die Zahnhartsubstanz der Nachbarzähne und Antagonisten war o.p.B.. Die Vitalität war an 12, 11 und 22 positiv, an 21 negativ.
Parodont, Alveolarfortsatz:
Die Zähne 12 und 22 hatten Verletzungen des Parodonts mit Perkussionsempfindlichkeit, ohne Lockerung oder Dislokation. Zahn 11 hatte eine Verletzung des Parodonts mit Perkussionsempfindlichkeit, Lockerungsgrad II, moderater Sulcusblutung und ohne Dislokation. Zahn 21 hatte eine umfangreiche Verletzung des Parodonts. Die Zahnkrone war so stark nach vestibulär disloziert, dass die obere Hälfte der Alveole leer war. Dabei war die vestibuläre Alveolenwand frakturiert.
Im Frakturbereich war eine Knochenstufe tastbar. Der Zahn war im Alveolarknochen verkeilt. Die Zahnkrone war, verglichen mit den Nachbarzähnen, in Infraposition. Mit einer Quetschung beziehungsweise einem Abriss des Parodontalligaments war zumindest partiell zu rechnen. Ebenso möglich war eine partielle Quetschung des Alveolarknochens. Die Okklusion war durch die Dislokation nicht gestört. Die Perkussion war empfindlich, ihr Schall metallisch. Aus der Alveole sowie aus dem vertikalen gingivalen Entlastungsriss, der vor der Alveolenwandfraktur lag, blutete es profus.
12 und 22 hatten vestibulär eine Rezession vom Typ 1 nach Cairo et al. (2011), Zahn 11 vom Typ 2. Die Rezessionen waren nicht sensiblel und ohne keilförmige Defekte. Keratinisierte Gingiva war vorhanden. Regio 21 war nicht beurteilbar.
Die Zähne außerhalb des Traumabereichs 12-22 waren o.p.B..
Die Mundhygiene war zu optimieren. Der API nach Lange (1975) betrug 40 Prozent, der SBI nach Lange (1981) 35 Prozent. Der PSI nach ADA und AAP (1992) betrug 2 2 2 2 2 2.
Radiologisch
Zum Ausschluss von Kiefer- beziehungsweise Gelenkfrakturen wurde ein OPG erstellt. Sichtbar waren die Dislokation von 21 und die Zahnkronenfraktur an Zahn 11. Das restliche OPG war o.p.B..
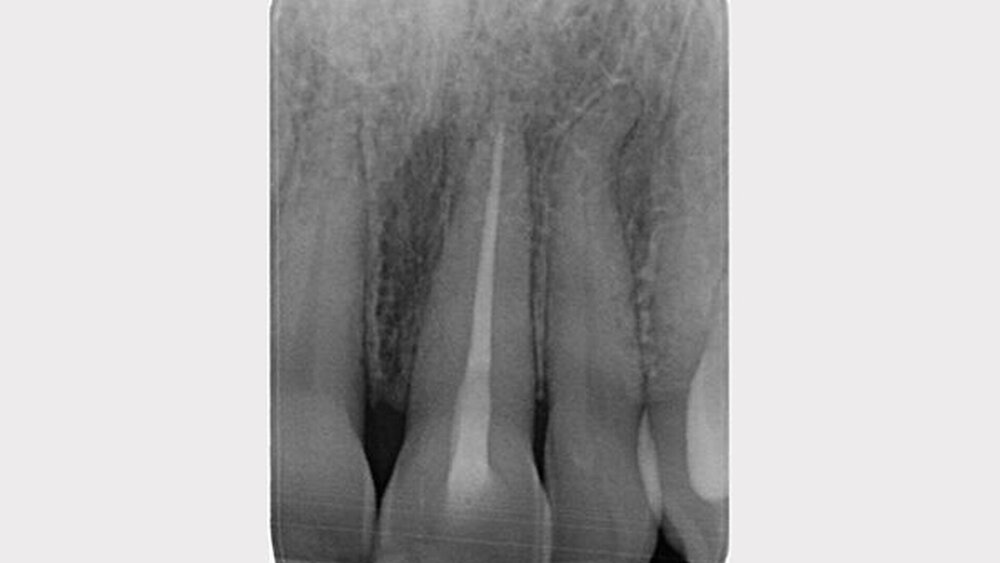
Zur Detaildiagnostik war ein Zahnfilm von 11 und 21 indiziert. An Zahn 11 war neben der Kronenfraktur ein geringfügig erweiterter Parodontalspalt sichtbar. An Zahn 21 war eine Infraposition durch Dislokation in nicht axialer und in apikaler Richtung sichtbar. Weitere bildgebende Verfahren waren nicht nötig.
Diagnose
Dentoalveoläre Verletzung Regio 12-22 infolge Trauma
Zahn 12:
Konkussion
Zahn 11:
Lockerung mit unkomplizierter Zahnkronenfraktur
Zahn 21:
Kombination aus lateraler Dislokation nach vestibulär und intrusiver Dislokation nach apikal, mit Verkeilung im Alveolarknochen, mit partieller Fraktur des bezahnten Alveolarfortsatzes durch Bruch und Dislokation der vestibulären Alveolenwand, mit vertikalem Entlastungsriss der Gingiva und mit unkomplizierter Zahnkronenfraktur
Zahn 22:
Konkussion
Therapie
Die Akuttherapie am Unfalltag bestand aus sofortiger Wundversorgung (minimalinvasive Reposition, Ruhigstellung und Weichgewebsversorgung) mit begleitender Schmerztherapie. Dabei wurde nach den Grundsätzen Hartgewebe vor Weichgewebe und von innen nach außen vorgegangen [S2K-Leitline, 2015].
Zahn 21
Der chirurgischen Reponierung von 21 gingen Infiltrationsanästhesie, Alveoleninspektion und -säuberung mit Kochsalz voraus. Die Position wurde klinisch und röntgenologisch kontrolliert. Ein loses Fragment der bukkalen Alveolarwand wurde reponiert. Die Alveole wurde manuell komprimiert.
Die Ruhigstellung erfolgte mit flexibler Schienung für drei Wochen mit Titanium Trauma Splint® von 13-23. Die Schienenlänge involvierte beidseits zwei feste Zähne. Die Befestigung erfolgte adhäsiv, unter Beachtung der Lippe und der Okklusion. Die Wahl und Dauer der Schienung war ein Kompromiss für die Kombination von Zahn- und partieller Alveolarfortsatzverletzung. Die Dentinwunden von 11 und 21 wurden zum Schutz gegen die Mundhöhle und zur Minderung der Infektionsgefahr der Pulpa adhäsiv mit Flow abgedeckt.
Die Weichgewebsverletzung vestibular von 21 wurde mit Einzelknopfnähten und Laurellnaht spannungsfrei reponiert. Zur Resorptionsprophylaxe wurde systemisch Doxycyclin und im Falle von Schmerzen Ibuprophen® verordnet [Filippi et. al., 2000].
Zähne 12, 11, 22
Die notwendige Schienung hatte für 11, 12 und 22 die Nebeneffekte der Entlastung von äußeren Kräften und einer Komfortverbesserung durch Schmerzreduktion und Erleichterung der Nahrungsaufnahme. Die Patientin wurde über Mundhygiene (weiche Zahnbürste, CHX), weiche Kost und Kühlung des Traumagebiets aufgeklärt.
Drei Tage posttraumal war die erste Wundkontrolle. Die Patientin war schmerzfrei. Der Lippenschluss war ungestört möglich. Die dynamische Okklusion war nicht mehr gestört. Die Nasolabialregion war, wie erwartet, stärker geschwollen als am Unfalltag. Die Patientin berichtete einen Schwellungsrückgang verglichen zum Vortag.
Intraoral war das Weichgewebe Regio 21 moderat geschwollen und schmerzte bei Palpation leicht. In Regio 12, 11 und 22 war die Palpation schmerzfrei. Die Schienung war suffizient. Das Weichgewebe zeigte bisher eine reizfreie Wundheilung. Bei Zahn 21 waren Vitalität negativ und Perkussion unklar. Die Restbezahnung war o.p.B.. 12-22 zeigten keinen ankylotischen Klopfschall, gesunde Sondierungswerte, keine neue Fraktur und keine Verfärbung. Es erfolgte eine vorsichtige Zahnreinigung mit erneuter Mundhygieneinstruktion.
Zehn Tage posttraumal erfolgte eine weitere Kontrolle, die Nahtentfernung sowie die Einleitung einer Wurzelkanalbehandlung an Zahn 21.
Die Patientin war ohne Medikamente beschwerdefrei. Extraoral war keine Schwellung mehr sichtbar, intraoral war das Weichgewebe Regio 21 noch leicht geschwollen. Es gab keine neuen Entzündungszeichen. Die Schienung war weiterhin suffizient. Die Heilung des Weichgewebes war fortgeschritten. Die Nähte wurden entfernt. An 21 war die Vitalität weiterhin negativ. Die Perkussion war leicht positiv. Die Palpation vestibular 21 schmerzte moderat. Die Restbezahnung war o.p.B.. Alle Zähne wurden gereinigt.
Die Wurzelkanalbehandlung war indiziert, da die Dislokation von 21 bei abgeschlossenem Wurzelwachstum größer als 2 mm war, so dass eine Infektion des Endodonts und keine Pulparegneration zu erwarten waren [Ferrazzini et al., 2008]. Die Trepanation erfolgte minimalinvasiv. Die Pulpa war teilweise nekrotisch und bestätigte den Verdacht auf eine irreversible Schädigung. Es erfolgte eine Pulpektomie. Das Kanalsystem wurde temporär mittels Ledermix-Einlage (Resorptionsprophylaxe) und Komposit verschlossen.
Die gesamte Wurzelkanalbehandlung wurde unter aseptischer Arbeitsweise, absoluter Trockenlegung, mittels OP Mikroskop und sterilem Instrumentarium durchgeführt. Bis zur Wurzelfüllung bekam die Patientin keine systemische Medikation und war schmerzfrei (1. Sitzung mit/ 2. und 3. Sitzung ohne Lokalanästhesie). Desinfiziert wurde mit Ethanol 70 Prozent (Zahn und Kofferdam), EDTA 17 Prozent und NaOCl2 6 Prozent (Wurzelkanalsystem ultraschallaktiviert).
21 Tage posttraumal wurde die Schienung entfernt. Regio 12-22 war o.p.B.. Da die Zähne 11 und 21 fest waren, brauchte es keine weitere Schienung. Die Mundhygiene war gut.
Am nächsten Tag wurden die Zähne 11 und 21 mit Kompositaufbauten direkt restauriert. Der ästhetische Befund zuvor war, abgesehen von der disharmonischen weißen Anatomie infolge der Kronenfrakturen von 11 und 21, o.p.B.. Vor der Restauration erfolgte ein direktes Mock-up, das mit Silikonschlüssel festgehalten wurde. Mit ihm wurde eine dünne Schicht Schmelzmasse als palatinale Wand übertragen. Da die Approximalkontakte nicht vollständig aufgelöst waren, wurden Transparenzmatrizen mit Keilchen verwendet. Anschließend wurden opake Dentinmassen (Dentinkern größer als ein natürlicher; partielle Ausdehnung auf Schmelzanschrägung) und eine abschießend dünne Schmelzschicht geschichtet. Die endgültige Anpassung von Mikromorphologie und Oberflächenglanz an die Nachbarzähne erfolgte durch Politur.
Vor der Fortsetzung der Wurzelkanalbehandlung an 21 war ein Zahnfilm indiziert, da der inzisale Referenzpunkt nach dem Aufbau verändert war. Temporärer Verschluss und Ledermix wurden entfernt. Das Wurzelkanalsystem erschien o.p.B.. Die elektronisch bestimmte Arbeitslänge wurde mittels Zielaufnahme bestätigt. Der fertig aufbereitete Wurzelkanal entsprach dieser in der Länge, umschloss den ursprünglichen Kanal und erhielt die apikale Konstriktion. In den getrockneten Kanal wurde Calciumhydroxid eingebracht und der Zahn temporär verschlossen.
Ein Monat posttraumal erfolgte nach anhaltender Beschwerdefreiheit die Wurzelfüllung durch vertikale Kondensation. 12-22 waren fest, perkussionsnegativ und außer 21 vital. Das Weichgewebe war verheilt und die Gingivarezessionen waren stabil. Entzündungszeichen, ankylotischer Klopfschall, pathologische Sondierungswerte, Frakturen und Zahnkronenverfärbungen konnten ausgeschlossen werden. Die Palpation war o.p.B.
Die Guttapercha wurde unter der Schmelz-Zement-Grenze abgetrennt, um späteren Zahnverfärbungen vorzubeugen. Die Wurzelfüllung war röntgenologisch o.p.B. Die Deckfüllung erfolgte zur Prävention einer Kontamination oder Fraktur mittes definitiver Kompositfüllung.
Nachkontrollen fanden nach drei Wochen; zwei, sechs, zwölf und 24 Monaten statt.
Zu allen Zeitpunkten war die klinische Nachkontrolle von 12-22 o.p.B.. Die Anamnese war unverändert, die Patientin beschwerdefrei. Alle vier Zähne waren fest und perkussionsnegativ. 12, 11 und 22 waren vital. Das Weichgewebe war gesund. Die Gingivarezessionen waren stabil. Entzündungszeichen, ankylotischer Klopfschall, pathologische Sondierungswerte, Frakturen und Zahnkronenverfärbungen konnten ausgeschlossen werden. Die Palpation war o.p.B.. Die Mundhygiene war sehr gut (API 6-8 Prozent, SBI 8-10 Prozent).
Nach zwölf Monaten war ein OPG zur Früherkennung posttraumaler Komplikationen indiziert. 12, 11, 21 und 22 waren periapikal o.p.B. und ohne Resorptionsanzeichen. Das restliche OPG war ebenfalls o.p.B..
Nach 24 Monaten wurde die Wurzelfüllung an 21 mittels Zahnfilm kontrolliert. Der Heilungsverlauf war o.p.B.. Für ein gutes Ergebnis der Wurzelkanalbehandlung sprachen der unauffällige Parodontalspalt, keine Fistel, kein Funktionsverlust, keine Schwellung und die anhaltende Schmerzfreiheit.
Diskussion
Ziel der Traumatherapie war ein langzeitstabiles, funktionelles, ästhetisches und parodontal unauffälliges Ergebnis. Dies wurde bis zum jetztigen Zeitpunkt erreicht. Bei Kombinationsverletzungen treten Komplikationen mit höherer Wahrscheinlichkeit auf. Bisherige und zukünftige Nachsorgen dienen zur Überprüfung möglicher Komplikationen beziehungsweise um solchen gegebenenfalls frühzeitig entgegenwirken zu können. Wichtig war die minimalinvasive Akuttherapie, mit der Zahn-, Gewebsverlust und Infektionen vermieden werden konnten. Durch sie sind gegebenenfalls notwendige spätere Interventionen einfacher und unter Offenhaltung aller Therapieoptionen möglich.
Die Vitalerhaltung der Pulpen von 12, 11 und 22 ist prognostisch als gut einzustufen. Zukünftige Pulpanekrosen beziehungsweise Obiliterationen und externe Wurzelresorptionen sind unwahrscheinlich (<6 Prozent beziehungsweise <1 Prozent der Fälle) [S2K-Leitline, 2015].
Die Entscheidung zur Reponierung wurde gefällt, da die intrusive Dislokation > 6 mm [Humphrey, 2003], der Wurzelkontakt mit der Alveole stark reduziert und ein vollständiger Lippenschluss unmöglich war. Die Reponierung konnte kieferorthopädisch oder chirurgisch erfolgen. Wir entschieden uns wegen der einfacheren Praktikabilität mit schnellerem Ergebnis für die chirurgische Variante.
Durch das große Dislokationsausmaß von Zahn 21 können Verletzungsfolgen am Zahn (Verfärbungen, Okklusionshindernisse, Zahnverlust), Desmodont (Infektionen, Defekte, Ankylose und Resorptionen), Weichgewebe, Knochen oder Endodont auftreten. Im Falle einer prognostisch wahrscheinlichen Ankylose wäre das abgeschlossene Wurzel- und Kieferwachstum günstig, so dass eine Ankylose langfristig als Ergebnis geduldet werden könnte und keine Indikation zur Extraktion darstellte [S2K-Leitline, 2015].
Die Wurzelkanalbehandlung beugte einer Infektion des Endodonts vor und minimierte das Risiko einer Wurzelresortionen. Nach Berthold (2005) ist eine flexible Schienung von chirurgisch reponierten Zähnen für 1-3 Wochen indiziert, bei Involvierung von Alveolarfortsatzverletzungen für 1-4 Wochen. Wir planten eine Ruhigstellung mittels Titanium Trauma Splint® von 13-23 für drei Wochen, um der Heilungsformierung der Alveole möglichst viel Zeit zu geben.
Die Wurzelkanalbehandlung wurde, wie in der Literatur empfohlen [Ferrazzini, 2008], während der Schienungspase eingeleitet. Die akut fehlende Reaktion von 21 auf den Sensibilitätstest wäre keine Indikation zur Wurzelkanalbehandlung gewesen, da eine positive Reaktion posttraumal mehrere Monate fehlen kann [ESE Guidelines]. Wir entschieden uns für die Einleitung nach der Hälfte der Schienungszeit, um die Ruhigstellung und Festigung in der Anfangsphase nicht durch iatrogene Kräfte zu gefährden. Die Obturation erfolgte erst nach Schienenentfernung, sicherer Festigung und Symptomfreiheit von 21.
Sinnvolle Alternativen zur Komposittherapie von 11 und 21 gab es keine. Da die verlorenen Zahnfragmente nicht gefunden wurden, schied ihre Wiederbefestigung aus. Indirekte Restaurationen schieden wegen höher Invasivität aus. Diese könnten immer noch später, beispielsweise bei Verfärbungen der Zahnkrone oder ästhetischer Unzufriedenheit, angewandt werden. Die Kompositaufbauten können zukünftig jederzeit nachpoliert oder korrigiert werden.
Die Gesamtprognose der langfistigen Traumatherapie ist als quoad vitam, quoad restitutionem, quoad rehabiltationem, quoad valetudinem, quoad laborem und quoad functionem gut einzustufen.
Dr. Helena Carolin Koch Bienas, M.Sc.Zahnärzte Zentrum Lachen am SeeBahnhofpl. 2, 8853 Lachenhelena.koch@dental-clinic.ch
Literatur:
ADA und AAP, 1992. Periodontal screening and recording training kit. Chicago.
American Dental Association and American Academy of Periodontics.
Bastone EB, Freer TJ, McNamara JR (2000). Epidemiology of dental trauma: A review of the literature. Aust Dent J 45(1):2-9.
Berthold C (2005). Schienentherapie nach dentoalveolären Traumata (Stellungnahme der DGZMK). Dtsch Zahnärztl. Z 60(7): 358.
Cairo, F., Nieri, M., Cincinelli, S., Mervelt, J., Pagliaro, U., 2011. The interproximal clinical attachment level to classify gingival recessions and predict root coverage outcomes: an explorative and reliability study. J. Clin. Periodontol. 38, 661–666. h