Zufallsbefund: präeruptive intrakoronale Resorption
Ätiologie und Erscheinungsbild
Eine Präeruptive Intrakoronale Resorption (PIR) mit einer Prävalenz von 0,5 bis 6 Prozent wird meist zufällig auf Röntgenbildern entdeckt. Meistens sind im Unterkiefer die zweiten und dritten Molaren, gefolgt vom ersten Molaren und den Eckzähnen, betroffen [Seow, 1996].
Therapie (präeruptiv) und Diagnose (posteruptiv) stellen eine klinische Herausforderung dar, denn die Defekte ähneln optisch einer Karies [Czarnecki, 2014]. Radioluzente Läsionen sind meist rund, im Dentin direkt an der Schmelz-Dentin-Grenze lokalisiert und treten in der permanenten Dentition vorwiegend an ein bis zwei Zähnen pro Individuum im Unterkiefer auf [Seow, 1998]. An den 7ern findet die Resorption überwiegend an der mesio-okklusalen Schmelz-Denitin-Grenze, an den 6ern an der disto-okklusalen Schmelz-Dentin-Grenze ihren Ursprung [Seow , 1996].
Die Defekte sind von unterschiedlicher Tiefe, die Pulpa ist in der Regel nicht betroffen. Die Pathogenese ist noch unklar: Lokale Faktoren mögen hier eine Rolle spielen. So übt möglicherweise die ektopische Lage des betroffenen oder angrenzenden Zahns einen Druck aus, welcher wiederum initialer Faktor für resorptive Zellen ist, über Grübchen, Fissuren oder die Schmelz-Zement-Grenze ins Dentin einzudringen.
Histologisch wurden resorptive Zellen wie Osteoklasten und Makrophagen gefunden [Davidovich, 2005]. Ein Verlust der Integrität des schützenden Schmelzepithels, das normalerweise den entwickelnden Zahn umhüllt, scheint dabei der Hauptfaktor zu sein [Seow, 1998].
Die Ursachen hierfür sind wahrscheinlich idiopatischer, entwicklungsbedingter (Grübchen, Fissuren) oder resorptiver Natur. Ein erhöhtes Bewusstsein und eine sorgfältige Röntgenauswertung nicht durchgebrochener Zähne kann die Entdeckung und Behandlung von PIR-Defekten verbessern [Uzun, 2015]. In der Literatur sind diverse Fallbeschreibungen dokumentiert.
###more### ###title### Der Fall ###title### ###more###
Der Fall
Dieser Fall zeigt zwei unterschiedlich betroffene zweite Molaren prä- und posteruptiv bei einem Patienten und die interdisziplinäre Therapie der betroffenen Zähne. Der 11-jährige Patient stellt sich am 18. Juni 2015 erstmalig mit seiner Mutter in unserer Praxis für Kinderzahnheilkunde in Frankfurt vor.
Anamnese
Bisher wurden bei ihm neben einer Fissurenversiegelungen der Sechsjahrmolaren noch keine weiteren zahnärztlichen Behandlungen durchgeführt. Er hat keine Allgemeinerkrankungen, und es sind weder Allergien noch Unverträglichkeiten bekannt. Der Junge putzt zweimal täglich seine Zähne mit einer Handzahnbürste und benutzt dabei eine fluoridhaltige Juniorzahnpasta. Zahnseide wird ebenfalls ab und zu angewendet. Er ernährt sich ausgewogen, isst hin und wieder Süßigkeiten und trinkt meistens Wasser.
Vorstellig wird der Patient aufgrund der Überweisung durch die Hauszahnärztin der Mutter mit Bitte um Behandlung einer caries profunda am klinisch sichtbaren Zahn 27. Dieser weist bereits bei der visuellen Befundung einen großen okklusalen Einbruch mit impaktierten Speiseresten auf. Der Patient klagt über starke Schmerzen regio Zahn 27, überwiegend beim Essen.
Intra- und extraorale Befunde
Extraoral sind keine Auffälligkeiten wie Asymmetrien oder Schwellungen feststellbar. Das Hautkolorit ist unauffällig. Intraoral sind die Schleimhäute ebenfalls ohne pathologischen Befund. Es sind keine klinischen Entzündungszeichen erkennbar (Abbildung 1).Zahnstatus:
Zahn 27: okklusal-palatinaler Einbruch vorhanden, vipr +, perk -, caries profunda vorhanden, kein Lockerungsgrad
Zähne 16, 26, 36, 46 durch Vorbehandlerin versiegelt
Zahn 47: klinisch noch nicht sichtbar
Gebissentwicklung: altersentsprechend
Sagittale und vertikale Stufen: 3 mm
Angle Klasse II
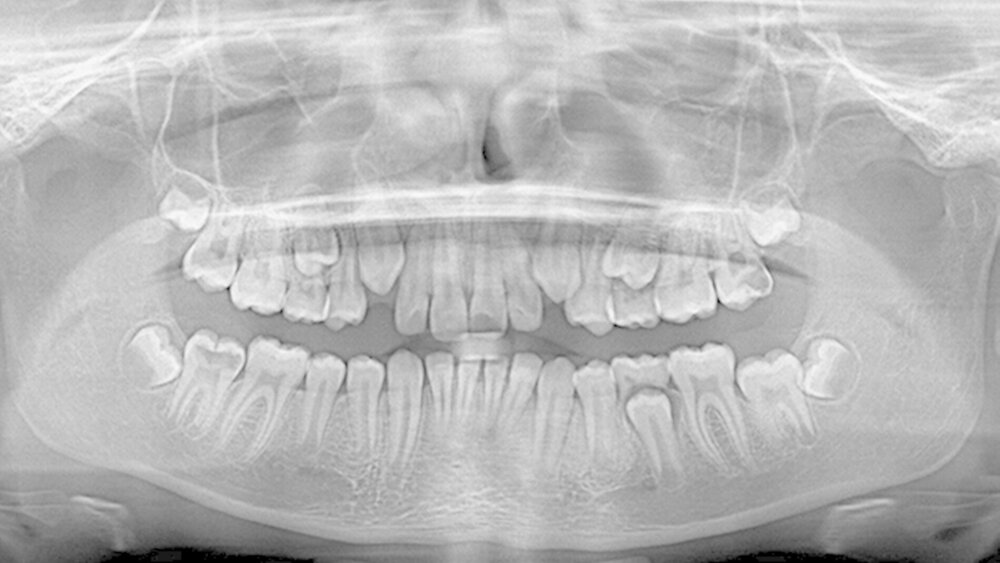
Röntgenbefund:Am 16. Juni 2015 wurde im Rahmen der Erstberatung in unserer Praxis eine Panoramaschichtaufnahme des Patienten angefertigt (Abbildung 2). Die Aufnahme zeigte an Zahn 27 eine mindestens zwei Drittel des koronalen Dentins umfassende Transluzenzzone, angrenzend an die disto-okklusale Schmelz-Dentin-Grenze. Als weiterer Befund war im ansonsten radiologisch unauffälligen Wechselgebiss an Zahn 47 ebenfalls eine große Transluzenzzone im nahezu gesamten koronalen Dentin sichtbar. (Dieser Zahn war bei der visuellen Befundung klinisch noch nicht in der Mundhöhle sichtbar.)
Verhalten:Obwohl der Elfjährige über Schmerzen bei der visuellen Befundung mihilfe des Luftpüsters in regio 27 klagt, zeigt er sich bei der Untersuchung sehr kooperativ.
Diagnose und Therapie
Zahn 27: caries profunda mit okklusal-palatinalem Einbruch; Zahn 47: präeruptive intrakoronale Resorption altersentsprechende Wechselgebissphase
Nach interkollegialem Austausch praxisintern und auch nach Rücksprache mit Kollegen des Mund-Kiefer-Gesichts-Zentrums Frankfurt und der dortigen Kieferorthopädie wurde die Extraktion der Zähne 27und 47 und eine spätere kieferorthopädische Einstellung der Weisheitszähne empfohlen.
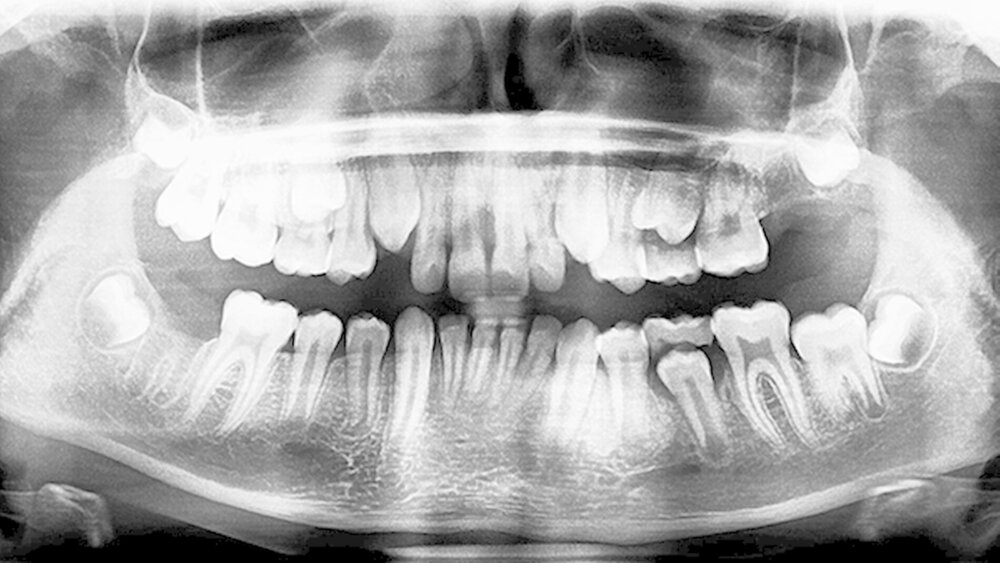
Der Patient und seine Mutter wurden ausführlich über die Behandlungsmöglichkeiten (Behandlung mit Lokalanästhesie, in ITN oder unterstützend mittels Sedierung und Lokalanästhesie) aufgeklärt. Die Zähne 27 und 47 wurden am 23. Juli 2015 im Mund-Kiefer-Gesichts-Zentrum Frankfurt in Sedierung und mit lokaler Betäubung operativ entfernt. Die Operation verlief komplikationslos und die Wunden heilten nach Nahtentfernung vollständig ab. Am 30. Juli wurde im Rahmen der Nachkontrolle ein postoperatives OPG angefertigt (Abbildung 3).
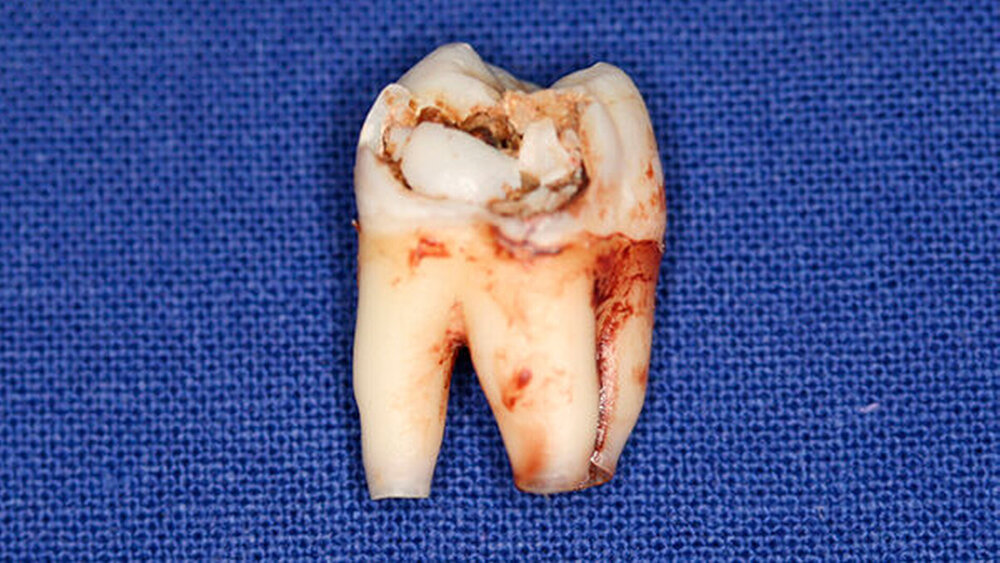
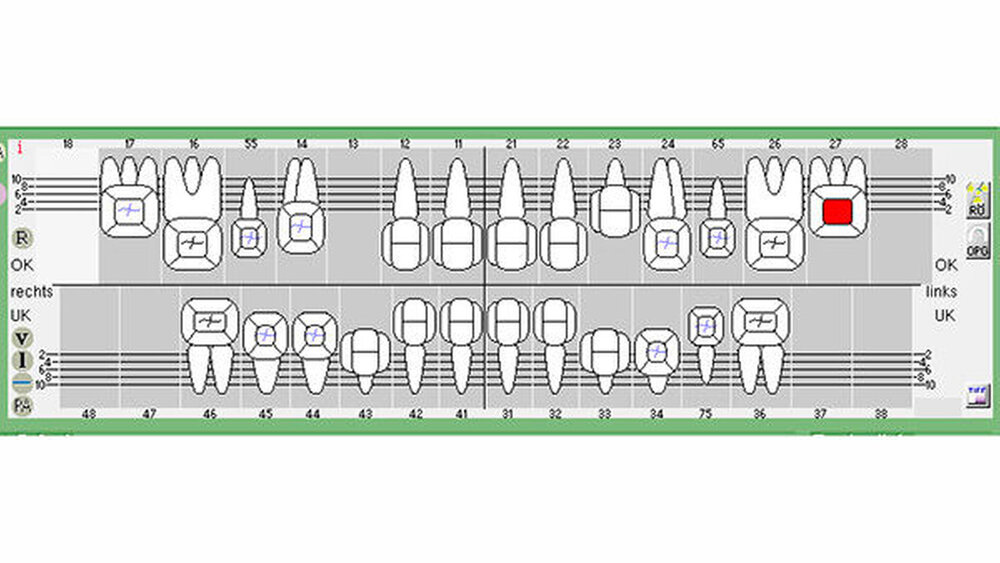
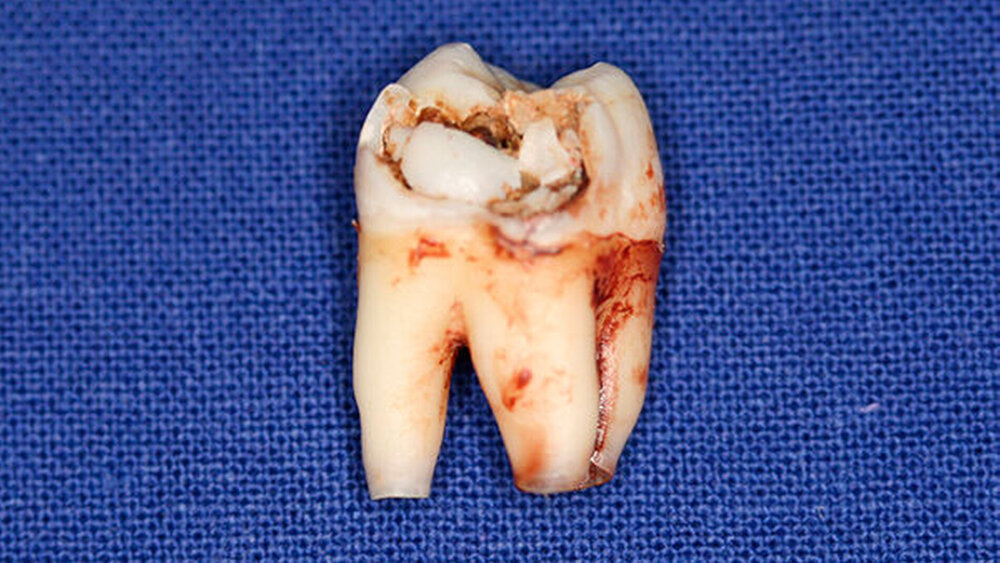
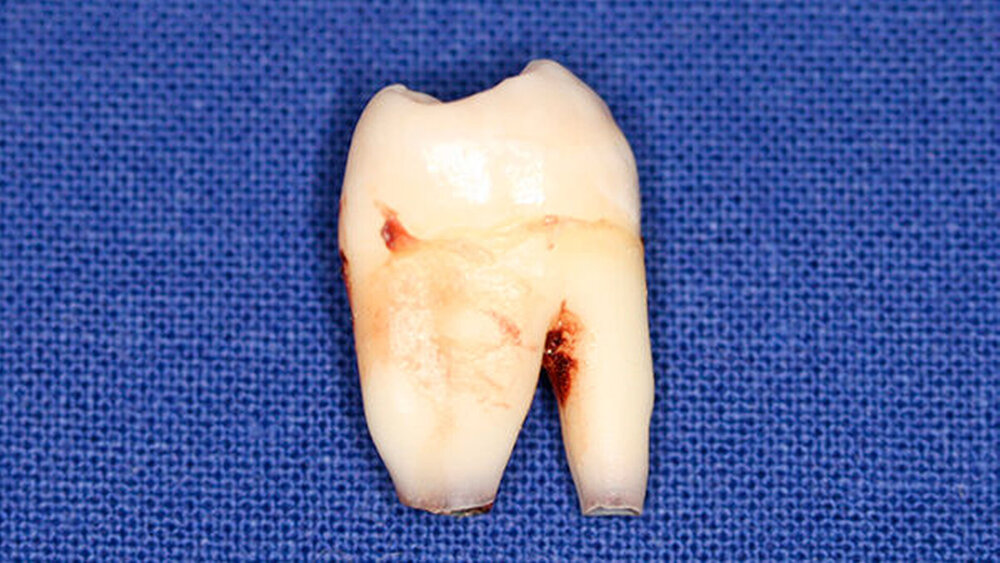
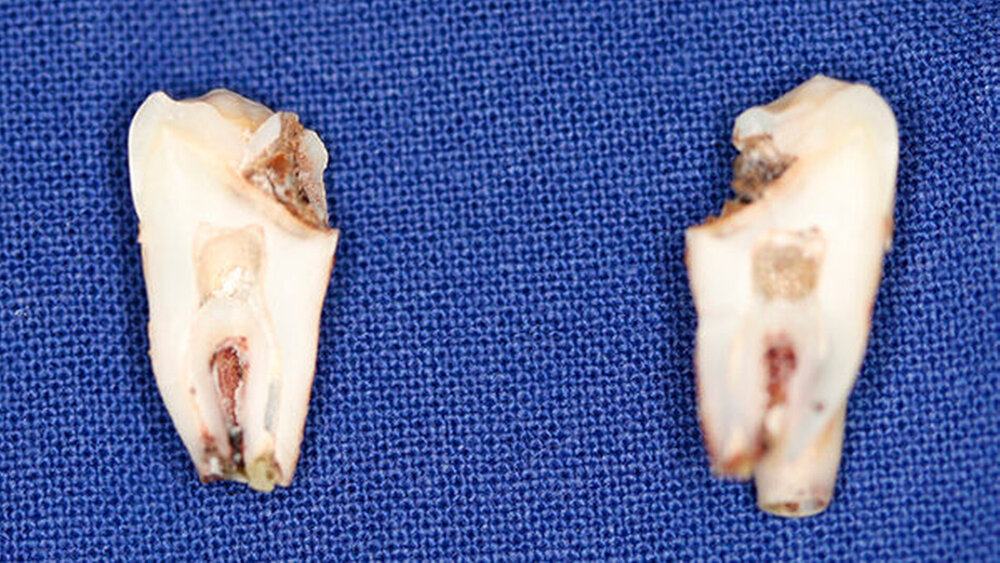
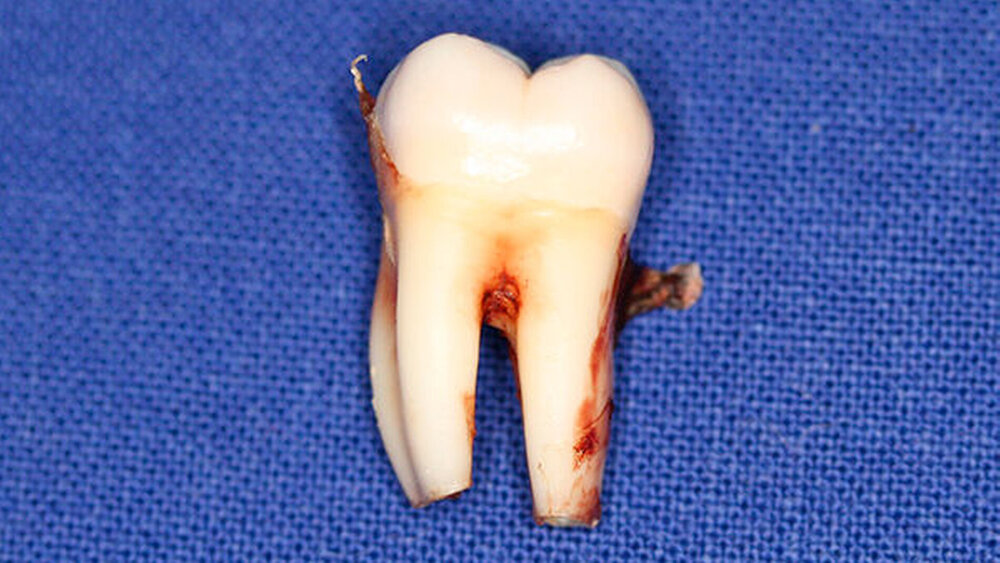
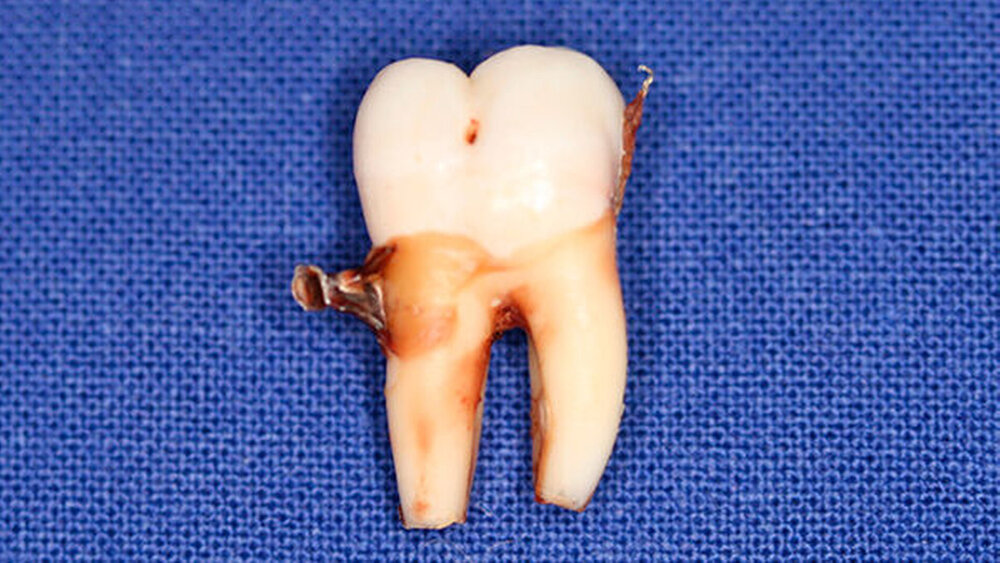
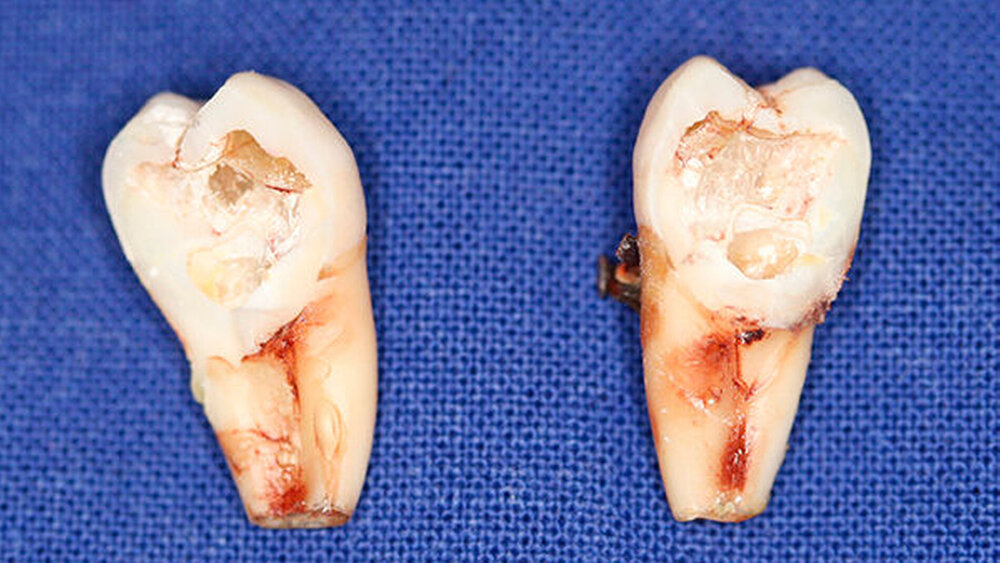
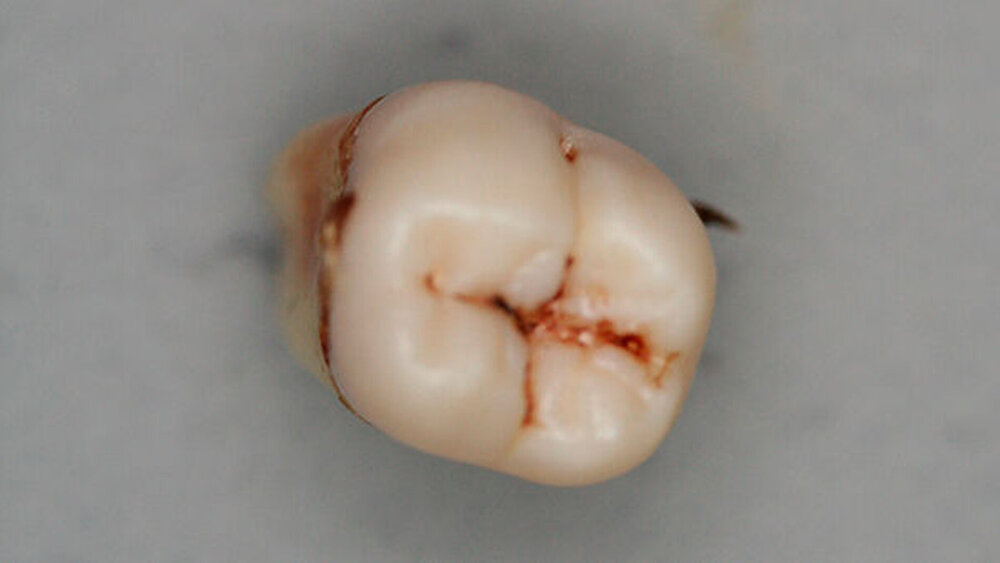
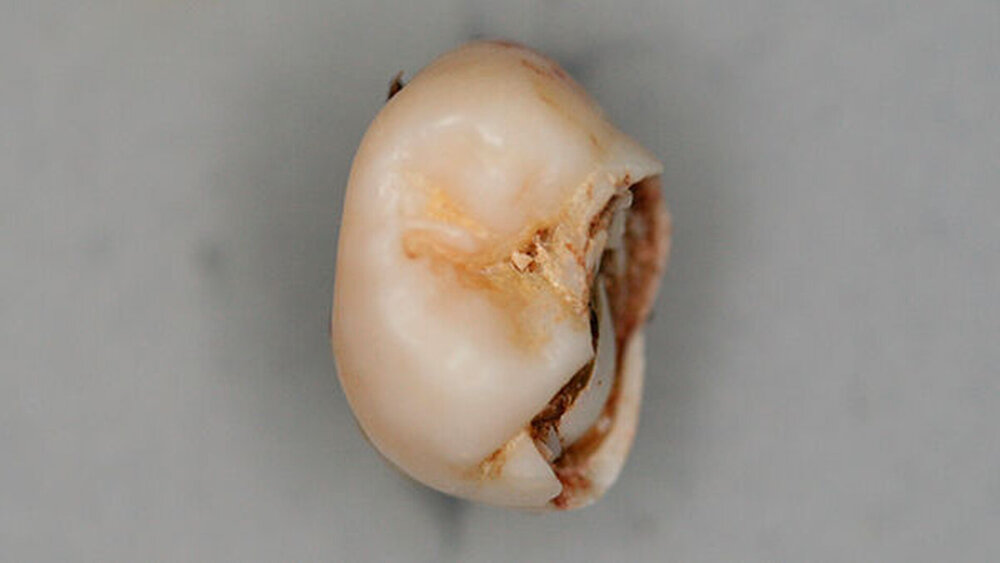
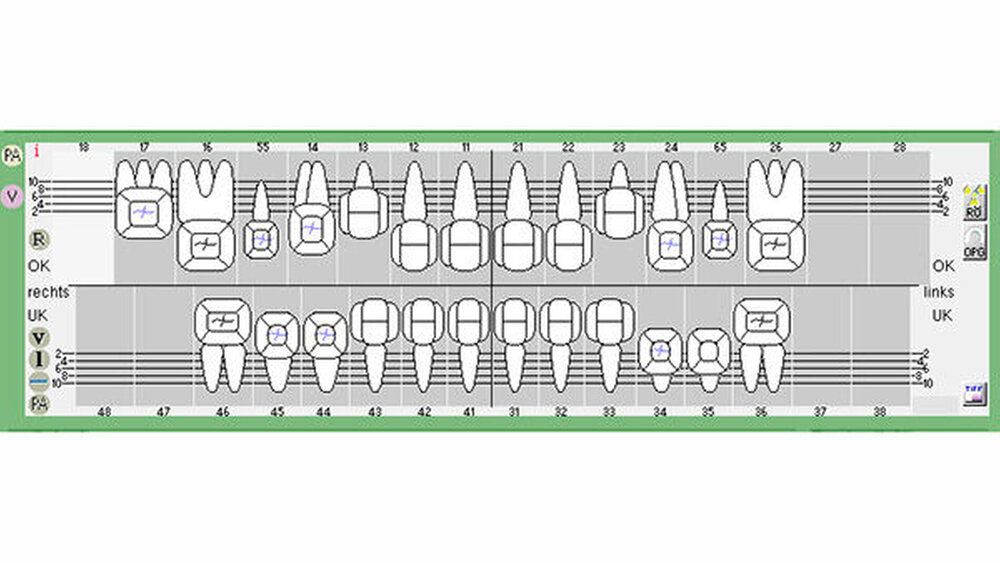
Postoperativ wurden die Zähne in bukko-lingualer Richtung mittels einer diamantbelegten Trennscheibe geteilt. Visuell zeigte sich nun ein großer Hohlraum im koronalen Dentinbereich, sowohl an Zahn 27 als auch an Zahn 47. Die histologische Untersuchung der Zahnfragmente ergab für beide Zähne: Zahnanlagengewebe mit akuter Entzündung (Abbildungen 4 bis 6). Der Patient befindet sich seitdem im regelmäßigen Abstand von sechs Monaten in einem prophylaktischen Recall. Die Abbildung 7 zeigt das postoperative Zahnschema vom 19. August 2015
###more### ###title### Diskussion und Schlussfolgerung ###title### ###more###
Diskussion und Schlussfolgerung
Präeruptive intrakoronale Resorptionen sind häufig röntgenologische Zufallsbefunde [Seow, 2000]. Die röntgenologische Darstellung der Läsion gleicht der Karies, weshalb in der Literatur bisher die Begriffe „hidden caries“, „occult caries“ oder „preeruptive caries“ zur Beschreibung dieses Phänomens benutzt wurden [Ricketts 1997, Weerheijm 1990].
Aufgrund histologisch und mikrobiologisch fehlender Nachweise, insbesondere bei klinisch noch nicht sichtbaren Zähnen, bezeichnet der Begriff der "präeruptiven intrakoronalen Resorption" die mögliche Ätiologie und Pathogenese jedoch deutlich treffender und kann als eine der Ausgangsformen der später als hidden caries bezeichneten Läsionen gesehen werden.
Der vorliegende Fall zeigt eindrucksvoll verschiedene Stadien der präeruptiven koronalen Resorption (PIR): eine präeruptiv im Röntgenbild sichtbare Transluzenzzone im Dentin des Zahns 47 an der koronalen Schmelz-Dentin Grenze mit intaktem Schmelzmantel und eine große Kavitätenbildung nach Durchbruch des Zahns 27 in die Mundhöhle.
Passend zu vorherigen Studien, die ein langsames Voranschreiten des Prozesses beschreiben, solange der Zahn noch keinen Kontakt zum Biofilm der Mundhöhle hat, setzt eine rapide Progression der Zerstörung nach Besiedelung der Oberfläche mit kariösen Mikroorganismen ein [Seow, 1998]. Dazu passt auch die klinische Symptomatik bei unserem Patienten kurz nach Durchbruch des Zahns 27.
Bei der histologischen Untersuchung der extrahierten Zähne 27 und 47 unseres Patienten wurden Zahnanlagengewebe und Entzündungszellen gefunden. Im Rahmen anderer Untersuchungen konnten resorptive Zellen wie Osteoklasten und Makrophagen an den Rändern der Läsion nachgewiesen werden [Spierer, 2014].
Die Läsionen können idiopathisch, entwicklungsbedingt oder resorptiv entstehen. Pathogenetisch scheinen Lecks im dem noch nicht durchgebrochenen Zahn umgebenden Schmelzepithel der Oklklusalfläche oder an der Schmelz-Zement-Grenze den Eintritt von resorptiven Zellen zu begünstigen [Seow, 1998]. Dies könnte zum Beispiel durch den abnormalen lokalen Druck bei einem ektopisch durchbrechenden Zahn der Fall sein [Seow, 2000].
Die präeruptive Resorption wird seit 1941 in der Literatur beschrieben [Seow, 2000]. Bisher wurden keine Zusammenhänge mit dem Geschlecht, der Herkunft, Medikamenten, systemischen Erkrankungen oder einer Fluoridsupplementierung gefunden [Ari, 2014; Seow, 1999].
Lange Zeit wurde die Wirkung von Fluoriden, die eine schnelle Remineralisation von zerstörtem Zahnschmelz bewirken und somit eine bereits entstandene Dentinläsion maskieren, als Ursache diskutiert [Seow, 2000]. Die versteckten Läsionen wurden auch als "Fluoridbomben" oder "Fluoridsyndrome" bezeichnet [Ball, 1986; Page, 1986].
Eine Studie von Weerheijm et al. (1997) widerlegte jedoch diese Hypothese. In seiner Studie führte die Fluoridierung von Trinkwasser und Zahnpasta zu einer 31 Prozent niedrigeren Prävalenz der hidden caries. Aktuell geht man aber noch davon aus, dass es keinen Zusammenhang zwischen Fluoridexposition und hidden caries gibt.
Die Prognose für einen von PIR betroffenen Zahn hängt von der Größe der Läsion und des Zeitpunktes der Diagnosestellung ab [Moskovitz, Holan, 2004]. In fast 50 Prozent der Fälle betrifft die Ausdehnung des intrakoronalen Dentindefekts weniger als zwei Drittel der Dentindicke [Seow, Lu, McAllan, 1999; Seow, Wan, McAllan, 1999].
In unserem Fall zeigte sich röntgenologisch sowohl für Zahn 27 als auch für Zahn 47 eine weitaus größere Zerstörung - auch im pulpanahen Bereich. Nach sorgfältiger Abwägung und Einbeziehung der Wünsche von Eltern und Patienten wurde sich in interkollegialer Abstimmung zwischen MKG, KFO und Kinderzahnärztinnen für eine Extraktion der beiden Zähne und eine spätere kieferorthopädische Einordnung der Weisheitszähne entschieden. Weitere Röntgenaufnahmen und ein DVT, wie von Ari empfohlen (2014), wurden nicht angefertigt.
Als Alternative zur Extraktion käme bei kleineren Läsionen, die als Zufallsbefund im OPG entdeckt werden, ein engmaschiges, sorgfältiges Monitoring infrage [Ari, 2014 sowie eine Versiegelung der okklusalen Oberfläche unmittelbar nach Durchbruch des Zahns mittels Glasionomerzement [Czarnecki, Morrow, Peters, Hu, 2014].
Bei größeren Läsionen, die pulpanah liegen, wie in diesem Fall beschrieben, wird eine chirurgische Freilegung des Zahns und die konservierende Versorgung vorgeschlagen, um seine Vitalität und die regelgerechte Wurzelentwicklung zu gewährleisten und ihn somit zu erhalten [Seow, 1996; Davidovich, 2005].
In diesem Fall haben wir uns gegen diese Behandlungsmöglichkeit entschieden, da der Patient bereits unter starken Schmerzen an 27 litt und sich dies nicht für den Zahn 47 wiederholen sollte. Später notwendige endodontische Behandlungen zum Versuch des Zahnerhalts und eine prothetische Versorgung der Zähne mittels Kronen kamen für den Elfjährigen und seine Mutter nicht infrage.
Nach kieferorthopädischer Beurteilung ist die Einordnung der Weisheitszähne ohne Problem möglich und somit die Kaufunktion - ohne eine verkürzte Zahnreihe zu erhalten - nach Behandlungsende durchaus gewährleistet.
Fazit
Der vorliegende Fall soll das Bewusstsein für PIR schärfen und zeigt, welche Bedeutung die Anfertigung von Röntgenaufnahmen und ihre sorgfältige Auswertung im Hinblick auf die frühzeitige Erkennung von präeruptiv bestehenden intrakoronalen Resorptionen bei nicht durchgebrochenen bleibenden Zähnen hat.
Durch frühzeitiges Entdecken dieser Läsionen können Schäden, die zu endodontischen oder gar chirurgischen Maßnahmen führen, vermieden werden, was somit zum langfristigen Erhalt dieser Zähne und zur Vermeidung von Schmerzen beiträgt.
Dr.Christine KirchmannPraxis für Kinderzahnheilkunde Dr.Steuer/Dr.KirchmannBarckhausstr.1, 60325 Frankfurt069-70768660info@milchzaehne.de
Literatur
Ricketts, D.; Kidd, E.; Weerheijm, K.; Soet, H. de (1997): Hidden caries: what is it? Does it exist? Does it matter? In: International dental journal 47 (5), S. 259–265.
Ari, Timucin (2014): Management of "hidden caries": a case of severe pre-eruptive intracoronal resorption. In: Journal (Canadian Dental Association) 80, S. e59.
Seow, W. K. (2000): Pre-eruptive intracoronal resorption as an entity of occult caries. In: Pediatric dentistry 22 (5), S. 370–376.
Ball, I. A. (1986): The 'fluoride syndrome': occult caries? In: British dental journal 160 (3), S. 75–76.
Page, J. (1986): The 'fluoride syndrome': occult caries? In: British dental journal 160 (7), S. 228.
Weerheijm, K. L.; Kidd, E. A.; Groen, H. J. (1997): The effect of fluoridation on the occurrence of hidden caries in clinically sound occlusal surfaces. In: Caries research 31 (1), S. 30–34.
Seow, W. K.; Lu, P. C.; McAllan, L. H. (1999): Prevalence of pre-eruptive intracoronal dentin defects from panoramic radiographs. In: Pediatric dentistry 21 (6), S. 332–339.
Seow, W. K.; Wan, A.; McAllan, L. H. (1999): The prevalence of pre-eruptive dentin radiolucencies in the permanent dentition. In: Pediatric dentistry 21 (1), S. 26–33.
Seow, W. K. (1998): Multiple pre-eruptive intracoronal radiolucent lesions in the permanent dentition: case report. In: Pediatric dentistry 20 (3), S. 195–198.
Spierer, Weil Ayala; Fuks, Anna B. (2014): Pre-eruptive intra-coronal resorption: controversies and treatment options. In: The Journal of clinical pediatric dentistry 38 (4), S. 326–328.
Czarnecki, Gail; Morrow, Melissa; Peters, Mathilde; Hu, Jan (2014): Pre-eruptive intracoronal resorption of a permanent first molar. In: Journal of dentistry for children (Chicago, Ill.) 81 (3), S. 151–155.
Weerheijm, K. L.; Soet, J. J. de; Graaff, J. de; van Amerongen, W. E. (1990): Occlusal hidden caries: a bacteriological profile. In: ASDC journal of dentistry for children 57 (6), S. 428–432.
Davidovich, Esti; Kreiner, Bruno; Peretz, Benjamin (2005): Treatment of severe pre-eruptive intracoronal resorption of a permanent second molar. In: Pediatric dentistry 27 (1), S. 74–77.
Seow, W. K.; Hackley, D. (1996): Pre-eruptive resorption of dentin in the primary and permanent dentitions: case reports and literature review. In: Pediatric dentistry 18 (1), S. 67–71.
Uzun, I.; Gunduz, K.; Canitezer, G.; Avsever, H.; Orhan, K. (2015): A retrospective analysis of prevalence and characteristics of pre-eruptive intracoronal resorption in unerupted teeth of the permanent dentition: a multicentre study. In: International endodontic journal 48 (11), S. 1069–1076. DOI: 10.1111/iej.12404.