Patient mit hohem Infektionsrisiko: Darf man die Schmerzbehandlung ablehnen?
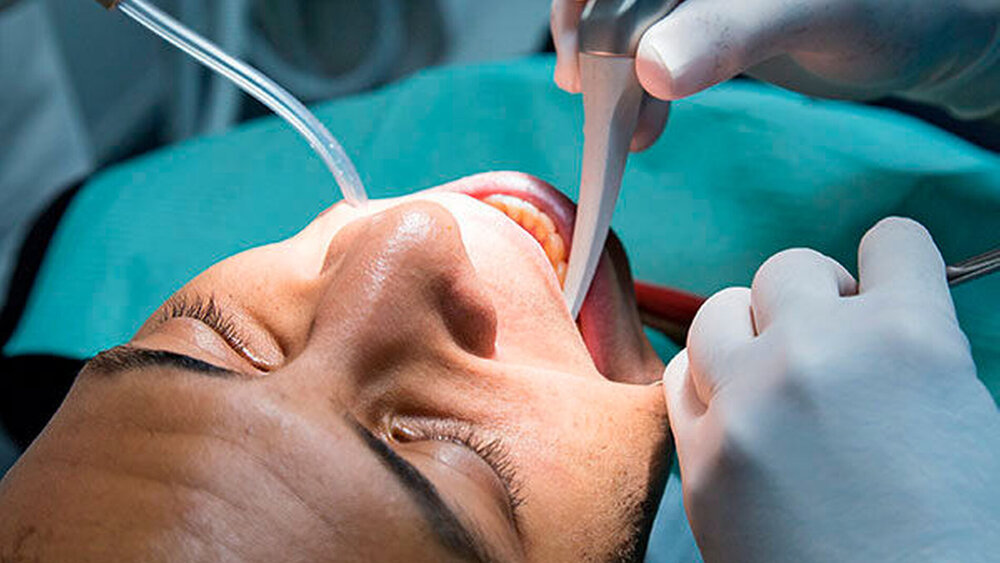
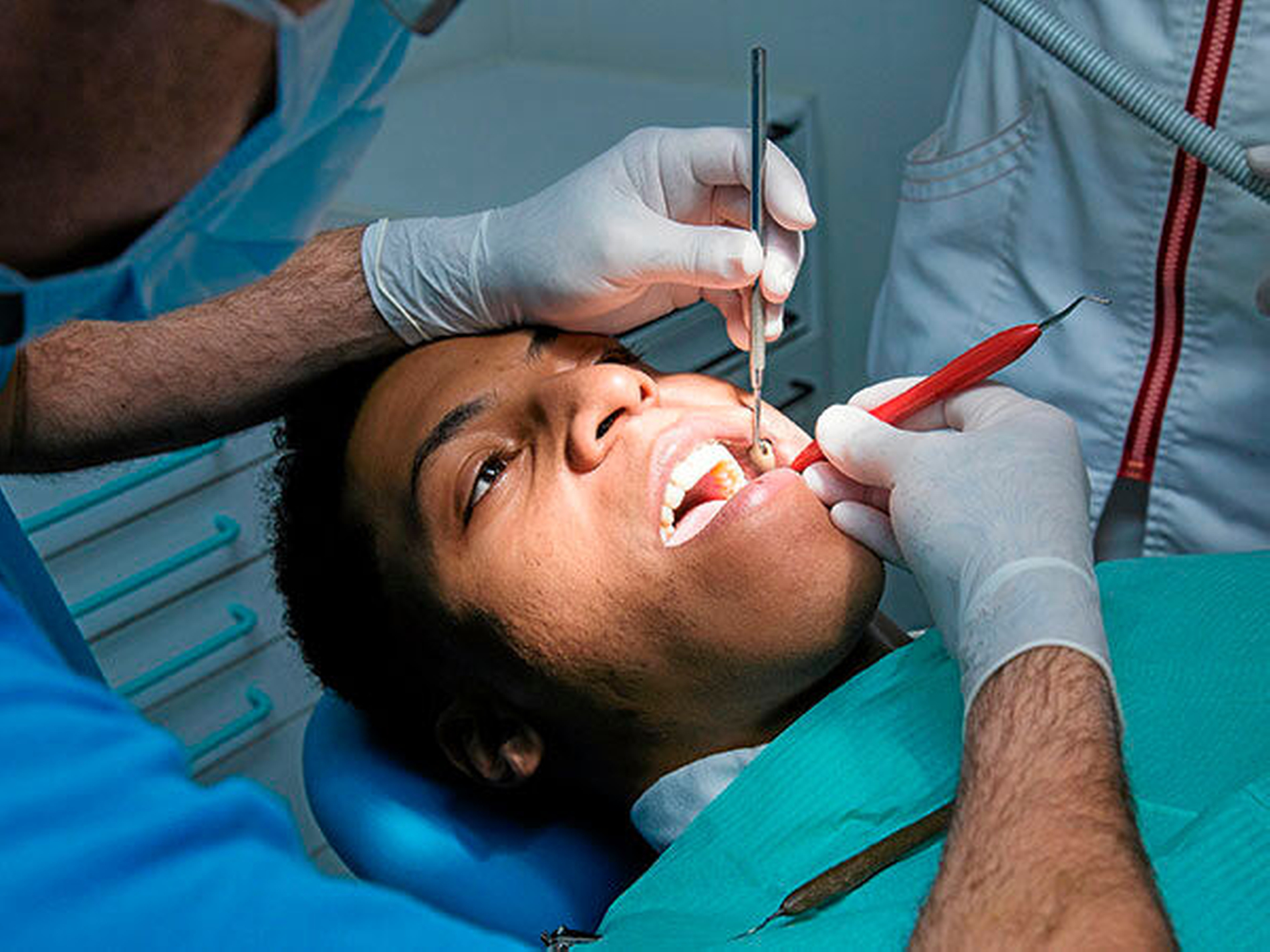
In der Zahnarztpraxis Dr. H. einer deutschen Kleinstadt erscheint ein junger Mann aus Sierra Leone ohne Termin zur Schmerzbehandlung. Auf dem Anamnesebogen ist nur ein nicht entzifferbarer Name zu erkennen und die angegebene Telefonnummer besteht aus Buchstaben und Zahlen. Als Asylbewerber ist er offizielles AOK-Mitglied. Andere Felder des Anamnesebogens füllt er nicht aus. Er spricht kein Deutsch und nur ganz wenige Worte Englisch; lediglich sein Herkunftsland Sierra Leone kann der Patient dem Praxispersonal mitteilen.
Die zahnärztliche Untersuchung ergibt einige kariöse Läsionen sowie einen größeren Defekt und eine Schwellung am Zahn 16. Darüber hinaus hat der Patient gelblich gefärbte Augäpfel und offene, nässende Stellen am Gaumen. Eine digitale Panoramaschichtaufnahme bestätigt die tiefe, bis in die Pulpa reichende Läsion an dem besagten Molaren.
Zahnärztin Dr. H. führt schließlich eine Lokalanästhesie sowie eine maschinelle Wurzelkanalaufbereitung mit NiTi-Feilen und elektrischer Längenmessung durch. Erst allmählich kommen ihr Zweifel, ob ihr Verhalten angemessen war, da die Möglichkeit einer potenziell ansteckenden Krankheit bestand. Ein Telefonat mit der AOK ergibt darüber keinen weiteren Aufschluss – bis auf den Hinweis, dass der Patient bei einem Internisten vorstellig war. Das folgende Telefonat mit dem Kollegen ergibt, dass der Patient ein einziges Mal bei ihm gewesen ist und mit Gesten auf Schmerzen im Bereich des Oberkiefers aufmerksam zu machen versuchte. Der Internist lehnte daraufhin eine weitere Untersuchung wegen fehlender Informationen ab, verschrieb ihm nur Novalgin-Tropfen zur Schmerzlinderung und schickte ihn in die Praxis Dr. H. Eine Recherche beim Auswärtigen Amt über die Gefährdung in Sierra Leone hinsichtlich ansteckender Krankheiten ergibt neben der Empfehlung von Standardimpfungen auch das Risiko von Hepatitis A und B, Meningokokken vom Serotyp A, C, W135 und Y, Tollwut, Typhus, Dengue-Fieber sowie flächendeckend und ganzjährig Malaria tropica (meist tödlich für nicht immunisierte Europäer), zudem für Cholera, HIV, bis 2016 Ebola, Affenpocken, die Wurminfektion Schistosomiasis (Bilharziose) und Lassa-Fieber. Daraufhin bittet Dr. H. den Patienten, mit einem Übersetzer wiederzukommen.
Die Prinzipienethik
Ethische Dilemmata, also Situationen, in denen der Zahnarzt zwischen zwei konkurrierenden, nicht miteinander zu vereinbarenden Handlungsoptionen zu entscheiden oder den Patienten zu beraten hat, lassen sich mit den Instrumenten der Medizinethik lösen. Viele der geläufigen Ethik-Konzeptionen (wie die Tugendethik, die Pflichtenethik, der Konsequentialismus oder die Fürsorge-Ethik) sind jedoch stark theoretisch hinterlegt und aufgrund ihrer Komplexität in der Praxis nur schwer zu handhaben.
Eine methodische Möglichkeit von hoher praktischer Relevanz besteht hingegen in der Anwendung der sogenannten Prinzipienethik nach Tom L. Beauchamp und James F. Childress: Hierbei werden vier Prinzipien „mittlerer Reichweite“, die unabhängig von weltanschaulichen oder religiösen Überzeugungen als allgemein gültige ethisch-moralische Eckpunkte angesehen werden können, bewertet und gegeneinander abgewogen.
Drei dieser Prinzipien – die Patientenautonomie, das Nichtschadensgebot (Non-Malefizienz) und das Wohltunsgebot (Benefizienz) – fokussieren ausschließlich auf den Patienten, während das vierte Prinzip Gerechtigkeit weiter greift und sich auch auf andere betroffene Personen oder Personengruppen, etwa den (Zahn-)Arzt, die Familie oder die Solidargemeinschaft, bezieht.
Für ethische Dilemmata gibt es in den meisten Fällen keine allgemein verbindliche Lösung, sondern vielfach können differierende Bewertungen und Handlungen resultieren. Die Prinzipienethik ermöglicht aufgrund der Gewichtung und Abwägung der einzelnen Faktoren und Argumente subjektive, aber dennoch nachvollziehbare und begründete Gesamtbeurteilungen und Entscheidungen. Deshalb werden bei klinisch-ethischen Falldiskussionen in den zm immer wenigstens zwei Kommentatoren zu Wort kommen.
Oberstarzt Prof. Dr. Ralf Vollmuth
Dr. H. stellen sich nun folgende Fragen: Hat sie korrekt gehandelt, indem sie die Schmerzbehandlung durchführte? Oder nahm sie vielmehr das Risiko ansteckender Krankheiten für sich selbst und ihr Personal fahrlässig und unrechtmäßig in Kauf? Und hätte sie schließlich die Behandlung guten Gewissens sowie ethisch und rechtlich korrekt auch ablehnen können?
Dr. med. dent. Stephan Grassl
Praxis Dr. Ludwig Bauer
Neuburger Straße 49, 94032 Passau
sgrassl@outlook.de
Kommentar von Dr. Gereon Schäfer
„Hätten wir bei einem EU-Bürger mit ähnlicher Symptomatik auch solche Angst?“
Patienten mit infektiösen Krankheiten erscheinen täglich in unseren Sprechstunden, letztlich ist jeder Mensch potenziell ansteckend. Darum wurden über die Jahrzehnte immer ausgefeiltere Infektionsschutzmaßnahmen und -richtlinien entwickelt, deren Befolgung für die Erhaltung der Gesundheit unserer Patientinnen und Patienten sowie unseres gesamten Praxisteams unverzichtbar ist. Kaum beherrschbar sind jedoch Tröpfcheninfektionen vor dem Behandlungskontakt: während der Begrüßung sowie im Bereich der Anmeldung und der Wartezone. Eine Infektion kann also auch bereits im Falle der Ablehnung einer Behandlung übertragen werden.
Wie könnten Zahnmediziner die Ablehnung der Behandlung – insbesondere einer Notfallbehandlung – rechtfertigen? Hinweise hierzu gibt die Berufsordnung (hier für die saarländischen Zahnärzte):
„I. §2 (5) Der Zahnarzt kann die zahnärztliche Behandlung ablehnen, wenna) eine Behandlung nicht gewissenhaft und sachgerecht durchgeführt oderb) die Behandlung ihm nach pflichtgemäßer Interessenabwägung nicht zugemutet werden kann oderc) er der Überzeugung ist, dass das notwendige Vertrauensverhältnis zwischen ihm und dem Patienten nicht besteht.Seine Verpflichtung, in Notfällen zu helfen, bleibt davon unberührt.“
Was lässt diesen Patienten im Vorfeld der Behandlung als dermaßen infektionsgefährlich erscheinen, dass seine Behandlung unzumutbar scheint, also letztlich seine Isolierung und die Meldung an die zuständige Gesundheitsbehörde erforderlich wäre? Die gelblichen Augäpfel? Wohl kaum! Es werden auch keine Symptome wie Abgeschlagenheit, Fieber, starke Schweißabsonderung, Husten, Niesen, Kopfschmerzen oder Exantheme beschrieben, die den Verdacht auf eine schwerwiegende Infektionserkrankung erhärten.
Bei der intraoralen Untersuchung, die im Behandlungsbereich unter Infektionsschutzbedingungen durchgeführt wird, kann die eigentliche Schmerzursache offensichtlich schnell und eindeutig ermittelt werden, daneben zeigen sich mehrere Enantheme am Gaumen, welche tatsächlich Ausdruck einer infektiösen Erkrankung sein können.
Nun kommt die fehlende Information aufgrund der Sprachbarriere zum Tragen: Wir wissen so gut wie nichts über den Patienten, seine Anamnese und seinen Willen. Der Patient wiederum weiß so gut wie nichts über seine Diagnose, die Behandlungsmöglichkeiten und die Funktionsweise unseres Gesundheitssystems.
Die Unwissenheit führt zu Angst beim Behandlungsteam und beim Patienten. Dies ist keine gute Vertrauensbasis. Die Fallvignette stellt die Perspektive und Angst des zahnärztlichen Praxisteams plastisch dar. Sie führt zu Telefongesprächen mit der AOK und dem behandelnden Internisten – Handlungen, die mit der ärztlichen Schweigepflicht und auch mit dem Selbstbestimmungsrecht des Patienten nicht vereinbar sind. Besonders schwer wiegt dabei das Austauschen von Informationen über den Gesundheitszustand des Patienten, für das sicherlich von seiner Seite keine Einwilligung vorliegt.
Auch die Darstellung der Recherche-Ergebnisse beim Auswärtigen Amt klingt angstbeladen und bedarf einiger Relativierung: Die Wurminfektion Schistosomiasis (Bilharziose) setzte das Eindringen der Wurmlarve voraus und erfolgt nur im Kontakt mit Süßwasser. Hepatitis A und B, Tollwut, Typhus, Dengue-Fieber, Malaria, Cholera, HIV und Ebola benötigen zur Übertragung den direkten Kontakt mit Ausscheidungen beziehungsweise Körperflüssigkeiten; Lassa-Fieber ist zusätzlich erst nach dem Fieberausbruch aerogen übertragbar. Die höchste Ansteckungsgefahr besteht bei auch in Europa vorkommenden Meningokokken durch Übertragung von oropharyngealen Sekreten bei engen Kontaktpersonen. Affenpocken sind insbesondere in der präeruptiven Phase, die mit hohem Fieber einhergeht, ansteckend.
Stellen wir uns die Frage, ob wir bei einem Bürger der Europäischen Union mit ähnlicher Symptomatik, welcher der deutschen oder englischen Sprache nicht mächtig ist, die gleiche Angst verspürt und ähnliche Vorbehalte hätten.
Im Gelöbnis der Berufsordnung für die saarländischen Zahnärzte heißt es:
„Ich werde […] bei der Ausübung meiner zahnärztlichen Pflichten keinen Unterschied machen weder nach Alter, Krankheit, Behinderung, Religion, Nationalität, Rasse noch nach Parteizugehörigkeit oder sozialer Stellung.“
Das Gerechtigkeitsprinzip der Ethik nach Beauchamp und Childress fordert von uns eine gerechte Behandlung unserer Patienten, ohne die Rechte anderer Beteiligter zu verletzen. Vor diesem Hintergrund ist es richtig, die Schmerzbehandlung bei diesem Patienten durchzuführen, da wir Zahnärzte über die Mittel verfügen, um die notwendigen Infektionsschutzmaßnahmen für uns, unser Team und alle unsere Patienten umzusetzen und Vorsicht an die Stelle von Angst treten zu lassen. Dennoch offenbart dieser Fall weitere ethische Konflikte, die auf die Sprachbarriere zurückzuführen sind und die sich allein auf den Patienten beziehen.
Das Prinzip des Respekts vor der Patientenautonomie setzt einen aufgeklärten, mündigen Patienten voraus, der selbstbestimmt über die Durchführung der notwendigen Behandlung entscheidet und uns dadurch erst die – letztlich rechtsgültige – Einwilligung zum Eingriff gibt.
Da der Patient ohne ausreichende Sprachkenntnisse und ohne Dolmetscher in der Praxis erschienen ist, war Dr. H. aufgrund der Zeichensprache und der relativ eindeutigen Symptomatik zwar „gerade so“ in der Lage, das Krankheitsbild und den Wunsch des Patienten nach Beseitigung der Schmerzen zu erfassen; die Aufklärung über die Diagnose und die verschiedenen Behandlungsmöglichkeiten sowie deren Nutzen, Risiken und Kosten konnte jedoch nicht erfolgen. Darüber hinaus ist davon auszugehen, dass der Patient keine hinreichende Vorstellung von den zahnmedizinischen Möglichkeiten des deutschen Gesundheitssystems hat, so dass sein Bedarf an Aufklärung viel größer ist, als bei „vertrauten“ Patienten. Der einzig klar nachvollziehbare Wille des Patienten besteht also zunächst nur in der Schmerzbeseitigung.
Die fehlenden anamnestischen Daten, vor allem im Hinblick auf schädliche Wirkungen der Behandlung (beispielsweise Allergien, Wechselwirkungen, Blutungsneigungen und Wundheilungsstörungen) erfordern eine besonders sorgfältige Nutzen-Risiko-Abwägung der einzusetzenden Therapiemittel (Non-Malefizienz-Prinzip).
Um zum Wohle des Patienten zu handeln (Benefizienz-Prinzip), ohne die erst in einem zukünftigen Prozess herzustellende Patientenautonomie zu untergraben, sollte zunächst nur die Behandlung der Schmerzen und der Entzündungsursache erfolgen. Ob der Zahn letztlich erhalten werden kann und auf welche Weise dies geschehen soll, kann Dr. H. erst zu einem späteren Zeitpunkt in einem Gespräch mit dem Patienten – wahrscheinlich mit Unterstützung eines Dolmetschers – erörtern.
Die Beseitigung der Schmerzen und die Reduktion der Sprachbarriere sind wiederum Voraussetzung dafür, dass der Patient zu seiner Zahnärztin ein Vertrauensverhältnis aufbauen kann – und die Zahnmedizinerin zu ihm.
Dr. med. dent. Gereon Schäfer
Saarbrücken
gschaefer@live.de
(Literatur beim Verfasser)
Kommentar von Oberstarzt Prof. Dr. Ralf Vollmuth
„Jeder Patient könnte auch ohne eigenes Wissen infektiös sein!“
Das vorliegende Fallsetting beschreibt ein Szenario, das viele Kolleginnen und Kollegen in ähnlicher Form vielleicht schon einmal erlebt haben, insbesondere dann, wenn sie bereits in den ausgehenden 1980er und 1990er Jahren praktiziert haben. In dieser Zeit fanden derartige Diskussionen auf breiter Basis in Zusammenhang mit der damals neuen Gefahr einer HIV-Infektion statt. Infizierte Patienten oder AIDS-Kranke wurden meist am Ende des Behandlungstages einbestellt, die Vorsorgemaßnahmen gegen mögliche Ansteckungen des Praxispersonals (auch dem damaligen Forschungs- und Kenntnisstand geschuldet) teilweise fast schon hysterisch überhöht. Ja, oftmals wurden die Patienten gar von Zahnarztpraxen abgewiesen, was teils dazu führte, dass infizierte Patienten aus der begründeten Angst vor Stigmatisierung ihre Infektion verschwiegen. Hierauf, wie auch aufgrund der Tatsache, dass Patienten vielfach keine Kenntnis ihrer eigenen ansteckenden Erkrankungen haben, gründet heute der allgemeine Konsens, „dass alle Patienten so behandelt werden müssen als ob sie infektiös wären“ [https://www.bzaek.de/berufsausuebung/hygiene/hivaids.html]. Welche Aspekte im geschilderten Fall berücksichtigt werden müssen, soll anhand der Prinzipienethik von Beauchamp und Childress erörtert werden:
Das Nichtschadensgebot, das sich ausschließlich auf den Patienten bezieht, bedingt auf jeden Fall die Behandlung des Asylbewerbers, um ihn zum einen von seinen Schmerzen zu befreien, aber auch um weiteren gesundheitlichen Schaden von ihm fernzuhalten, der sich bereits durch die Schwellung abzuzeichnen scheint. Eine Nichtbehandlung könnte nicht nur im Hinblick auf seine Zahngesundheit Probleme aufwerfen, sondern auch beim tatsächlichen Vorliegen einer systemischen oder einer Infektionskrankheit (was aber zunächst ungeklärt bleiben muss) durch die zusätzliche Belastung des Immunsystems für den Patienten von Nachteil sein.
Arbeitskreis Ethik
Der Arbeitskreis verfolgt die Ziele:
das Thema „Ethik in der Zahnmedizin“ in Wissenschaft, Forschung und Lehre zu etablieren,
das ethische Problembewusstsein der Zahnärzteschaft zu schärfen und
die theoretischen und anwendungsbezogenen Kenntnisse zur Bewältigung und Lösung von ethischen Konflikt- und Dilemmasituationen zu vermitteln.
Eine umgehende Schmerzbehandlung und die etwaige Einleitung weiterer (Behandlungs-)Schritte entsprechen aber nicht nur dem Nichtschadensgebot, sondern auch dem Wohltunsgebot, da der Patient dadurch keine weiteren unnötigen Schmerzen erleiden muss. Wichtig ist in diesem Zusammenhang auch die Frage des Umgangs mit dem (aufgrund seiner Situation als Asylbewerber, der offenkundig die Sprache nicht beherrscht) vulnerablen Patienten. Es muss darauf geachtet werden, dass ihm von dem durch die Gesamtsituation verunsicherten Praxisteam nicht das Gefühl gegeben wird, unwillkommen zu sein oder sprichwörtlich „als Aussätziger“ behandelt zu werden. Dies würde neben der sprachlichen Distanz noch weitere Barrieren aufbauen und ihn als Patienten unangemessen zurücksetzen.
Die Patientenautonomie erscheint in diesem Fall in einem besonderen Licht, da der Patient kaum in der Lage ist, seine Beschwerden und seine Anamnese, aber auch seine Wünsche und Ängste zu artikulieren oder anderweitig zu vermitteln. Dr. H. und ihr Team versuchen, auf andere Weise an für sie und die Behandlung (und damit letztlich den Patienten) relevante Informationen zu kommen und konsultieren die zuständige Krankenkasse und einen vorbehandelnden Internisten. Auch führt Dr. H. eine Schmerzbehandlung durch, ohne dass wohl von einer wirksamen Aufklärung und einem „Informed Consent“ im engeren Sinne gesprochen werden kann. Da der Patient sich aber mit seiner Schmerzproblematik in die Obhut von Dr. H. begeben hat, ist sowohl bei der Informationsgewinnung als auch bei der Durchführung der Behandlung von einer konkludenten Zustimmung auszugehen. Die Bitte von Dr. H., der Patient möge zur Weiterbehandlung mit einem Übersetzer wiederkommen, ist sowohl im Hinblick auf das Wohl des Praxispersonals als auch auf die Patientenautonomie für die weiteren Schritte nicht nur sinnvoll, sondern sogar geboten.
Schildern Sie Ihr Dilemma!
Haben Sie in der Praxis eine ähnliche Situation oder andere Dilemmata erlebt? Schildern Sie das ethische Problem – die Autoren prüfen den Fall und nehmen ihn gegebenenfalls in diese Reihe auf.
Kontakt:
Prof. Dr. Ralf Vollmuth
vollmuth@ak-ethik.de
Der Aspekt der Gerechtigkeit oder Fairness zielt in diesem Fall durch das potenzielle Infektionsrisiko und die diesbezüglich unklare Situation in erster Linie auf das Wohl und die Gesundheit von Dr. H. und ihrem Team ab. Selbstverständlich ist dies ein wichtiges Interesse, das unbedingt gewahrt werden muss – allerdings nicht durch die Abweisung des Patienten, sondern durch die entsprechende Vorsorge und die Einhaltung der Hygienestandards, die ohnehin so gehandhabt werden sollten, dass von keinem Patienten Gefahr ausgeht. Der Situation, Patienten vor sich zu haben, deren Vorgeschichte man weder kennt, noch erfragen kann, sind andere Angehörige von Heilberufen, wie etwa Rettungssanitäter oder Notärzte, jeden Tag ausgesetzt.
Fazit: Dr. H. hat mit der Durchführung der Schmerzbehandlung auf jeden Fall korrekt gehandelt – eine Ablehnung der Behandlung bei akuten Beschwerden hätte im Gegenteil jedem ärztlichen Ethos widersprochen und wäre auch rechtlich problematisch gewesen. Das potenzielle Infektionsrisiko für sich und das assistierende Praxispersonal musste die Zahnärztin in Kauf nehmen, und darin ist ganz und gar kein Aspekt der Fahrlässigkeit zu erkennen: Die Praxishygiene hat allezeit so zu erfolgen, dass auch bei Patienten mit hoch infektiösen Erkrankungen die mit einer zahnärztlichen Behandlung betrauten Personen wie auch andere Patienten nicht gefährdet werden. Schließlich könnte jeder Patient auch ohne eigenes Wissen eine entsprechende Krankheit haben und somit eine Gefahr darstellen. Im vorliegenden Fall kann das Risiko trotz der deutlichen Barrieren bei der Kommunikation im Gegenteil auf ein absolutes Minimum reduziert werden, da der Patient ganz offensichtliche Anzeichen für eine möglicherweise infektiöse Grunderkrankung zeigt und zudem aus einem Risikoland stammt. Gerade diese Indikatoren ermöglichen ein besonders hohes Maß an Sorgfalt im Umgang mit dem Patienten und nachfolgenden Gegenmaßnahmen.
Oberstarzt Prof. Dr. med. dent. Ralf Vollmuth
Zentrum für Militärgeschichte und Sozialwissenschaften der Bundeswehr
Zeppelinstr. 127/128, 14471 Potsdam
ralf1vollmuth@bundeswehr.org