Zufallsbefund nasopalatinale Zyste in der Oberkieferfront
Ein 40-jähriger Patient wurde mit radiologischem Verdacht auf das Vorliegen einer nasopalatinalen Zyste in die Klinik für Mund-, Kiefer- und Gesichtschirurgie der Universität Mainz überwiesen. Schon im Jahr 2001 war eine Zystektomie im Bereich des Oberkiefers erfolgt.
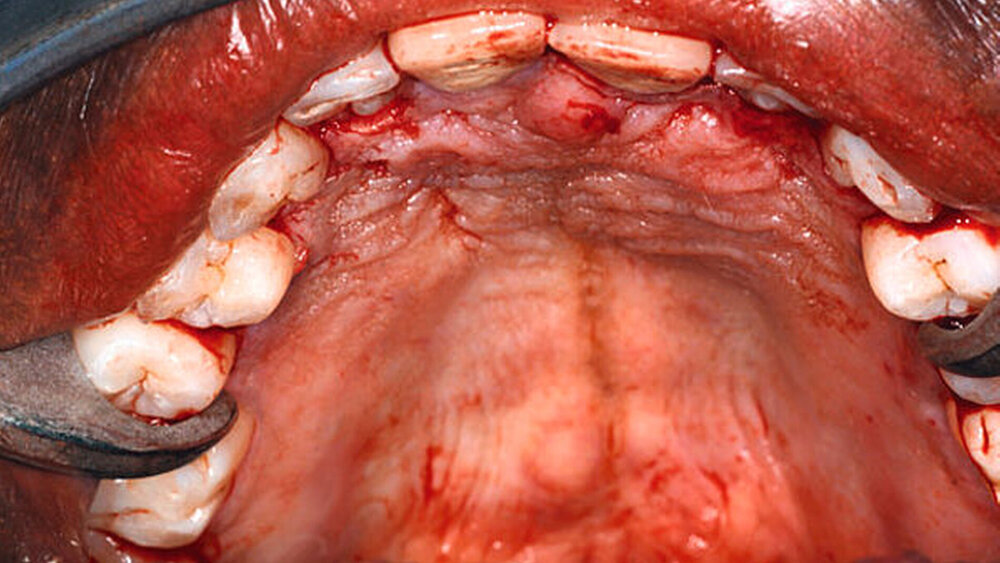
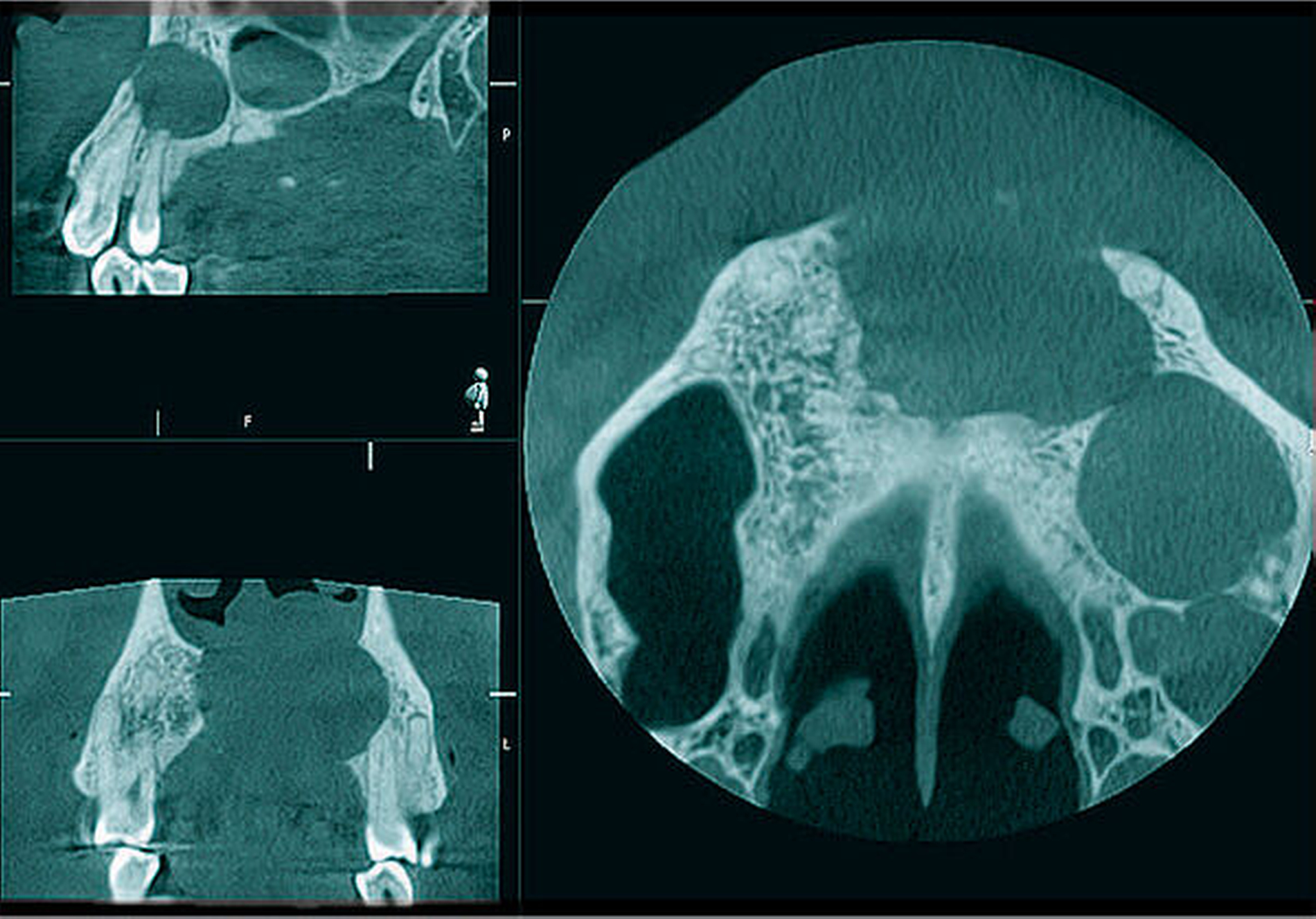
Klinisch zeigte sich eine symptomlose Vorwölbung des vorderen Hartgaumens (Abbildung 1). Der Befund stellte sich als weiche, nicht druckdolente Raumforderung mit einer tastbaren Auflösung der knöchernen Grundlage des Alveolarfortsatzes zwischen den avitalen Zähnen 11 und 22 unterhalb der Nase dar. Aufgrund des vorliegenden Befunds wurde eine 3-D-Röntgenaufnahme des Schädels angefertigt. In der radiologischen Diagnostik (DVT) stellte sich der Befund als röntgendurchlässige, etwa vier Zentimeter messende rundliche Raumforderung zwischen dem vorderen Nasenboden und dem Alveolarfortsatz der Zähne 11 bis 22 dar (Abbildung 2). Es zeigten sich eine komplette Auflösung der anterioren Maxilla und freistehende Zahnwurzeln der genannten Zähne. Aufgrund dieses Befunds wurde die Indikation zur Zystektomie gestellt.
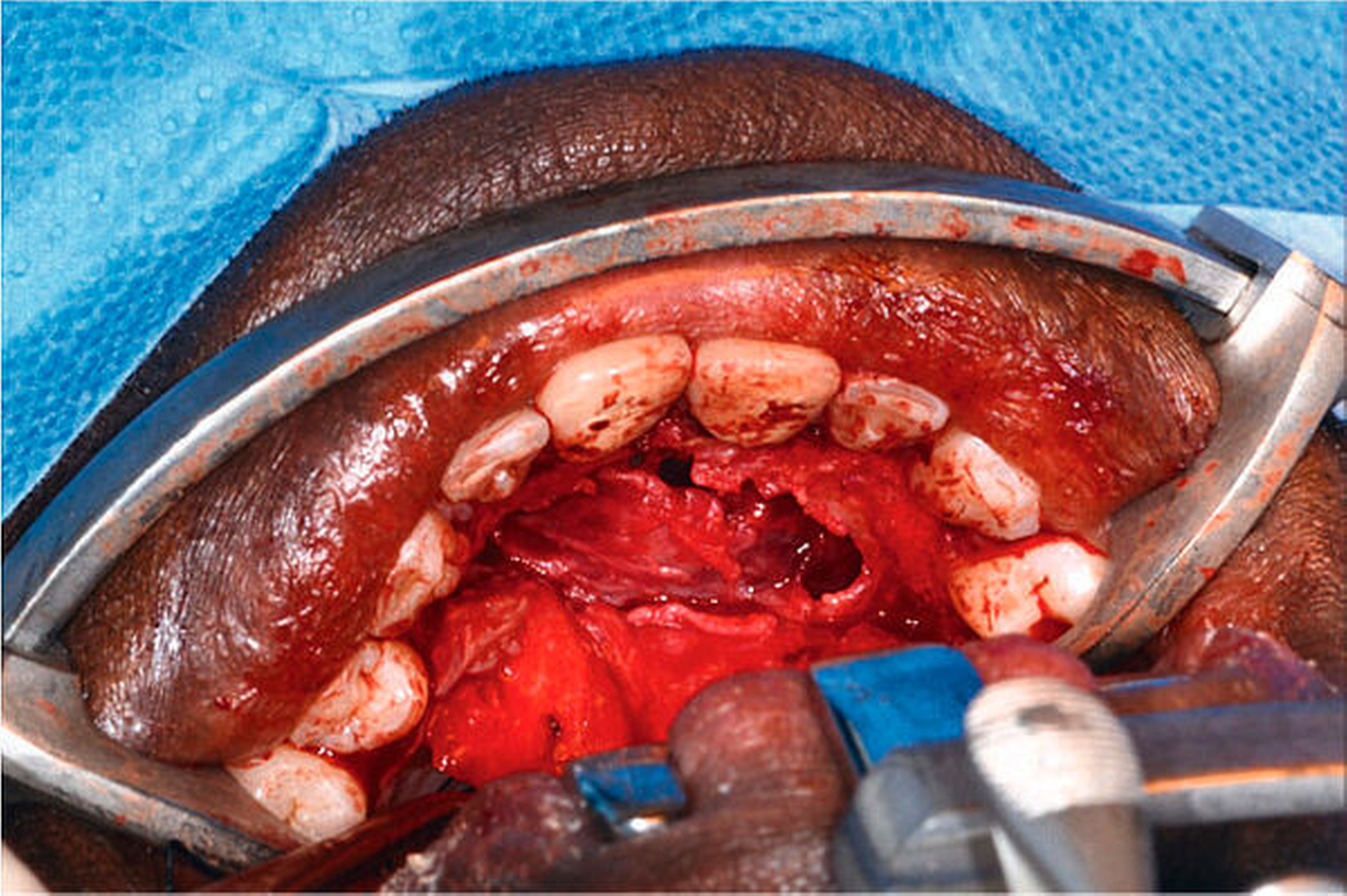
Präoperativ wurde eine Füllung der Wurzelkanäle durchgeführt. Nach marginaler Eröffnung von palatinal zeigte sich der direkt submukös liegende Zystenbalg (Abbildung 3). Aus diesem entleerte sich nach Eröffnung reichlich seröses, gelbliches Sekret. Der Zystenbalg konnte erfolgreich von der knöchernen Grundlage abgehoben und vom restlichen Weichgewebe separiert werden. Cranial berührte der Befund den weichgeweblichen Nasenboden ebenso wie anterior die freien Wurzelspitzen der Zähne 11 bis 22. Die Behandlung der wurzelgefüllten Zähne wurde mittels intraoperativer Wurzelspitzenresektion vervollständigt. Nach Entfernung der Zyste in toto konnte die Wunde nach Einlage von Kollagenkegeln schichtweise wieder verschlossen werden. Nach dreitägigem stationärem Aufenthalt wurde der Patient bei stabiler Wundsituation und regredienter Schwellung in die ambulante Weiterbetreuung entlassen.
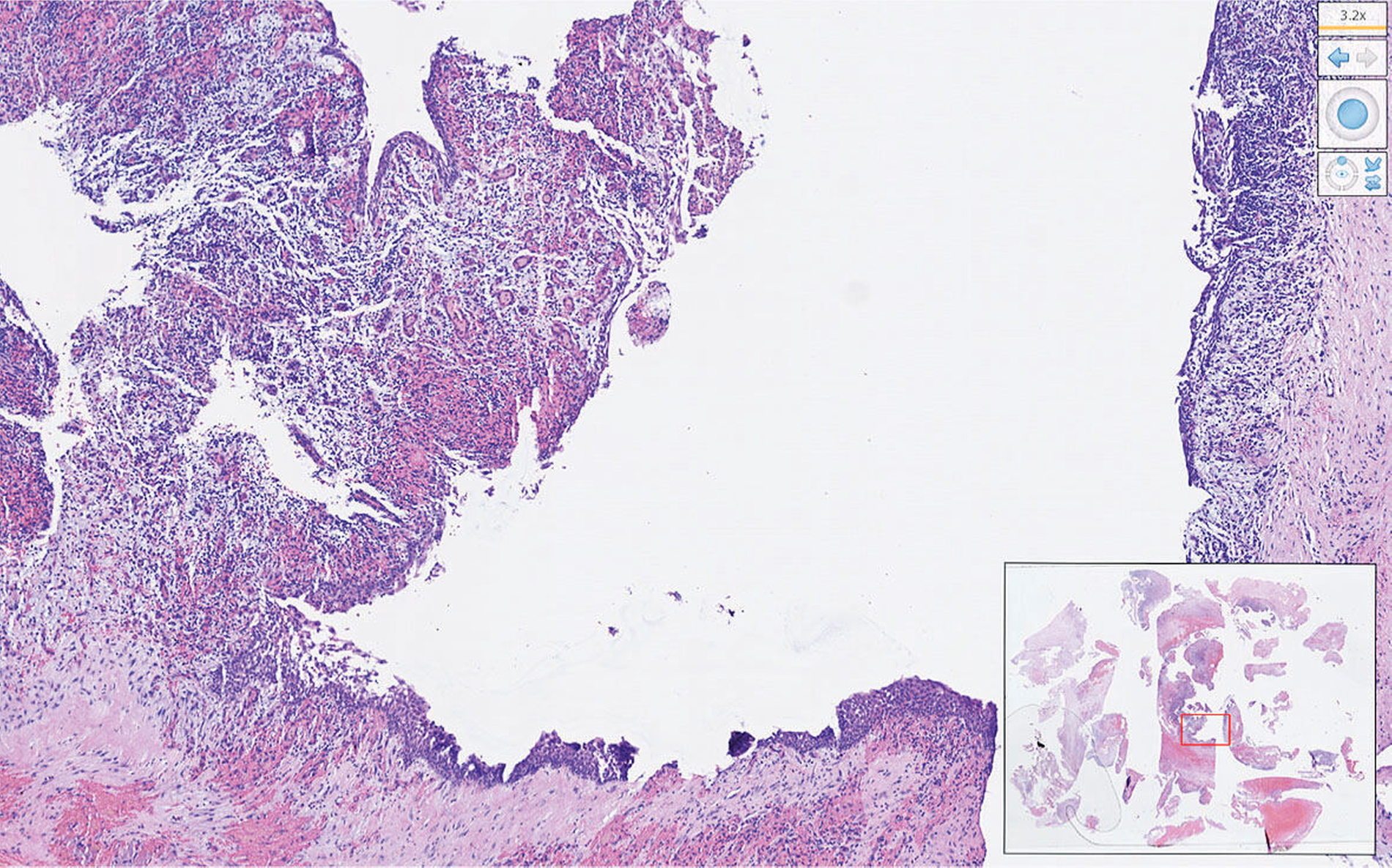
Die histopathologische Untersuchung bestätigte die Verdachtsdiagnose einer nasopalatinalen Zyste (Abbildung 4). Hier zeigte sich eine mit mehrschichtigem Plattenepithel ausgekleidete Zystenwand. Als Ausdruck der florid überlagerten, chronischen Entzündung waren histologisch Einblutungen und gemischtzelliges Entzündungsinfiltrat bestehend aus Lymphozyten, Granulozyten und Plasmazellen erkennbar.
Diskussion
Erstmals im Jahr 1914 durch Meyer beschrieben [Meyer, 1914; Dedhia, 2013; Shylaja, 2013], stellt die nasopalatinale Zyste die häufigste nicht-odontogene Zyste des Kopf-Hals-Bereichs dar. In der Literatur werden Häufigkeiten von 1,7 bis 11,9 Prozent aller Kieferzysten angegeben [Aparna et al., 2014]. Die Inzidenz beträgt 1/100 Personen [Dedhia, 2013; Shylaja, 2013]. Synonym werden auch die Begriffe „Nasopalatinusgang-Zyste“ oder„Canalis incisivus-Zyste“ verwendet [Dedhia, 2013].
Klinisch präsentiert sich die Zyste meist asymptomatisch und wird als radiologische Zufallsdiagnose entdeckt. Möglich sind außerdem eine weichgewebliche Vorwölbung des Gaumens ebenso wie Schwellung und Schmerz – insbesondere in Assoziation mit einer Infektion der Zyste [Shylaja, 2013]. Die Vitalität der Zähne ist typischerweise erhalten [Dedhia, 2013]. Entsprechend den WHO-Kriterien wird die nasopalatinale Zyste den entwicklungsbedingten, epithelialen, nicht-odontogenen Zysten zugeordnet [Shylaja, 2013]. Vermutet wird die Entwicklung aus embryologischen Überresten des Ductus nasopalatinus [Dedhia, 2013; Shylaja, 2013].
Der oberhalb der palatinalen Papilla incisiva gelegene Ductus nasopalatinus kommuniziert mit der Nasenhöhle. Während der Fetalentwicklung verengen sich die Ducti solange, bis nur noch ein oder zwei zentrale Spalten in der Mitte der Maxilla bestehen. Das neurovaskuläre Bündel befindet sich innerhalb des Ductus und verlässt diesen über das Foramen incisivum [Shylaja, 2013]. Da der Ductus nasopalatinus typischerweise während der Entwicklung degeneriert, existieren verschiedene Theorien zur Ursache der Bildung einer nasopalatinalen Zyste. Neben einer spontanen Proliferation des Restgewebes könnte es zu einem Trauma-induzierten Wachstum kommen. Auch bakterielle Infektionen oder genetische Faktoren sind nicht auszuschließen [Shylaja, 2013]. Entsprechend der vermuteten Genese entwickelt sich die Zyste in der Mitte der anterioren Maxilla in der Nähe des Foramen incisivum [Aparna et al., 2014].
Radiologisch kann sich diese als runde, ovale oder herzförmige, meist randständig sklerosierte Raumforderung darstellen. Die Form der Zyste wird durch die Überlagerung mit der Spina nasalis beeinflusst. Durchschnittlich sind die Zysten etwa 1,5 cm groß [Nelson, 2010; Shylaja, 2013]. Aufgrund der engen Lagebeziehung zum Foramen incisivum wurde zur Unterscheidung ein oberer Grenzwert von 6 mm für eine physiologische Weite des Canalis incisivus festgelegt. Oberhalb dieser Grenze sollte eine potenzielle Pathologie ausgeschlossen werden [Shylaja, 2013]. Das typische Erkrankungsalter liegt zwischen 40 und 60 Jahren; Männer sind zweimal häufiger betroffen [Dedhia, 2013; Shylaja, 2013; Aparna et al., 2014].
Histologisch zeigt sich eine fibröse Zystenwand, die durch mehrreihiges Flimmer- und Plattenepithel überkleidet ist. In 72 Prozent der Fälle enthalten die Zysten Platten-, Säulen- oder kubisch geformte Epithelanteile; respiratorisches Epithel ist mit einem Vorkommen von 10 Prozent eher selten. Aufgrund der relativen Nähe zur Nasen- und Mundhöhle ist die Art des Epithels relativ variabel. Je nach Lokalisation dominiert Riech- oder Plattenepithel. Die Zystenwand kann Lymphozyten- und Plasmazellen als Ausdruck einer chronischen Inflammation enthalten. Das Vorkommen von neurovaskulären Bündeln, Drüsen und Fettgewebe unterstützt die Verdachtsdiagnose. Aufgrund der möglichen Hyperkeratose können nasopalatinale Zysten histologisch mit der Keratozyste verwechselt werden. Eine maligne Transformation in ein Plattenepithelkarzinom ist prinzipiell möglich, jedoch sehr selten [Shylaja, 2013].
Fazit für die Praxis
Die nasopalatinale Zyste wird den entwicklungsbedingten, epithelialen, nicht-odontogenen Zysten zugeordnet.
Klinisch kann sie sich durch eine palatinale Schwellung bemerkbar machen, ist jedoch meist eine radiologische Zufallsdiagnose.
Die radiologische Differenzialdiagnostik zystischer Kieferveränderungen ist eine Herausforderung; die chirurgische Therapie inklusive der histopathologischen Aufarbeitung ist zur sicheren Diagnosestellung unabdingbar.
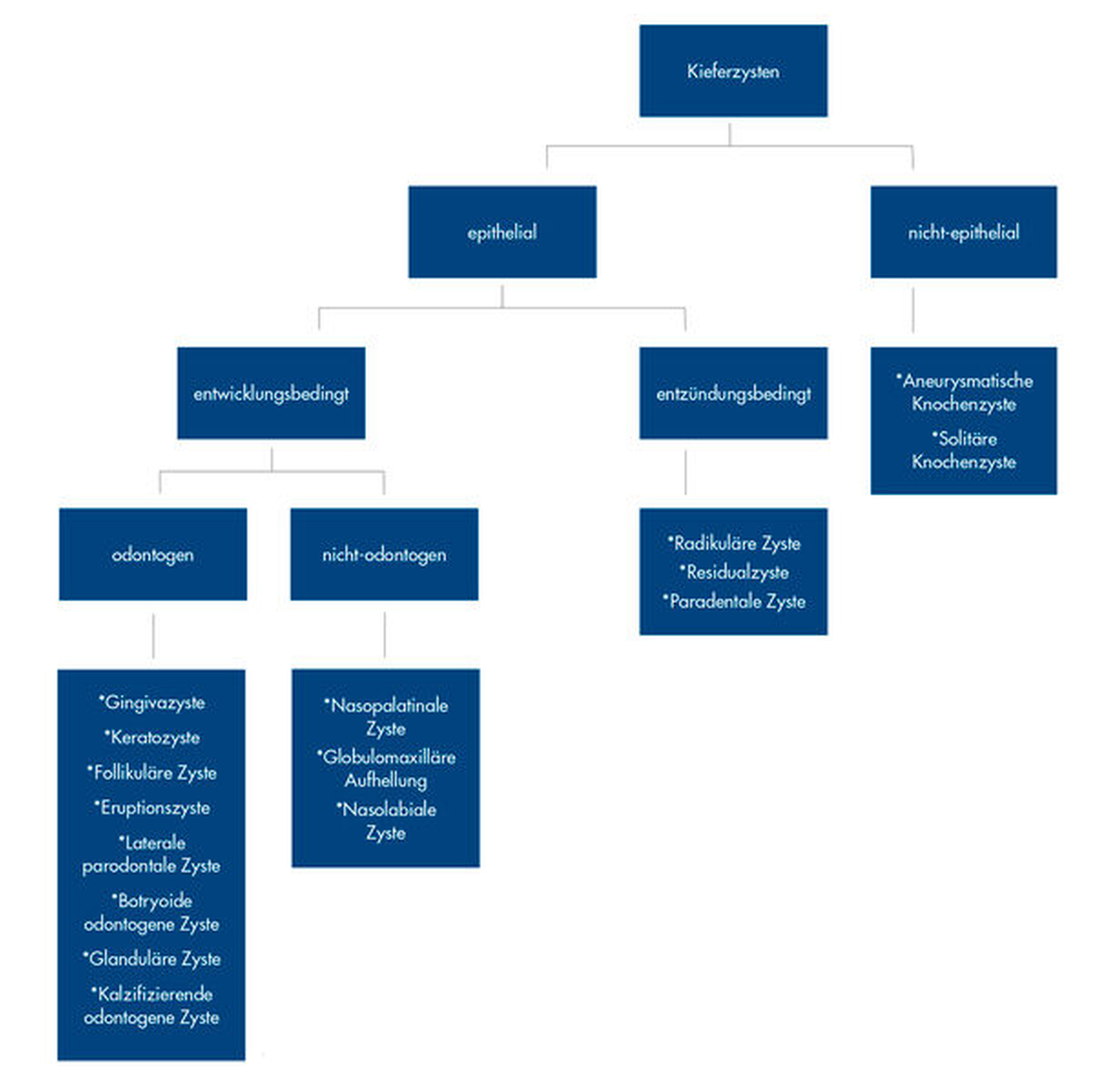
Klinisch und radiologisch sind differenzialdiagnostisch odontogene Zysten (Radikuläre Zyste, Keratozyste), odontogene Tumore (Ameloblastom, Myxom) und nicht-odontogene Tumore (Zentrales Riesenzellgranulom, Hämangiom) [Aparna et al., 2014] in Betracht zu ziehen. Abbildung 5 gibt einen Überblick über eine mögliche Einteilung der Kieferzysten.
Eine ausführliche Differenzialdiagnostik ist insbesondere wichtig, um nicht notwendige Therapien zu vermeiden und potenziell maligne Entitäten auszuschließen. Die Therapie der Wahl ist die Zystektomie, bei ausgedehnten Defekten auch mit Auffüllen des Zystenbettes mit Eigenknochen [Shylaja, 2013]. Rekurrenzraten bis zu 11 Prozent werden nach chirurgischer Therapie berichtet. Eine komplette Regeneration des Knochens nach drei Jahren liegt bei 70 bis 82 Prozent der Patienten vor [Elliott et al., 2004].
Diana Heimes
Klinik und Poliklinik für Mund-, Kiefer und Gesichtschirurgie – plastische Operationen
Universitätsmedizin Mainz
Augustusplatz 2, 55131 Mainz
PD Dr. Dr. Peer W. Kämmerer, Ma, FEBOMFS
Leitender Oberarzt und stellvertretender Klinikdirektor
Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie, Plastische Operationen
Universitätsmedizin Mainz Augustusplatz 2, 55131 Mainz
peer.kaemmerer@unimedizin-mainz.de
Literaturliste
Aparna, M., A. Chakravarthy, S. Acharya and R. Radhakrishnan (2014). „A clinical report demonstrating the significance of distinguishing a nasopalatine duct cyst from a radicular cyst.“ BMJ Case Rep.
Dedhia , P. D., S; Dhokar, A; Desai, A (2013). „Nasopalatine duct cyst.“ Case Rep Dent.
Elliott, K. A., C. B. Franzese and K. T. Pitman (2004). „Diagnosis and surgical management of nasopalatine duct cysts.“ Laryngoscope 114(8): 1336-1340.
Gujer, A. J., C; Grätz, K. (2013). Facharztwissen Mund-, Kiefer- und Gesichtschirurgie, Springer.
Meyer, A. (1914). „A unique supernumerary Paranasal sinus directly above the superior incisors.“ Journal of Anatomy 48: 118–129.
Nelson, B. L., R. (2010). „Nasopalatine duct cyst.“ Head Neck Pathol. 2 (4): 121–122.
Shylaja, S. B., K; Krishna, A. (2013). „Nasopalatine duct cyst: report of a case with review of literature.“ Indian J Otolaryngol Head Neck Surg. 65(4): 385–388.