Das dentale MRT in der Diagnostik der Kieferosteonekrose
Die Osteonekrose des Kiefers (ONJ) entsteht, wenn das Knochenmark seine vaskuläre und regenerative Kapazität verliert, unabhängig davon, ob dies auf medikamentöse Assoziationen, Strahlung oder systemische Erkrankungen zurückzuführen ist. Das pathophysiologische Endstadium ist stets dasselbe: ein hypoxisches, hypovaskularisiertes Mark, das abstirbt, bevor der Knochen strukturell zerfällt.
Genau dort liegt die diagnostische Lücke der konventionellen Bildgebung: OPG, DVT und CT zeigen die Destruktion erst, wenn sie eingetreten ist. Das dentale MRT dagegen zeigt die Biologie und die Pathophysiologie, die ihr vorausgehen.
Patientenbeschwerden ohne diagnostisches Korrelat
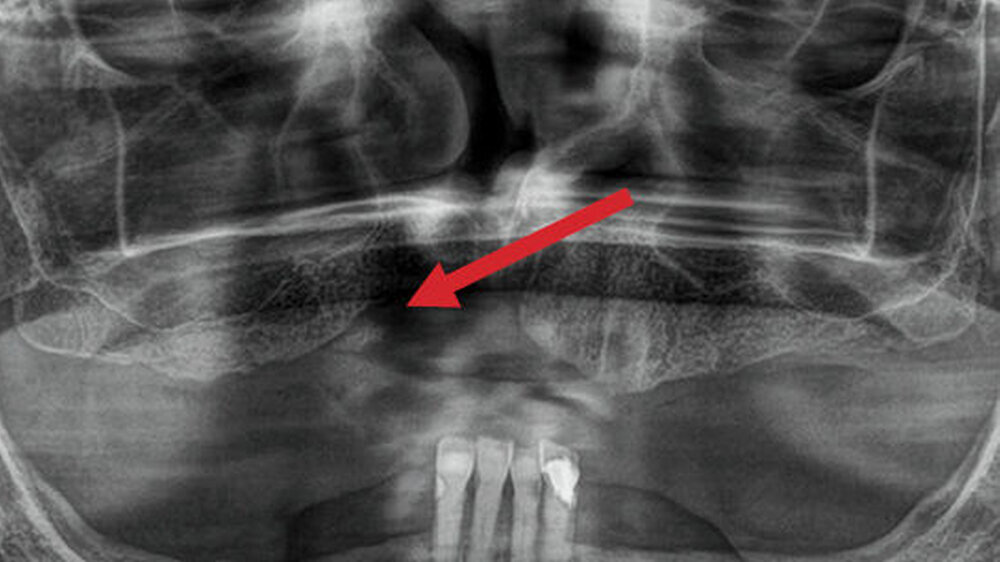
In diesem Patientenfall geht es um eine 65-jährige Patientin, die infolge einer Bisphosphonat-Applikation fünf Jahre zuvor bereits eine Dekortikation und plastische Defektdeckung im anterioren Oberkiefer erfahren hatte. Der resultierende keilförmige Defekt ist auf der Panoramaschichtaufnahme deutlich zu erkennen (Abbildung 1).
Nach einem symptomfreien Intervall von mehreren Jahren beklagte die Frau erneut latente und intermittierende Beschwerden im Oberkieferbereich. Zunächst stellte sie sich nach hauszahnärztlicher Überweisung bei einem niedergelassenen MKG-Chirurgen vor. Nach einer Schädel-MRT-Untersuchung bei einem niedergelassenen Radiologen, die keine spezifische Pathologie ergab, erfolgte die Weiterleitung an eine externe Universitätsklinik. Da weder die klinische Untersuchung noch die bisherige radiologische Bildgebung richtungsweisende Befunde liefern konnten, wurde eine operative Intervention dort nicht in Betracht gezogen. Die Patientin wandte sich daraufhin an unser Haus.
Die klinische Untersuchung zeigte bis auf die knöcherne Defektsituation keine Rötung oder Schwellung im Bereich des Oberkiefers, die klinischen Symptome waren eher unspezifisch.
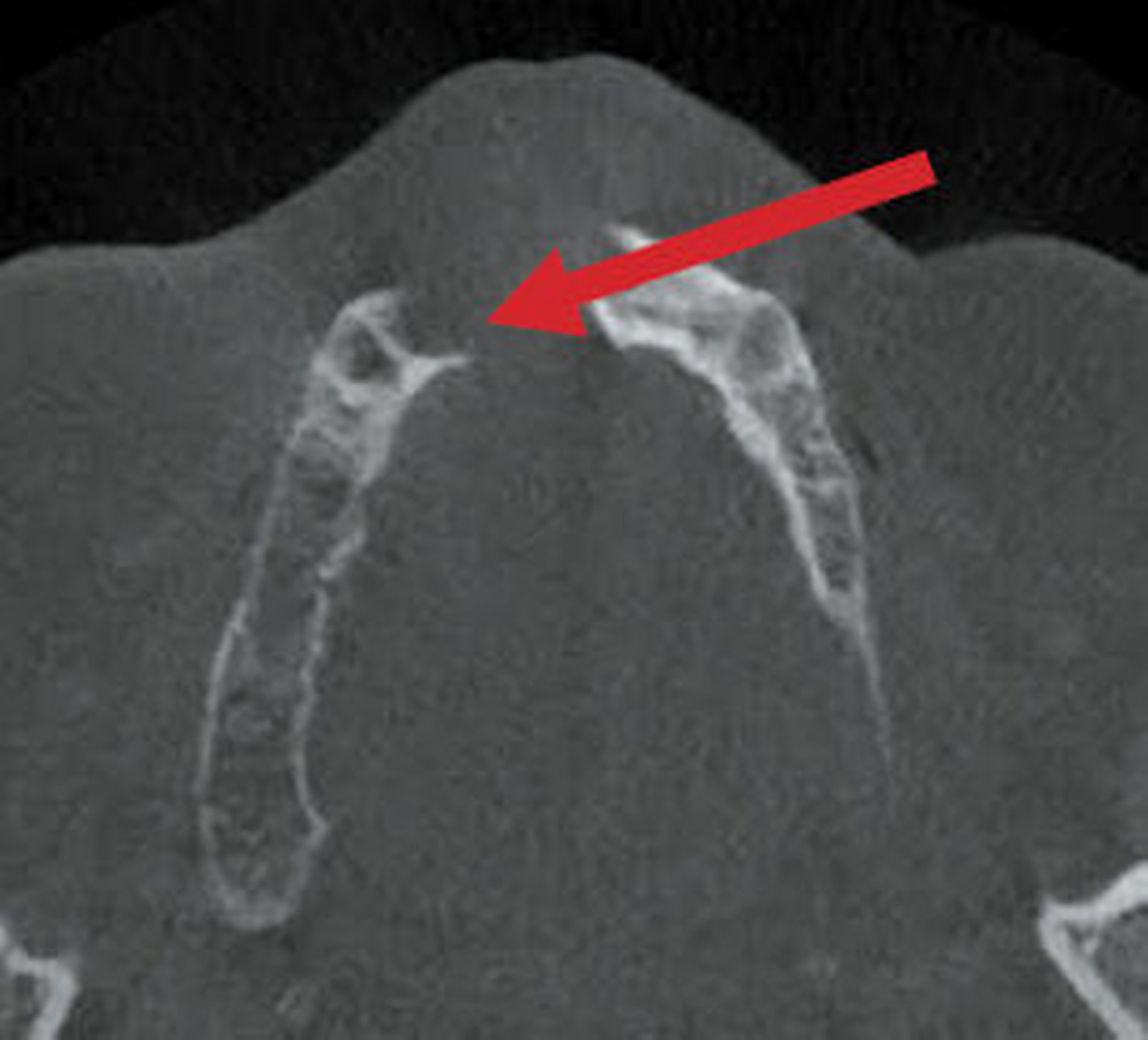
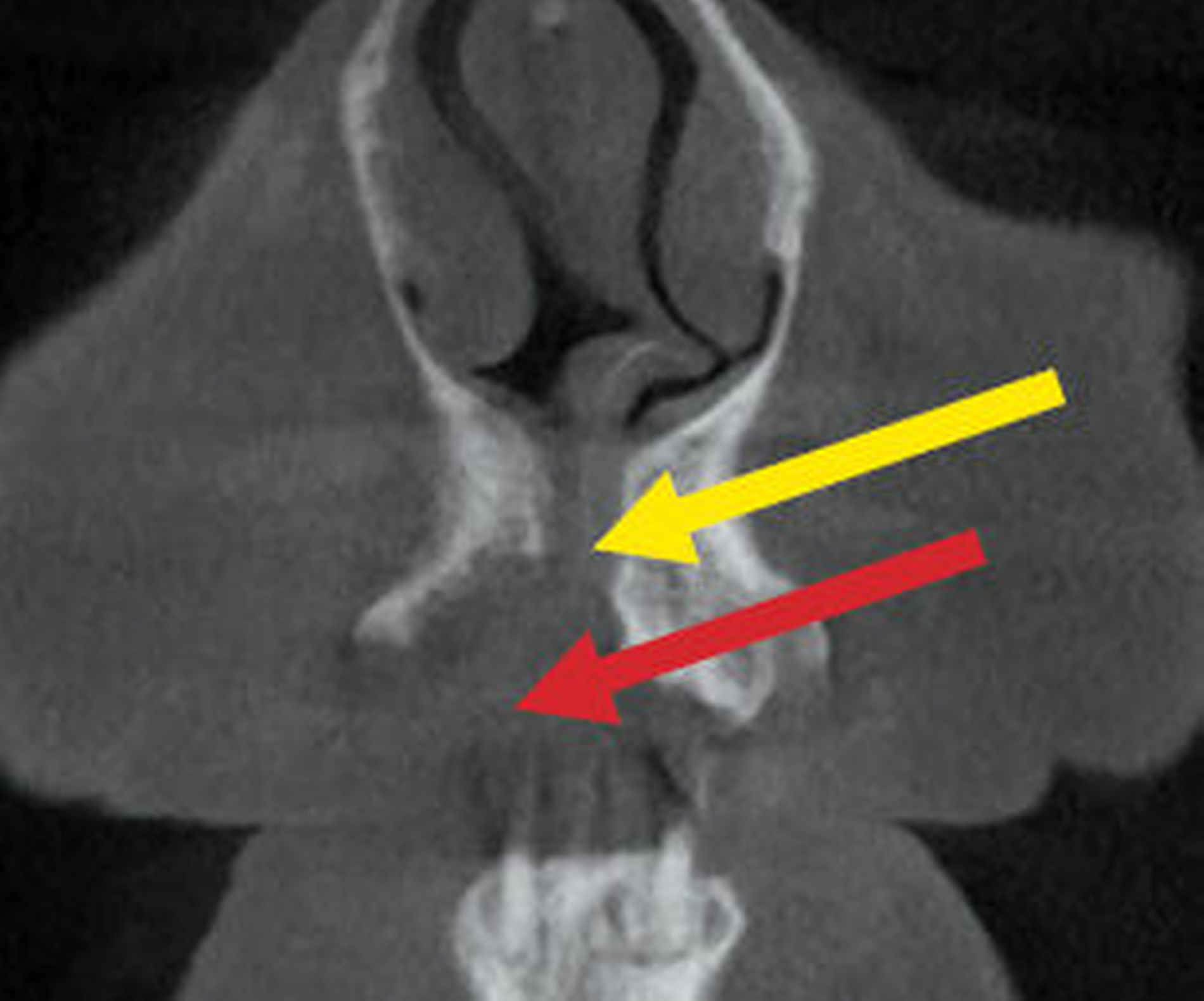
Im DVT sind in allen Raumebenen deutliche Knochendefekte zu erkennen, die zur Unterbrechung des Alveolarfortsatzes in der OK-Frontzahnregion führen. Zusätzlich grenzt sich ein breiter Canalis incisivus ab (Abbildungen 2 bis 4). Ein Rückschluss auf Pathologien im bezeichneten Bereich lässt sich aus den vorliegenden radiologischen Unterlagen nicht ziehen.
Diese Situation ist kein Einzelfall, sondern eine häufiger anzutreffende Konstellation: Einerseits bestehen die tatsächlichen Beschwerden der Patientin, andererseits kann kein diagnostisches Korrelat identifiziert werden. Die Indikation zu einer chirurgischen Intervention würde sich hier allenfalls aus der Anamnese ergeben. Ein Eingriff gerade mit diesen Voraussetzungen ist aber mit erhöhten Risiken wie beispielsweise der Deperiostierung des Knochens verbunden. Häufig wird in solchen Situationen mit symptomatischer Therapie und Monitoring reagiert.
Im konkreten Fall hatten wir die Möglichkeit, mit unserem ddMRT eine spezialisierte Diagnostik durchzuführen. Die Bildgebung zuvor hatte zwar keine Pathologien gezeigt, aber mithilfe des MRT konnten wir die Frage beantworten, ob eventuell ein inflammatorischer Prozess für die Beschwerden verantwortlich ist. Wenn dies ausgeschlossen werden kann, sind Monitoring und symptomatische Behandlung der Beschwerden angezeigt. Andernfalls ist die Indikation zur Befundexploration gegeben.
Die MRT-Bildgebung im Detail
Während beim DVT und beim CT nur wenige Parameter angepasst werden können (Field of View, Auflösung), müssen beim MRT zunächst die zur diagnostischen Fragestellung passenden Untersuchungsmodi (Sequenzen) ausgewählt werden. Da jede Sequenz spezifische Informationen liefert, ist nicht in jedem Modus das Gesuchte auch gut sichtbar.
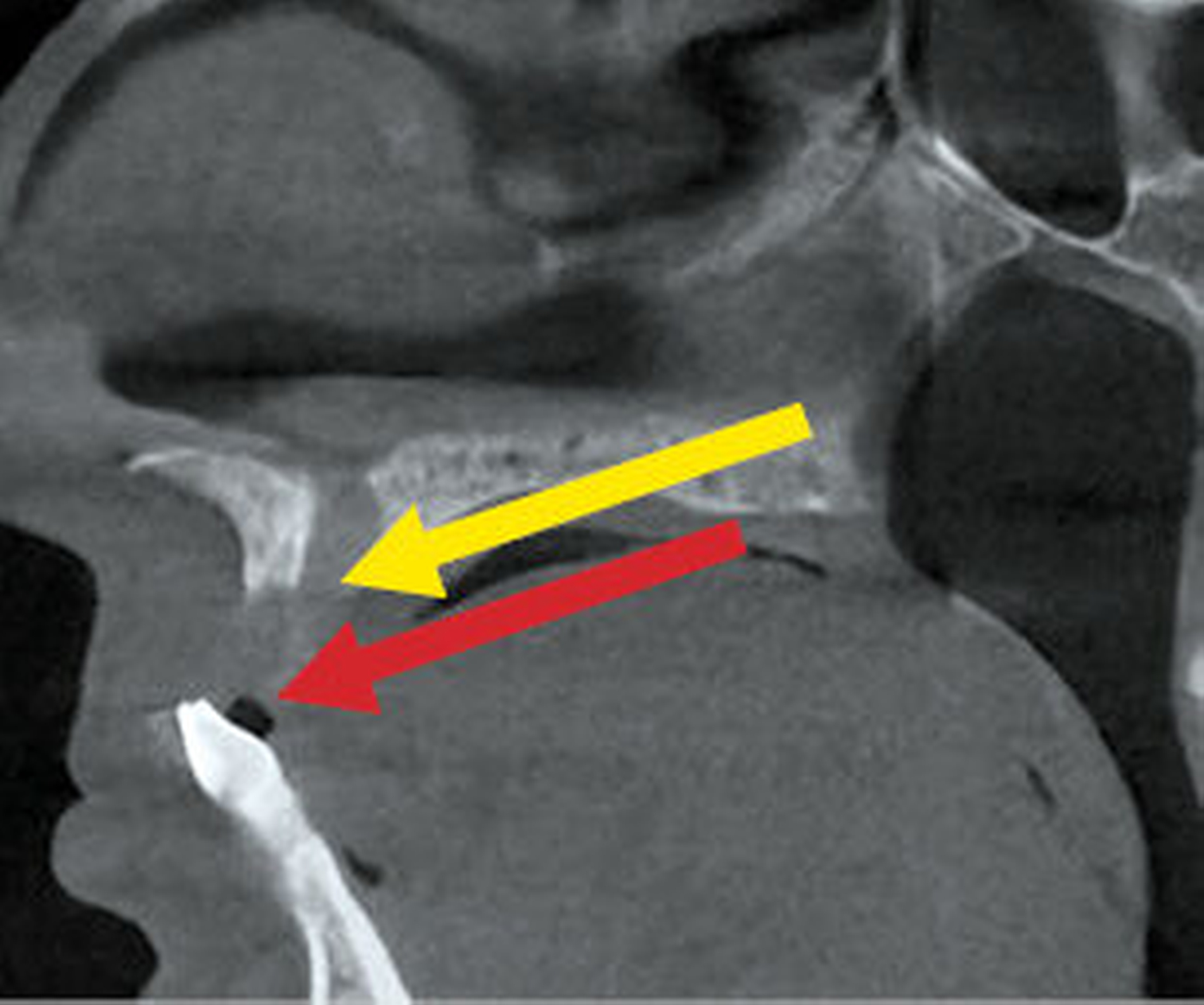
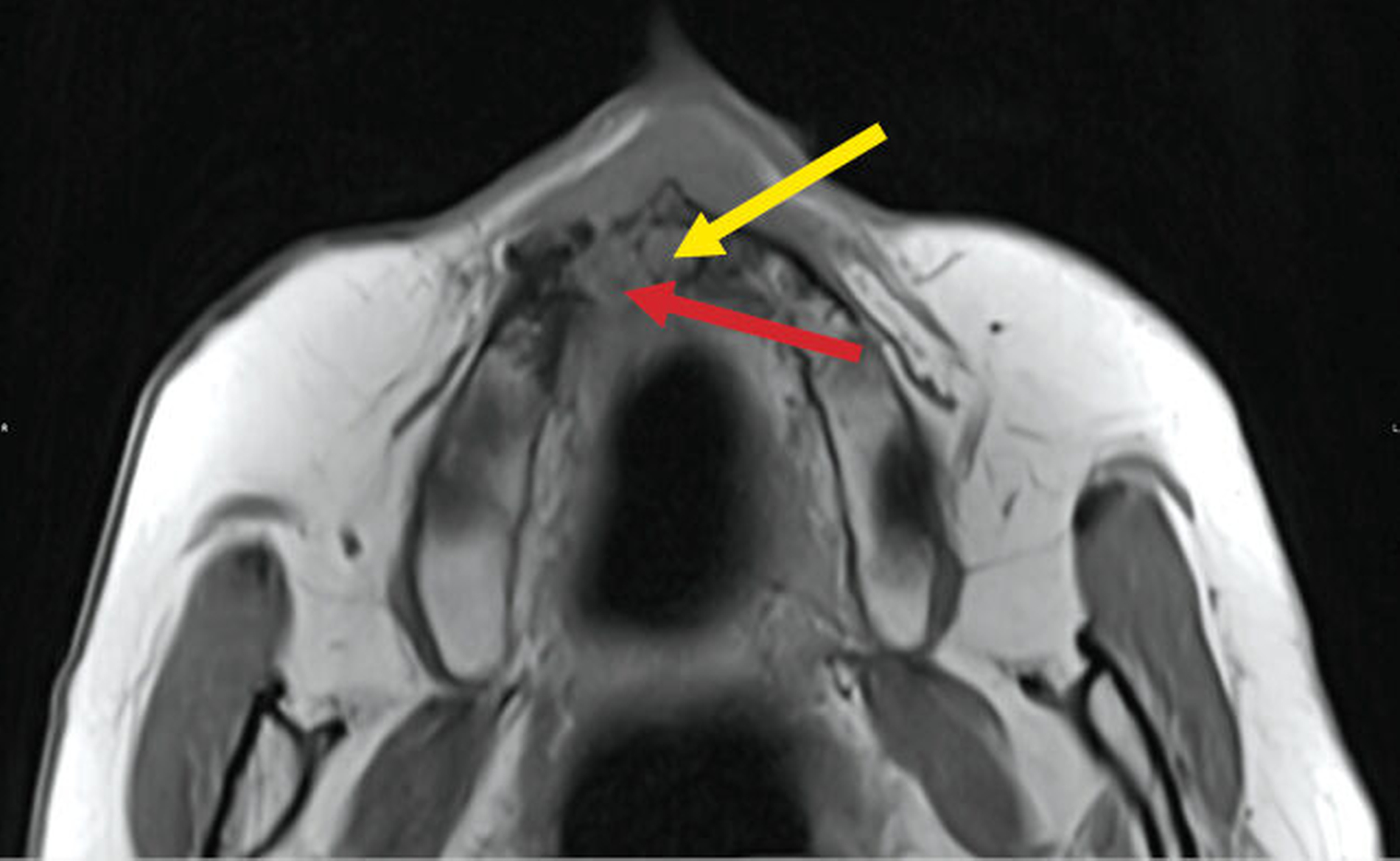
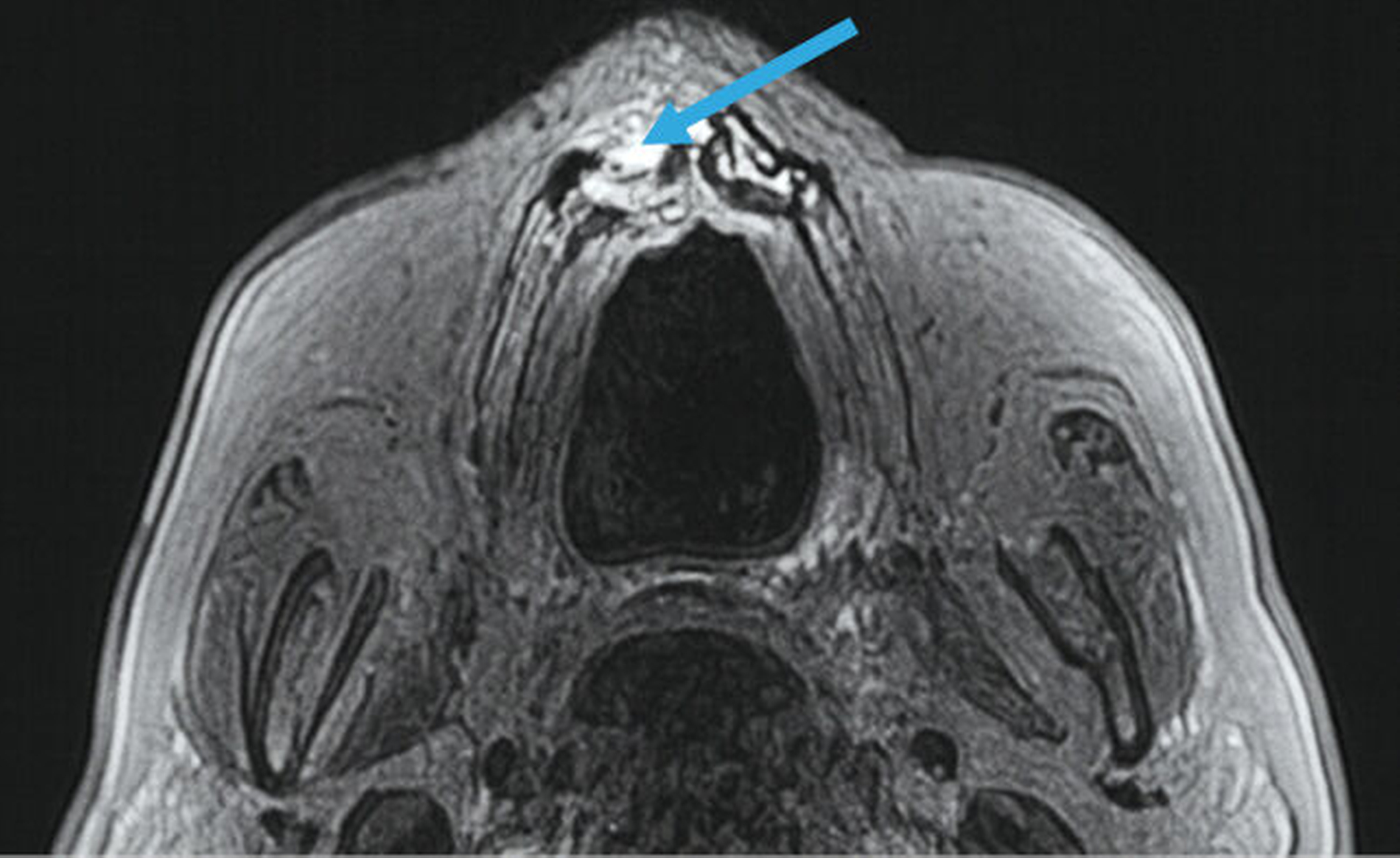
Für den vorliegenden Zweck war eine Untersuchung mit zwei Sequenzen notwendig: zum einen mit der sogenannten „Anatomie“-Sequenz (anatomy_3D_overview), zum anderen mit der „Inflammation-“ oder „Entzündungs-“Sequenz (inflammation_3D_overview). Während die Anatomie-Sequenz einen räumlichen Überblick ermöglicht, kann man mit der Inflammation-Sequenz Entzündungsprozesse identifizieren (Abbildungen 5 und 6) – die entsprechenden Lokalisationen erscheinen in der Aufnahme hell (hyperintens).
In unserem Patientenfall zeigte sich im fraglichen Volumen eindeutig ein entzündlicher Prozess.
Die Anatomie-Sequenz wird regelmäßig bei nahezu allen Untersuchungen verwendet, weil sie hochaufgelöst die räumliche Lokalisierung anatomischer Strukturen erlaubt. Sie gibt in Analogie zur sogenannten PD-Sequenz die Dichte an Wasserstoffprotonen im Gewebe wieder. Wasser- und fettreiche Strukturen (Fett enthält viele Wasserstoffatome) erscheinen hell, kortikaler Knochen und Luft erscheinen wegen eines geringeren Anteils an Wasserstoffatomen dunkel. Flüssigkeiten und weiches Gewebe liegen je nach Zusammensetzung im helleren bis dunkleren Graubereich. Die Osteolysezone erscheint hier eher unspezifisch grau.
Therapie
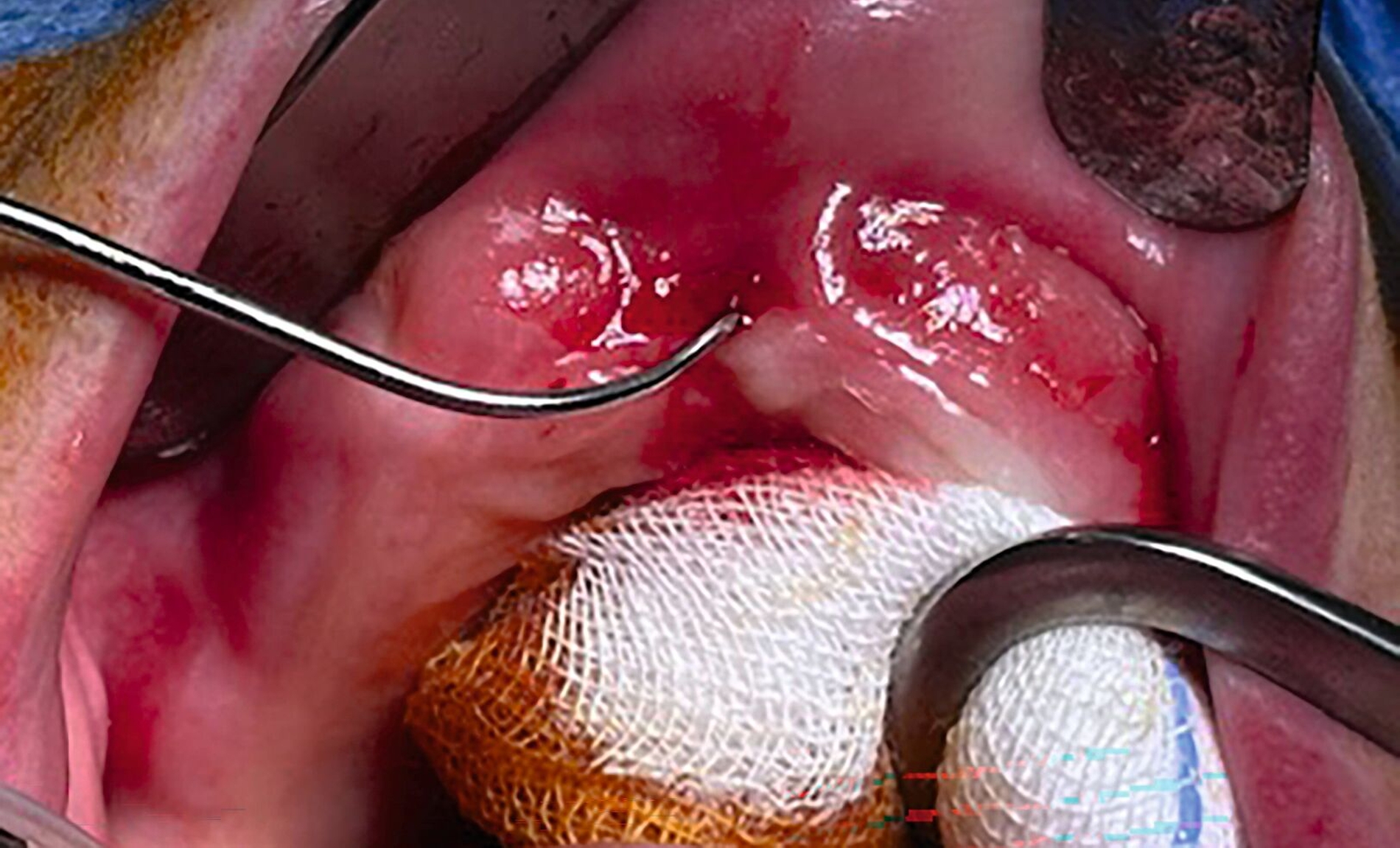
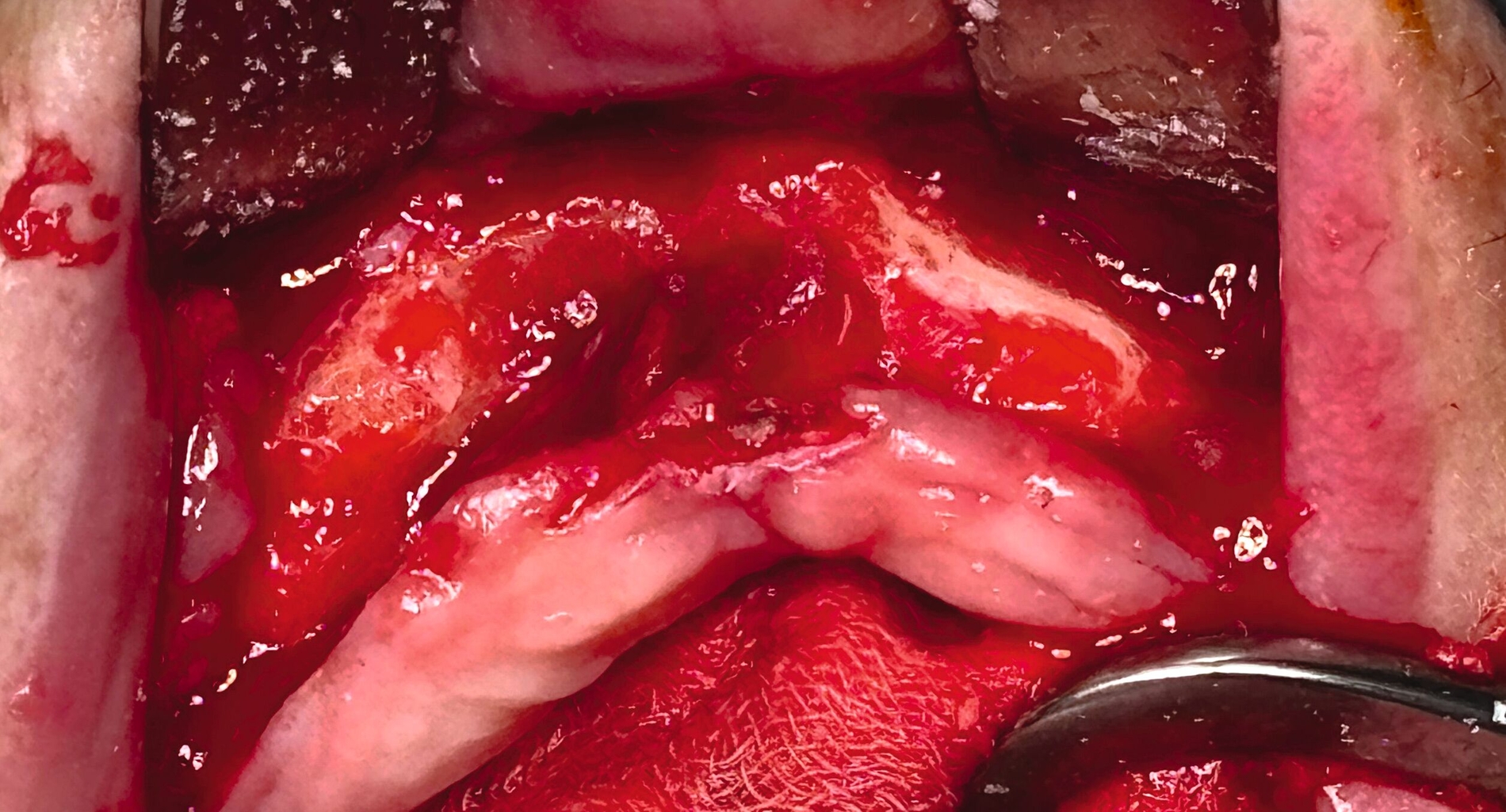
Mit der Identifikation der Entzündung im MRT war die Indikation zum Eingriff gegeben. Die Exploration des Areals zeigte eine feine Fistelformation sowie bereits intraoperativ erheblich entzündlich verändertes Weichgewebe in der Oberkieferfront (Abbildungen 7 und 8). Eine Dekortikation und eine plastische Defektdeckung wurden – gemäß den fachspezifischen Leitlinien – durchgeführt.
Die pathohistologische Aufarbeitung der Weichgewebe- und Knochenproben ergab eine ausgeprägte Osteomyelitis mit typischen Veränderungen wie bei einer Bisphosphonat-assoziierten Knochennekrose.
Fazit
Die Detektion aktiver Entzündungsareale im Kiefer- und Gesichtsbereich stellt einen erheblichen diagnostischen Zugewinn dar. Nur durch den MRT-Einsatz konnte im vorliegenden Fall der Entzündungsprozess lokalisiert, die klinische Verdachtsdiagnose einer Osteomyelitis/BRONJ bereits präoperativ hinreichend bestätigt und die Indikation für eine zielgerichtete operative Intervention gestellt werden.


 169
169
 169
169