Welchen Schutz bekommt die Pulpa?
Die Pulpa ist kein Organ, die Zähne auch nicht. Sie sind einfach Hautanhangsgebilde – und noch nicht einmal die kompliziertesten, wenn man an Geweihe, Hufe von Herbivoren, Nägel und Krallen, aber auch Haare denkt. Die Haut mit der Mundschleimhaut ist dagegen anatomisch ein Organ. Und die histologische Entwicklung der Anhangsgebilde folgt vom Embryo bis zum alternden Organismus nach vergleichbaren Mustern. Bis auf eine Ausnahme:
Die Zähne
Die embryonale Zahnentwicklung beginnt nach dem 40. Schwangerschaftstag mit der Proliferation des Epithels zur Zahnleiste, und die ersten Schmelzknospen der Milchzähne entwickeln sich zwischen dem 50. und dem 56. Tag bei einer Scheitel-Steiß-Länge (SSL) von 17–22 mm. Die Schmelzknospen der ersten permanenten Molaren folgen in der 14. Woche, dann bei einer SSL von etwa 115 mm. Soweit vergleichbar mit anderen Hautanhangsgebilden.
Im Glockenstadium treffen die inneren Epithelzellen auf das große Wunder der Zahnentwicklung parallel zur Gehirnentwicklung – das Ektomesenchym als Epithel-Mesenchym-Transition direkt aus der Neuralleiste oder auch aus non-Neuralepithel von den Rändern. Diese Zellen differenzieren sich zu Odontoblasten, die als ewige Zellen wie Neuronen nicht untergehen. Die parallele Kieferentwicklung wird von ebenso direkt differenzierten ektomesenchymalen mechanosensiblen Osteoblasten dominiert – mit Konsequenzen für eine wesentlich schnellere Knochenbildung.
Das ektomesenchymale Endodont ist ein unikaler Odontoblasten-Verbund als Dentinbildner und mechanosensitiver Reizüberträger. Bei einem Untergang der primären Odontoblasten – hauptsächlich durch Karies, Präparationstrauma und chemische Noxen – können sie nie wieder gebildet werden, weil sich auch die Neuralleiste als Quelle ektomesenchymaler ewiger Zellen aufgelöst hat. Der Rest der Pulpa ist ein gewöhnliches Bindegewebe mit den Aufgaben:
Kompensation ausgefallener Odontoblasten durch deren Nachbarzellen, also immer noch durch primäre Odontoblasten,
Platzhalter für lebenslange Dentinapposition durch sekundäre Odontoblasten mit eingeschränkter Funktionalität, die sich aus pluripotenten, wenig differenzierten Mesenchymzellen differenzieren,
Ausgleich für okklusale und approximale Abrasion und Attrition, weil sich der Zahn durch zentripetale Dentinbildung in den Pulparaum hinein gegen den äußeren Dentinverlust schützt,
lang anhaltende, schmerzlose chronische Entzündung zur Vitalerhaltung durch einen dynamischen Umbau der System- und Mikrozirkulation zur Kompensation des fehlenden Lymphgefäßsystems.
Moderner Pulpaschutz
Entwicklungsbiologisch zur Aufrechterhaltung ihrer Unikalität, klinisch zur Sicherung lebenslanger Dentinbildung und zur Vermeidung von akuten Zahnschmerzen verdient die Pulpa also jeden Schutz, zu dem die Zahnmedizin in der Lage ist. Das bedeutet im Einzelnen:
Vorsichtige hochtourige beziehungsweise langsame Präparation, optimal mit adaptivem Wasserspray, viel Wasser bei hohen Touren, wenig/kein Wasser bei extrem langsam rotierendem Instrument oder manueller Präparation an pulpanahem Dentin. Je jünger der Zahn, je mehr primäre Odontoblasten erwartet werden können, umso vorsichtiger wird präpariert, Handinstrumente eingeschlossen.
Rasche Versorgung akuter Dentinfrakturen, je jünger der Zahn, umso eher mit einer Schutzkrone.
Chronische Dentintraumata bei mastikatorischer okklusaler Freilegung durch Abrasion, Attrition und Erosion und bei zervikalem Zahnputz-Dentinverlust gleichfalls durch Abrasion und Erosion sind okklusal natürliche Phänomene und zervikal menschengemachte pathologische Schäden. Sie fordern ohne weitere Therapie keinen Pulpaschutz, weil die intra- und peritubuläre Mineralisation genügend Schutz bietet, selbst wenn nie alle Tubuli verschlossen werden und immer Bakterien hohle Tubuli ohne jeden Einfluss auf die Pulpabesiedeln.
Jedes präparierte Dentin am vitalen schmerzsymptomlosen Zahn muss mit einem biokompatiblen Pulpaschutz überall dort, wo die Dentintubuli einen Zugang zur Pulpa haben, abgedeckt werden. Dafür sind Zink-Phosphat-Zemente und Glasionomerzemente ohne Zweifel am besten geeignet. Sie zeigen die höchste Evidenz der Biokompatibilitätstestung, auch weil sie als Zemente fast vollständig abbinden und gut adaptierbar sind. Sie unterscheiden sich von „Zementen“ auf Polymerbasis kardinal, weil diese gar keinen Pulpaschutz gewährleisten. Der Pulpaschutz gilt natürlich auch für die prothetische Kronenpräparation. Bei Kariesversorgungen ist das einfacher, weil dort Zemente wie Unterfüllungen schützen können. Bei jugendlichen Zähnen ist immer noch ein Befestigungszement sicherer als polymere Materialien.
Die indirekte Überkappung mit Calciumhydroxid hat nie eine wissenschaftliche Bestätigung gefunden und ist durch die Pulpabiologie-Studien in Connecticut, Malmö, Erfurt und Witten/Herdecke letztlich als obsolet befunden worden [Langeland et al., 1971; Gängler, 2005]. Das Belassen von infiziertem Dentin ist die Norm, das Belassen von nekrotischem, erweichtem Dentin ist durch keine hinreichende Evidenz gedeckt – deshalb sollte es immer entfernt werden. Und Calciumhydroxid, korrekt feucht oder mit Wasser angemischt, hat am geschlossenen Kavitätenboden überhaupt keine Wirkung, außer der, dass es den festen Verbund eines Zements überflüssigerweise reduziert. Indirekte Überkappungen beziehungsweise Unterfüllungen sollten mit Zink-Phosphat- oder Glasionomerzementen ausgeführt werden.
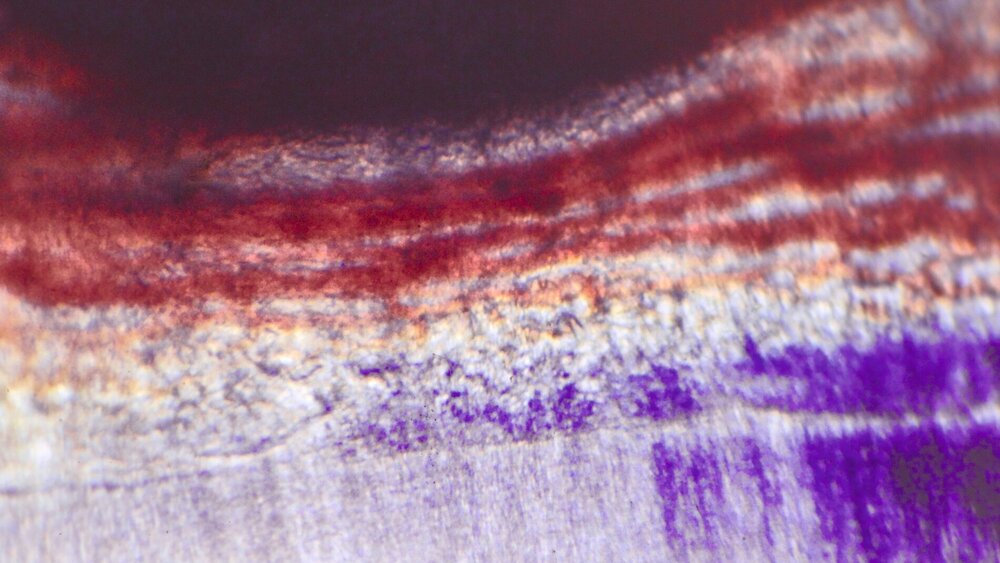
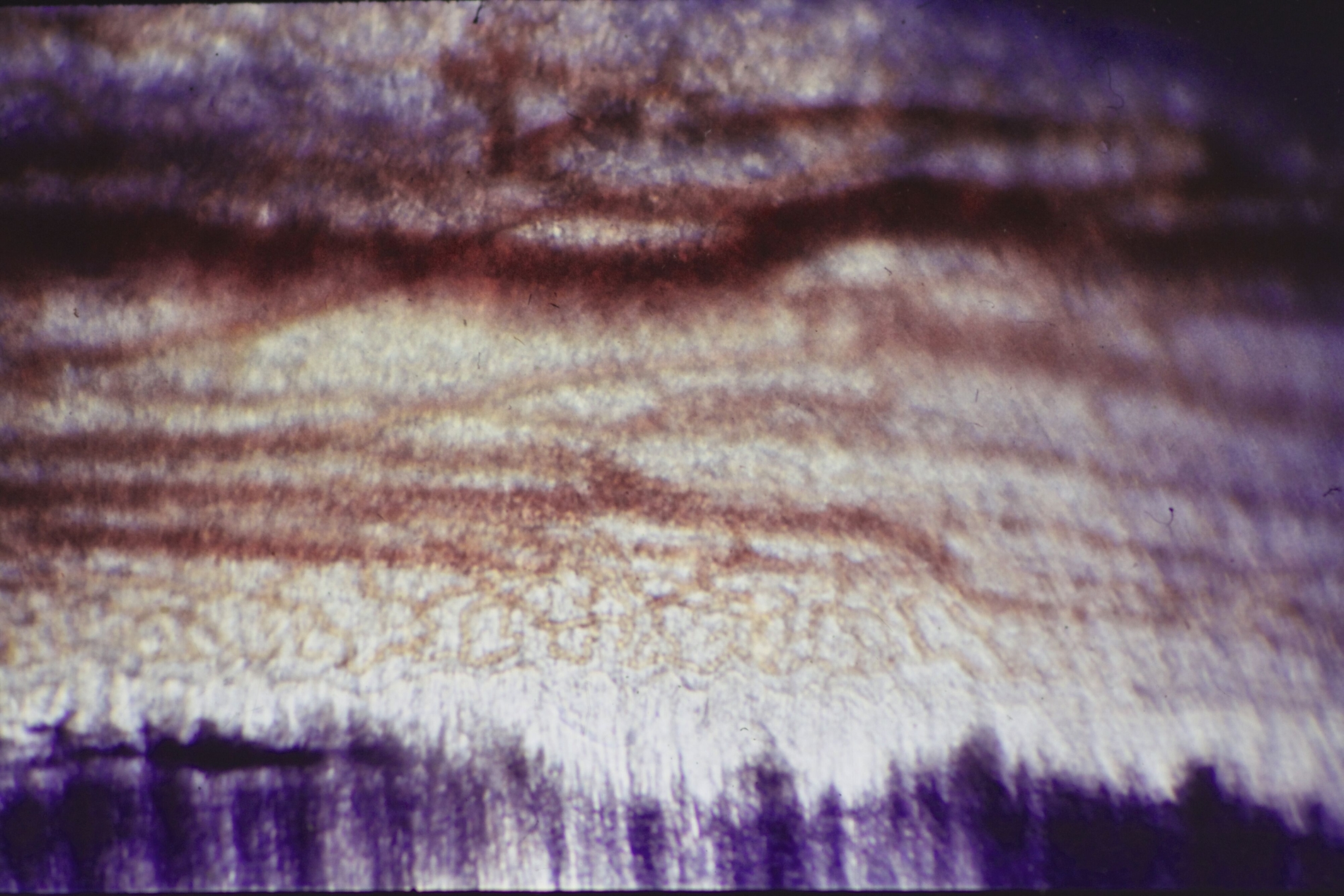
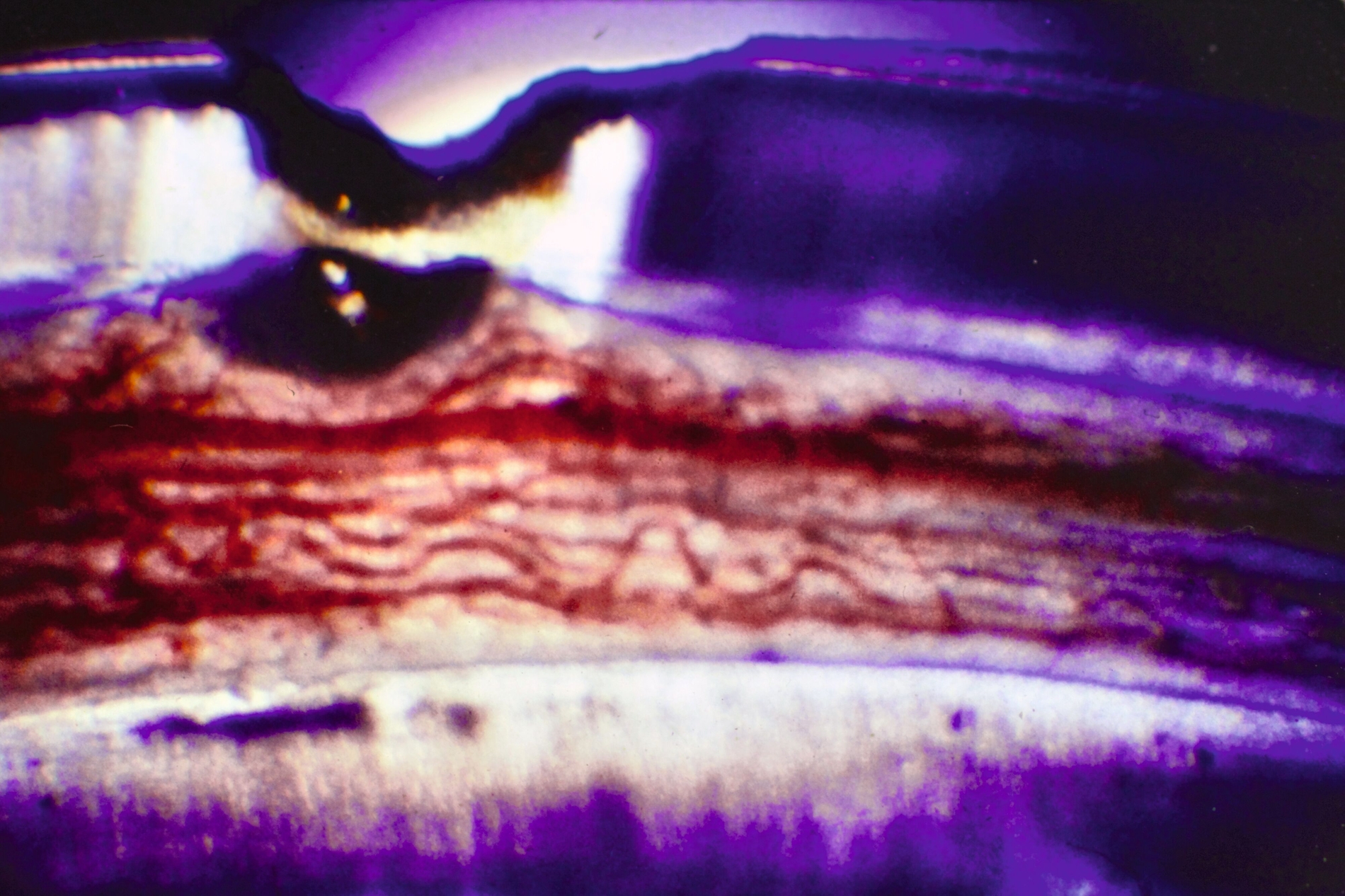
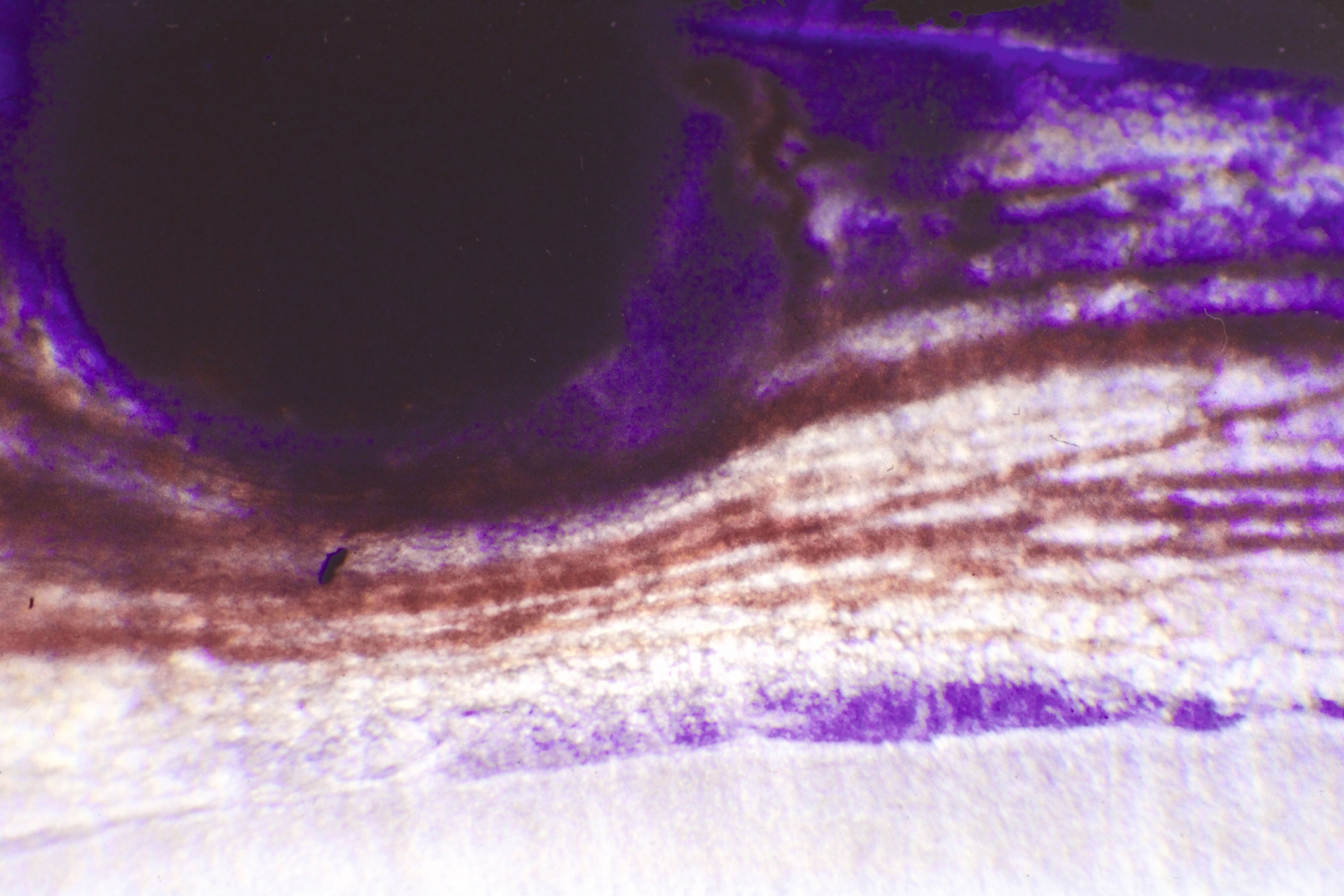
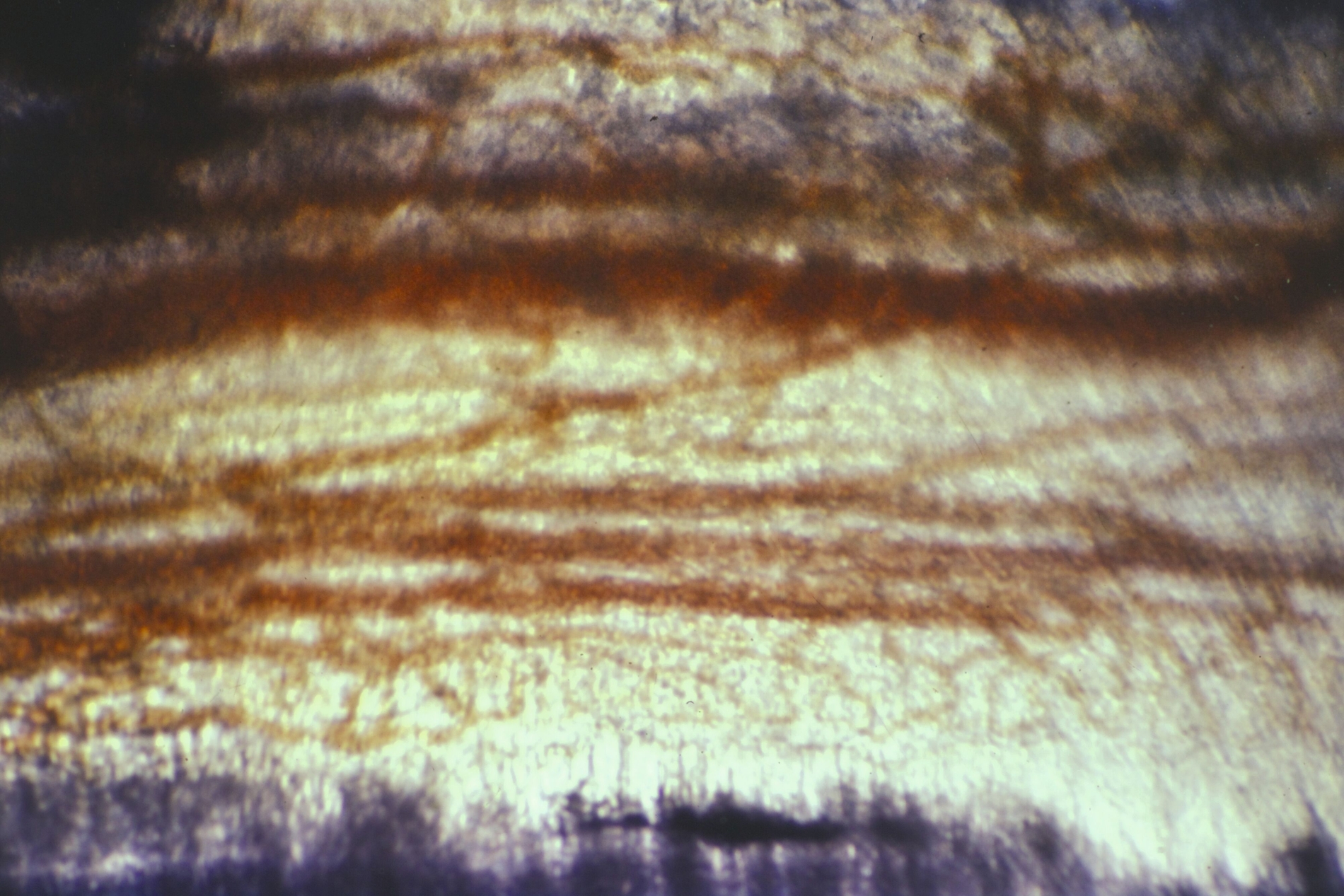
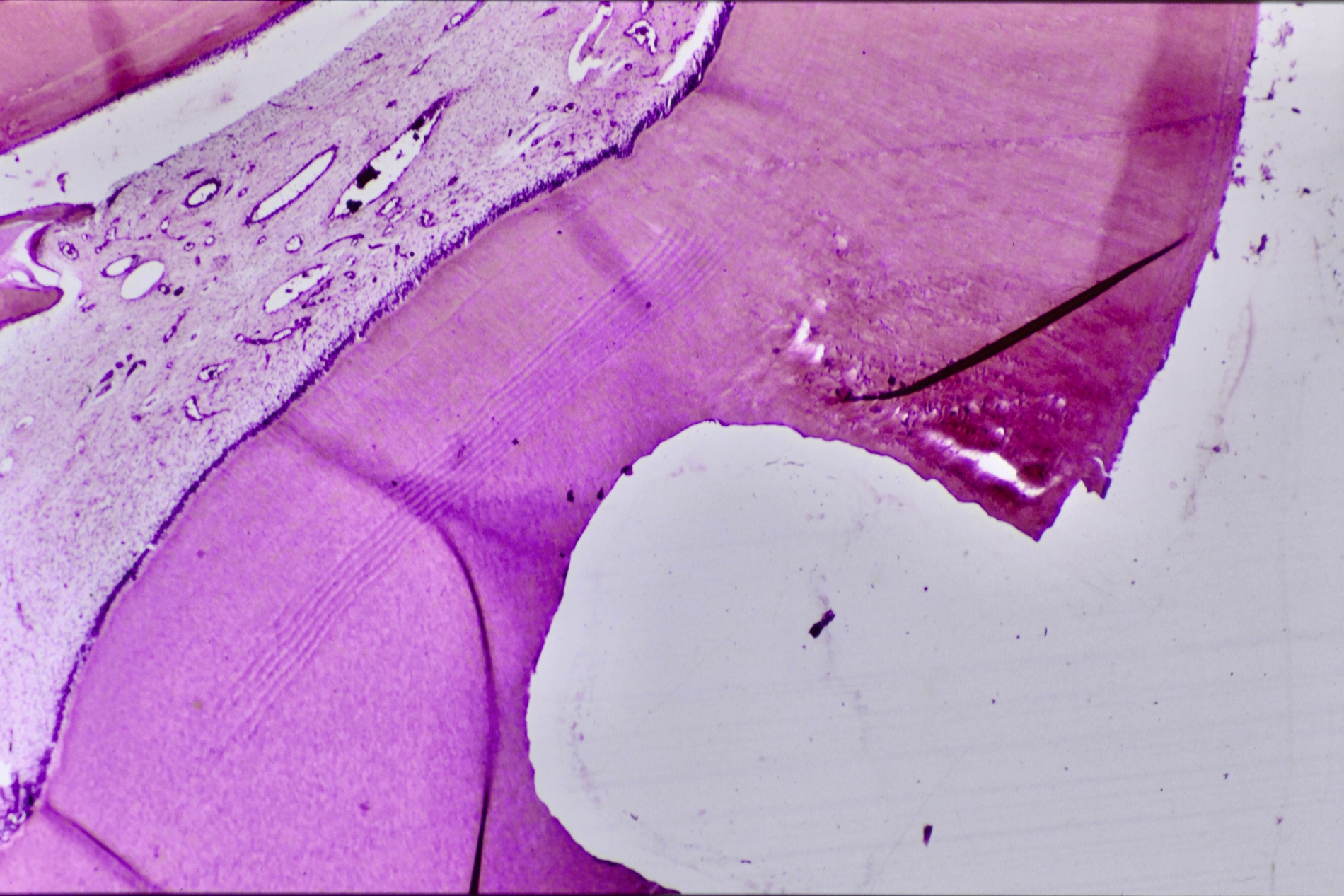
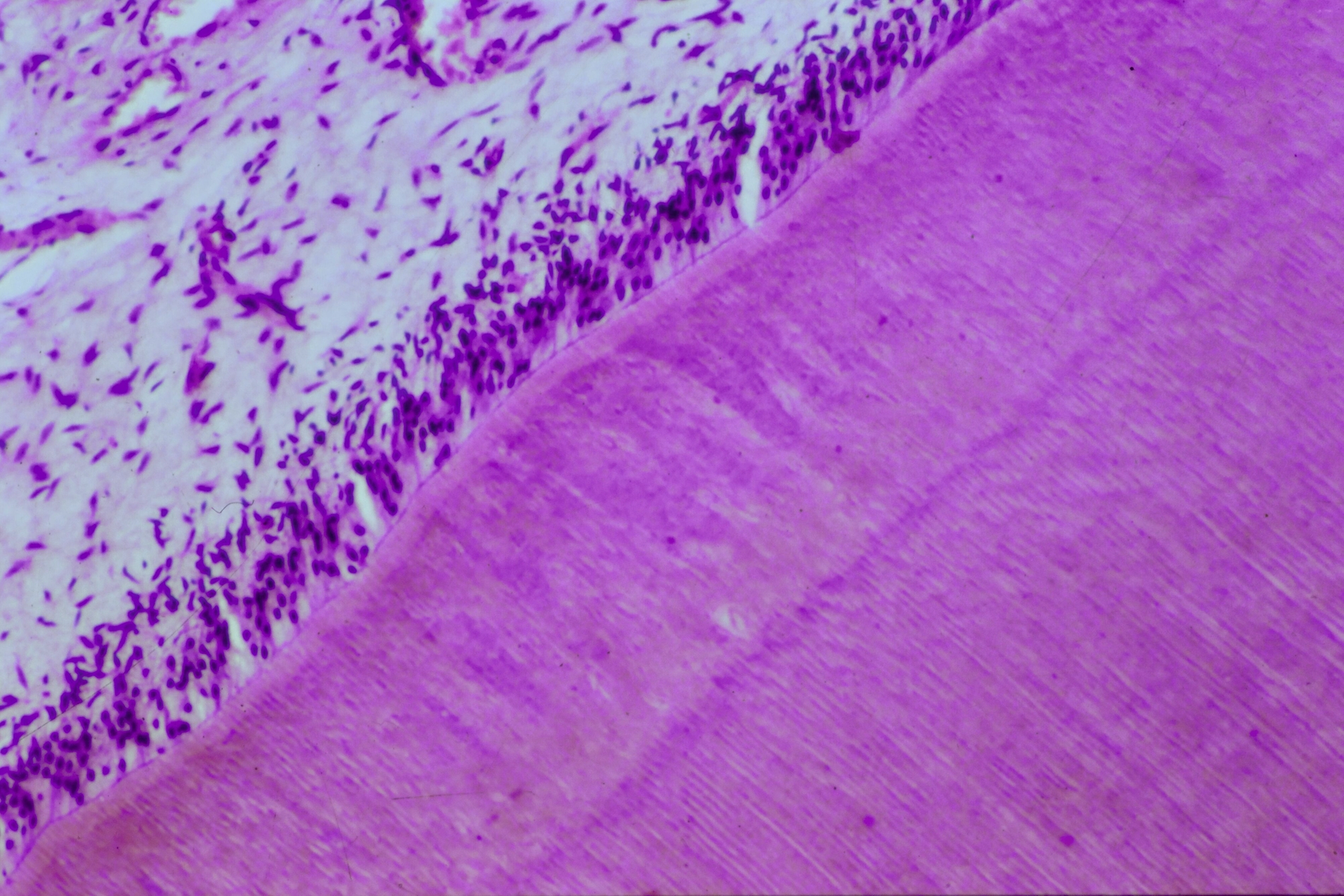
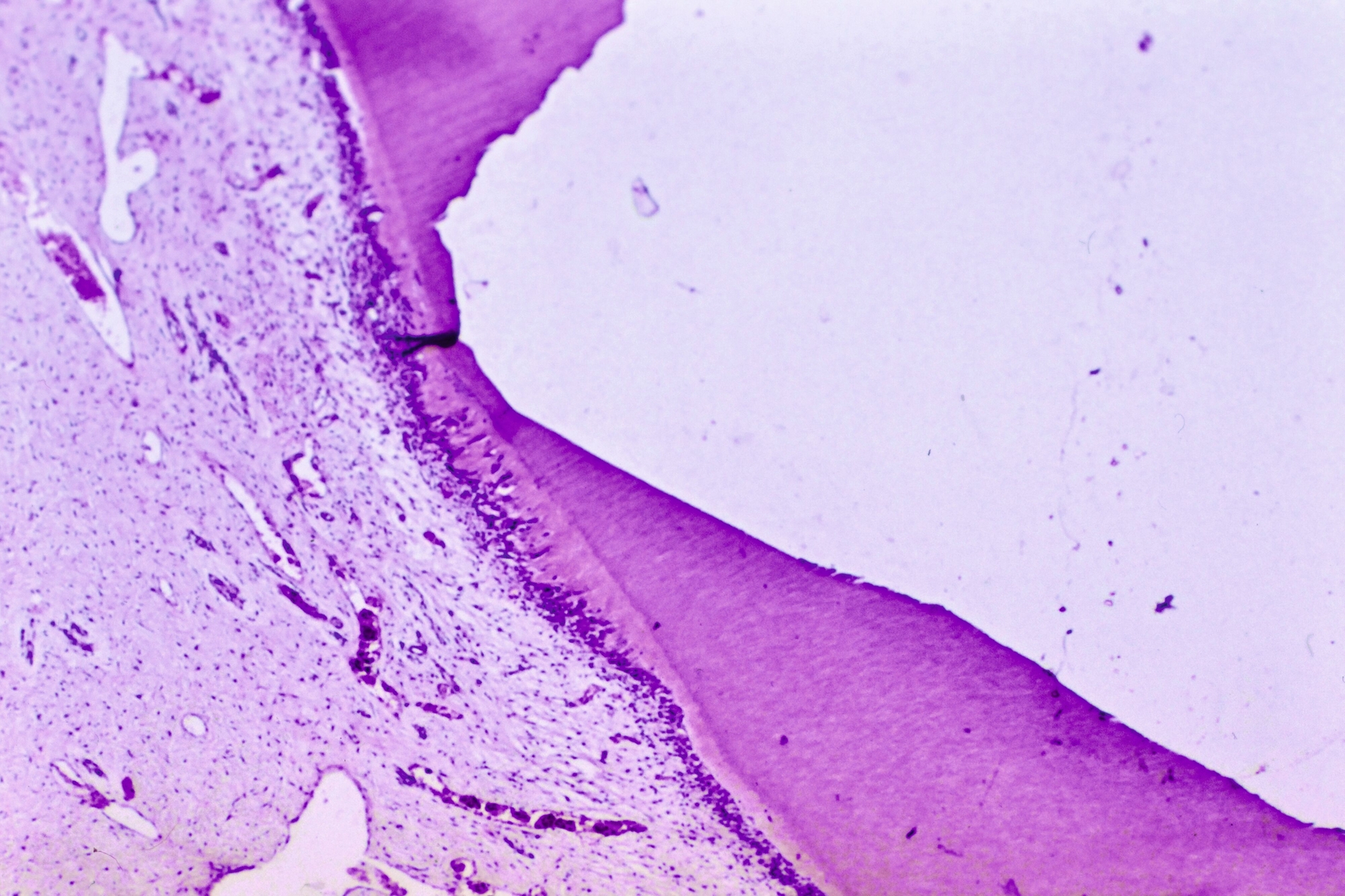
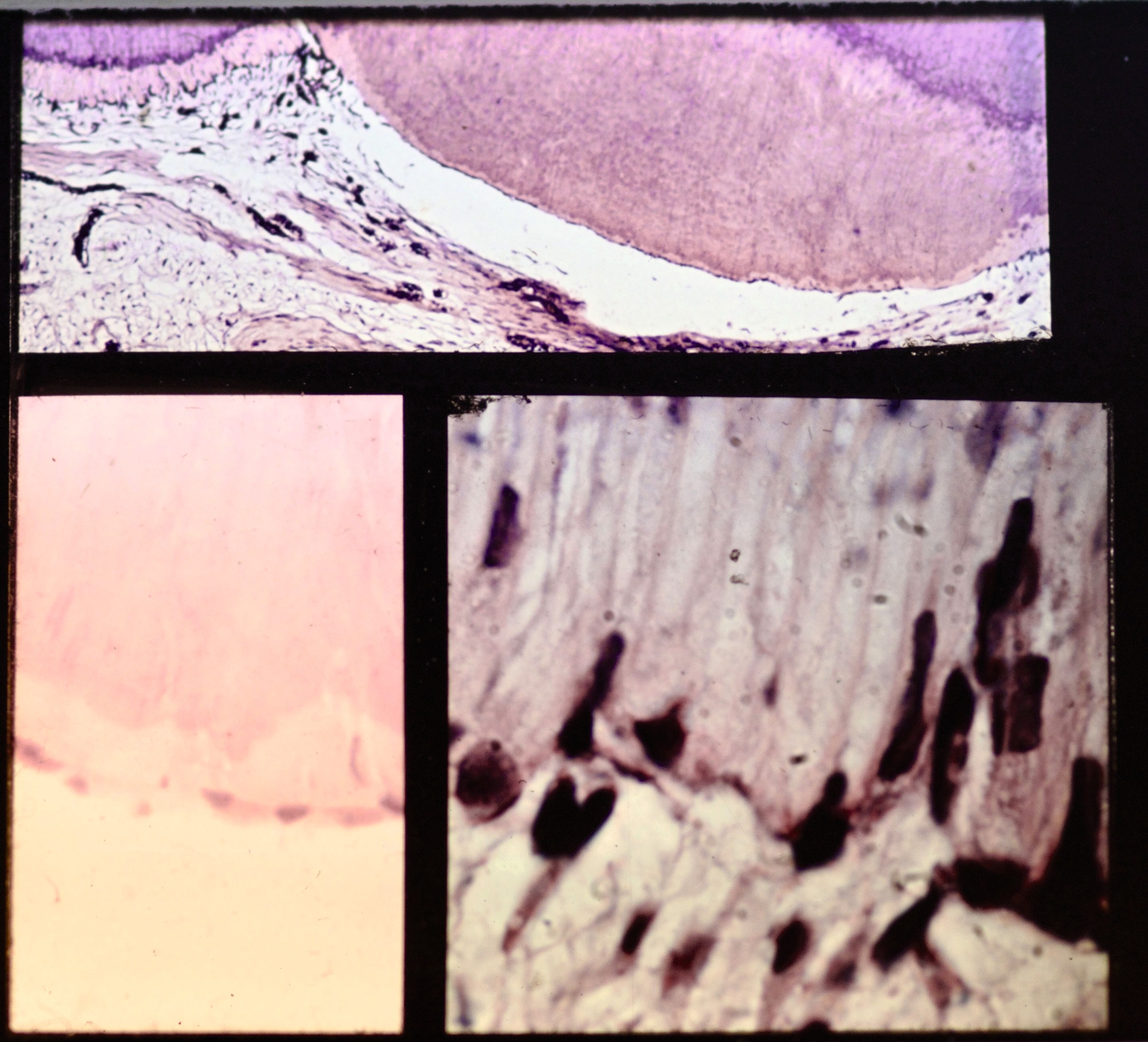
Die direkte Überkappung der punktförmig eröffneten Pulpa am Kavitätenboden oder nach Pulpotomie an den Kanaleingängen mit Calciumhydroxid, von B. W. Herrmann 1923 eingeführt, hat nicht nur die längste, sondern auch die histopathologisch umfassendste Bestätigung erfahren. Es ist die Krönung der Endodontologie und das sicherste Biomaterial der klinischen Endodontie zur Vitalerhaltung – gerade weil es einen simplen Wirkungsmechanismus hat: Mit einem pH von >12 führt es bei direktem Gewebekontakt zu einer superfiziellen Nekrose. Da durch den Zellstoffwechsel der vitalen Pulpa CO2 gebildet wird, findet an diesen Stellen eine schnelle Umwandlung zu Calciumcarbonat statt, das sich chemisch neutral verhält. Angrenzend an die sterile Nekrose schafft die Pulpa neben einer bindegewebigen Narbe im optimalen Fall eine Hartgewebsbrücke mit neuen sekundären Odontoblasten. Lange wurde über eine Altersgrenze der direkten Überkappung spekuliert, die es aber nicht geben kann, weil der Erfolg allein vom Zustand der Pulpa abhängig ist: Wie viele primäre (ewige) Odontoblasten haben überlebt, welche Ausdehnung hat die chronische Pulpitis, welche zahnmedizinische Therapie / Anamnese / radiografischen Befunde hat der Zahn?
Neue Materialien
So gut Calciumhydroxid in Richtung der Pulpa wirkt, so hat es doch bei der weiteren Versorgung der Kavität den Nachteil mangelnder Verbundfestigkeit. Deshalb versucht man seit Jahrzehnten seitens der Industrie, stabilere Materialien auf Calciumhydoxidbasis zu entwickeln. Seit einiger Zeit drängen sich Calciumsilicat-Zemente zur direkten Überkappung in den Vordergrund mit immer wieder unterschiedlichen Zusammensetzungen und nur wenig Evidenz im Vergleich zum Goldstandard Calciumhydroxid. Immerhin liegen drei experimentelle Studien an Schweinen und eine an non-humanen Primaten vor [Andrei et al., 2021]. Eine abschließende Beurteilung der Biokompatibilität steht noch aus, eine Überlegenheit gegenüber Calciumhydroxid konnte bisher nicht gezeigt werden.
Bis in die jüngste Zeit wurden Vergleiche von Pulpaüberkappungsmitteln mit Dycal® (Dentsply) als angebliches Calciumhydroxid-Präparat vorgenommen. Diese Vergleiche sind aber problematisch, weil Dycal® seit der Einführung vor 50 Jahren aus einem Glycolsalicylat in der Basispaste mit Calciumhydroxid in der Katalysatorpaste besteht und nicht klar ist, ob in diesen Rezepturen überhaupt genügend freies Calciumhydroxid vorhanden ist. Ohne den direkten Gewebekontakt von freiem Calciumhydroxid entsteht gar keine begrenzte Nekrosezone, die die Voraussetzung für die Reparaturheilung der Pulpa ist, sondern eine akute Entzündung. Im Tiermodell ging diese Entzündung einer Studie aus dem Jahr 1974 zufolge nach rund zwölf Wochen in eine sistierende chronische Entzündung über. Dabei gibt es auch Dentinbrücken in unterschiedlichen Entfernungen von der Überkappung, was seither als Stand der Wissenschaft gelten kann [Tronstadt, 1974].
Biokompatibilität prüfen
Die biologische Verträglichkeit der Arzneimittel und Medizinprodukte ist die Voraussetzung für die Linderung von Beschwerden und für die Heilung. Das gilt für alle Organe, also auch für die Haut, aber nicht für die Hautanhangsgebilde wie die Zähne. Kurzfristig haften keine Pflaster, Lotionen oder Wundsalben wie bei Hautläsionen, sondern nur alloplastische Füllungsmaterialien mit längerem oder lebenslangem unmittelbarem Zahnkontakt. Sie haben zwei Aufgaben: die funktionelle/kosmetische Wiederherstellung des Zahnes und den Pulpaschutz. Die Zahnfüllungen gehören mit mittlerem Risiko in die Klasse IIa der gesetzlichen Überwachung von Medizinprodukten (Medizinprodukte-Gesetz, Medizinprodukte-Verordnung).
Dieses Risiko besteht – meist vernachlässigbar durch Elution (Auswaschen) von Spuren von Inhaltsstoffen der Füllungsmaterialien – im Hinblick auf Speichel und Schleimhaut, hauptsächlich jedoch in toxischen Effekten auf die Pulpa. Deshalb ist der Pulpaschutz an vitalen Zähnen bei jedem Therapieschritt an exponiertem Dentin die primäre Sorgfaltspflicht. So betrachten es auch die aktuellen Normen der Bestimmung der Biokompatibilität aller dentalen Biomaterialien, die Teil von ISO 10993-1-20 2018-2021 sind. Das 20-teilige Risikomanagement behandelt Themen wie Tierschutzbestimmungen in der Prüfung bis hin zur Kontrolle von Abbauprodukten. Detaillierter sind die Prüfnormen ISO/TC106 7405-2018 für Dentalmaterialien, die alle fünf Jahre dem wissenschaftlichen Stand angepasst werden und sich deshalb aktuell im Revisionsprozess befinden. Sie regeln in der Pulpa-Dentin-Anwendungsprüfung Ziel, Vorbereitung der Tiere, histologische Schnitte und in der Auswertung die Überlebensrate von Odontoblastenzellen und die verbleibende Dentindicke. Dabei wird in Serienschnitten ein vollständiges Bild der Entzündungskaskade der Pulpa erhoben, das in keinem Zytotoxizitätstest erreicht werden kann.
Die deutsche Medizinprodukte-Verordnung (MPV) wird die Übergangsfristen für Produkte mit mittlerem Risiko wahrscheinlich bis zum 31.12.2028 verlängern. Für alle neueren Produktfamilien gelten die Prüfnormen ISO 10993 und 7405 uneingeschränkt. Es gibt aber gerade für die Füllungsmaterialien außer wenigen universitären Enthusiasten niemanden, der sich für die Anwendungsprüfung verantwortlich fühlt. Neben unzählbaren Zytotoxizitätstests gibt es nur vereinzelt Tierversuche, die aber meist nicht ISO-konform durchgeführt wurden. Sie sind aber für die Zahnerhaltung unverzichtbar und sollten an omnivoren (SPF-Schweine) und rodenten Dentitionen (Ratten-Molaren-Anwendungstest und Inzisivi-Vitalmikroskopie-Test) wie früher auch an non-humanen Affen durchgeführt werden.
Eine japanische Gruppe hat jüngst ein Karies-induziertes Pulpitismodell an Rattenmolaren für die vitalerhaltende Therapie nach direkter Überkappung vorgeschlagen [Huang et al., 2023]. Hunde mit einer carnivoren Dentition sind für Pulpatests ungeeignet, weil deren Zähne kaum einer natürlichen Abrasion und Attrition ausgesetzt sind und deshalb keine größeren Pulparäume zum Ausgleich des Substanzverlusts besitzen. Die Mikro- und die Systemzirkulation als Hauptträger der Entzündungskaskade sind kardinal anders aufgebaut. In-vitro-Zellkultur-Modelle zum Beispiel aus Hühnerembryonen oder Rattenzähnen sowie Tooth-on-a-chip-Modelle sind bisher zu primitiv und können weder die Strukturen noch die Funktion des Dentin-Pulpa-Komplexes vollständig simulieren [Rodrigues et al., 2021]. Außerdem ignorieren diese Studiendesigns die modernen Konzepte multikausaler und vernetzter Wirksysteme aus Mikrobiomen und dem Wirt. Das Oralom als „dynamische Interaktion, orchestriert zwischen der ökologischen Gemeinschaft aller oralen Mikroorganismen [...] und dem Wirt“ [Radaic und Kapila, 2021] kann mit In-vitro-Zytotoxizitätstests nicht im Ansatz abgebildet werden. Der beste Test des Pulpaschutzes ist deshalb ein standardisiertes Tiermodell und der zu prüfende Parameter ist klinisch die langfristige Erhaltung vitaler Zähne.
Die ISO-Normen der unverzichtbaren Tierversuche, die neben der Humanmedizin natürlich auch für die Veterinärmedizin von klinischer Bedeutung sind, werden einerseits regelmäßig auf den aktuellen Stand gebracht. Und andererseits sind die Regelwerke für langfristige, klinisch kontrollierte, randomisierte Studien mit jahrzehntelangen Nachuntersuchungen [Montag et al., 2018] ein Garant für evidenzgestützte Ergebnisse. Die klinische Aussage allein, häufig ins Feld geführt, reicht aber nicht aus, weil die Wirtsabhängigkeit bei pulpaschützender Therapie bei den meisten Patienten zum Erfolg führt, aber bei wenigen den Untergang der Pulpa nicht aufhalten kann. Dieser Untergang mit einer schmerzfreien Nekrose bleibt klinisch bei fehlender Sensibilitätstestung solange symptomlos, bis eine sekundäre kariöse oder hämatogene Infektion eine akute Entzündung auslöst.
Sensibilitätskontrolle von 202 Restaurationen an 64 Patienten
Daten und Einschlusskriterien
Patienten der Praxis Dres. M. Kolski & M. Kolski, Dortmund
weiblich: 41, männlich: 23
alle Routinekontrollen innerhalb von sechs Monaten des Jahres 2023
schmerzsymptomfrei seit Kariesversorgung
Unterfüllung an jedem Zahn als Dentinersatz mit Hoffmann´s Phosphatzement oder Equia-Glasionomerzement (GC)
Caries-profunda-Versorgung ebenfalls mit Phosphatzement in 77 Fällen (von 202)
Pulpaperforationen mit Calcicur (Voco) versorgt in fünf Fällen (von 202)
Fazit
Von allen 202 Sensibilitätstests war nur ein Fall einer Composite-Versorgung mit Kälte und elektrisch negativ. Alle mit Pulpaschutz versorgten Restaurationen überlebten mit ihrer Sensibilität. Das erlaubt keine Aussage zum Zustand der vitalen Pulpa, die bei mehreren Restaurationen chronisch entzündet sein wird.

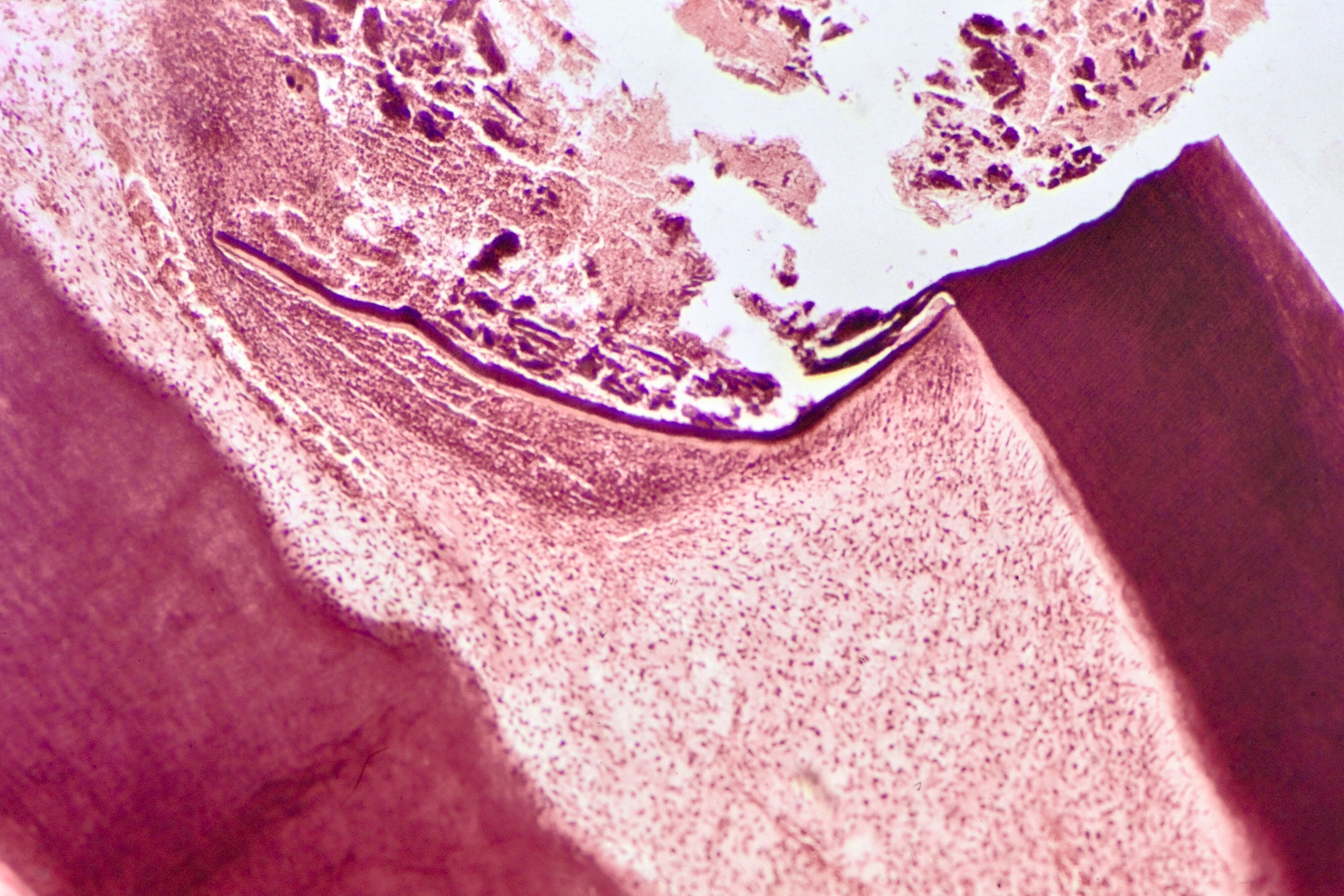
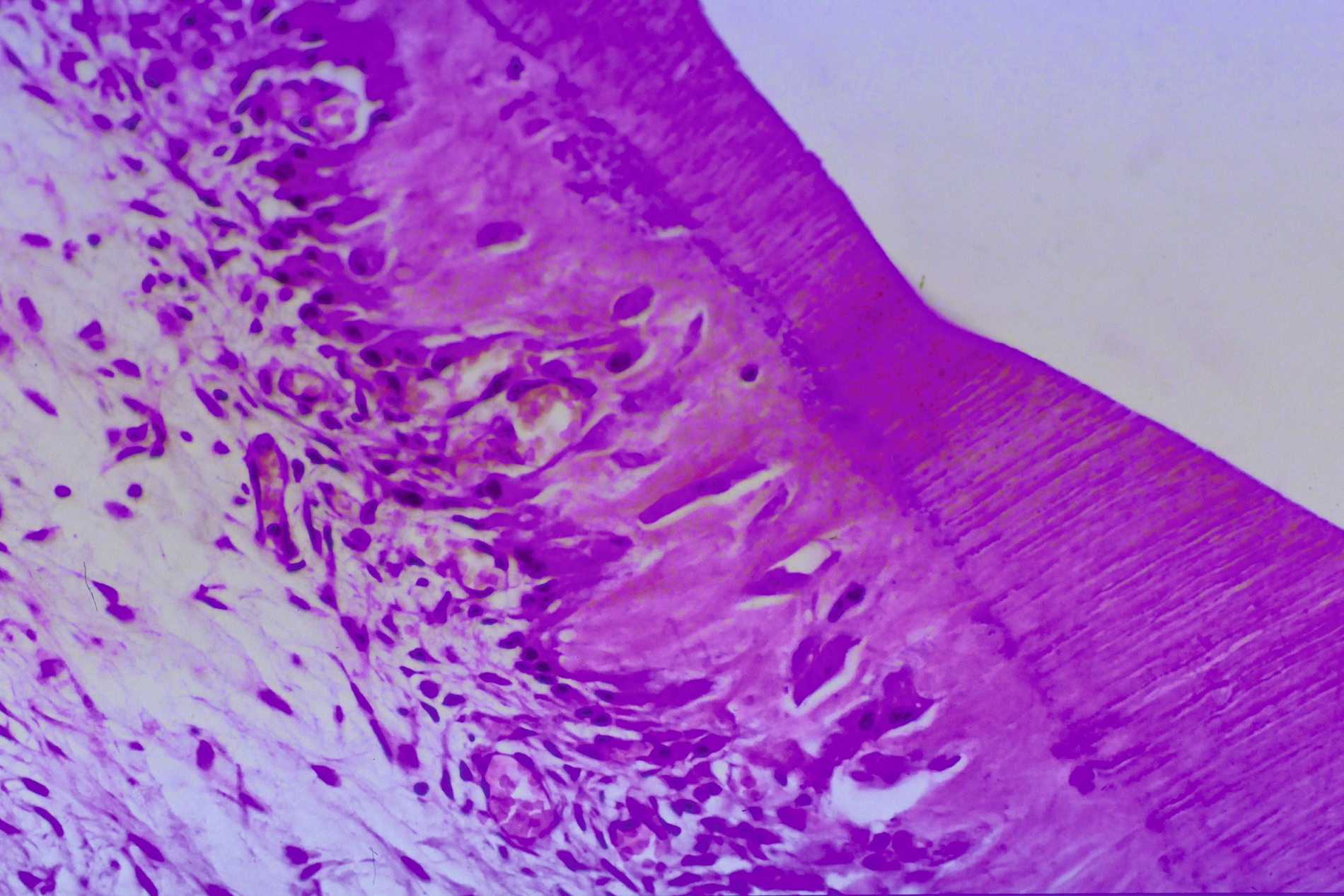
Klinische Tests dürfen aber nach dem Stand der Wissenschaft erst dann durchgeführt, wenn die Biokompatibilität im Tierversuch gesichert ist. Das ist zweifellos auch internationaler Konsens [Hoasseinpour et al., 2022]. Solche klinischen Studien schließen die zahnärztlichen Kliniken und Niederlassungen überhaupt nicht aus, sondern notwendigerweise ein, wenn wir die Gültigkeit der ISO-Prüfnormen zum 31.12.2028 im Blick behalten müssen. Ein sehr gutes Beispiel dafür sind die Praxiserhebungen von Kolski und Kolski (2023, Tabelle 1), die beweisen, dass eine Einheit von zahnärztlicher Praxis, interdisziplinärer Forschung und wissenschaftsorientierter Industrie wohl in der Lage sein wird, das Jahr 2028 als wichtiges Ziel und nicht als Damoklesschwert zu antizipieren.
Literaturliste
Antonovsky A, Sagy S. Aaron Antonovsky (1923–1994): The Personal, Ideological, and Intellectual Genesis of Salutogenesis. 2022 Jan 1. In: Mittelmark MB, Bauer GF, Vaandrager L, Pelikan JM, Sagy S, Eriksson M, Lindström B, Meier Magistretti C, editors. The Handbook of Salutogenesis [Internet]. 2nd ed. Cham (CH): Springer; 2022. Chapter 4. PMID: 36122003.
Gängler P, Hoffmann T, Willershausen B, Schwenzer N, Ehrenfeld M. Konservierende Zahnheilkunde und Parodontologie. 3. Aufl., Thieme, Stuttgart 2005, S. 163-168.
P. Gängler, I. Hoyer, F. Krehan, S. Niemela und W. Weinert; Biologic testing and clinical trial of a visible lightcuring composite resin restorative material. Quintessence Int.21 (1990), 833- 842.
P. Gängler: Vergleichende vitalmikroskopische und histologische Untersuchungen zum Wirkungsmechanismus der Pulpaüberkappungsmittel Kalziumhydroxid und Zinkoxid-Eugenol. Zahn-, Mund-, Kieferheilkd. 65 (1977), 376 - 391.
Hosseinpour S, Gaudin A, Peters OA. A critical analysis of research methods and experimental models to study biocompatibility of endodontic materials. Int Endod J. 2022 Apr;55 Suppl 2(Suppl 2):346-369. doi: 10.1111/iej.13701. Epub 2022 Feb 28. PMID: 35124840; PMCID: PMC9315036.
Huang H, Okamoto M, Watanabe M, Matsumoto S, Moriyama K, Komichi S, Ali M, Matayoshi S, Nomura R, Nakano K, Takahashi Y, Hayashi M. Development of Rat Caries-Induced Pulpitis Model for Vital Pulp Therapy. J Dent Res. 2023 May;102(5):574-582. doi: 10.1177/00220345221150383. Epub 2023 Mar 13. PMID: 36913545; PMCID: PMC10152557.
Langeland K, Dowden WE, Tronstad L, Langeland LK. Human pulp changes of iatrogenic origin. Oral Surg Oral Med Oral Pathol. 1971 Dec;32(6):943-80. doi: 10.1016/0030-4220(71)90183-6. PMID: 4942993.
K. Langeland und P. Gängler: Die Praxis der endodontischen Therapie - Eine pathologisch-klinische Diskussion. Zahnärztl. Welt Ref. 105 (1996), 639-644.
Montag R, Dietz W, Nietzsche S, Lang T, Weich K, Sigusch BW, Gaengler P. Clinical and Micromorphologic 29-year Results of Posterior Composite Restorations. J Dent Res. 2018 Dec;97(13):1431-1437. doi: 10.1177/0022034518788798. Epub 2018 Aug 1. PMID: 30067429.
Radaic A, Kapila YL. The oralome and its dysbiosis: New insights into oral microbiome-host interactions. Comput Struct Biotechnol J. 2021 Feb 27;19:1335-1360. doi: 10.1016/j.csbj.2021.02.010. PMID: 33777334; PMCID: PMC7960681.
Reis A, Loguercio AD, Favoreto M, Chibinski AC. Some Myths in Dentin Bonding: An Evidence-Based Perspective. J Dent Res. 2023 Apr;102(4):376-382. doi: 10.1177/00220345221146714. Epub 2023 Jan 27. PMID: 36707968.
Rodrigues NS, França CM, Tahayeri A, Ren Z, Saboia VPA, Smith AJ, Ferracane JL, Koo H, Bertassoni LE. Biomaterial and Biofilm Interactions with the Pulp-Dentin Complex-on-a-Chip. J Dent Res. 2021 Sep;100(10):1136-1143. doi: 10.1177/00220345211016429. Epub 2021 May 26. PMID: 34036838; PMCID: PMC8504857.
Tronstad L. Reaction of the exposed pulp to Dycal treatment. Oral Surg. 1974 December;38(12): 945-953.