Kariestherapie im Milchzahngebiss mit und ohne Bohren
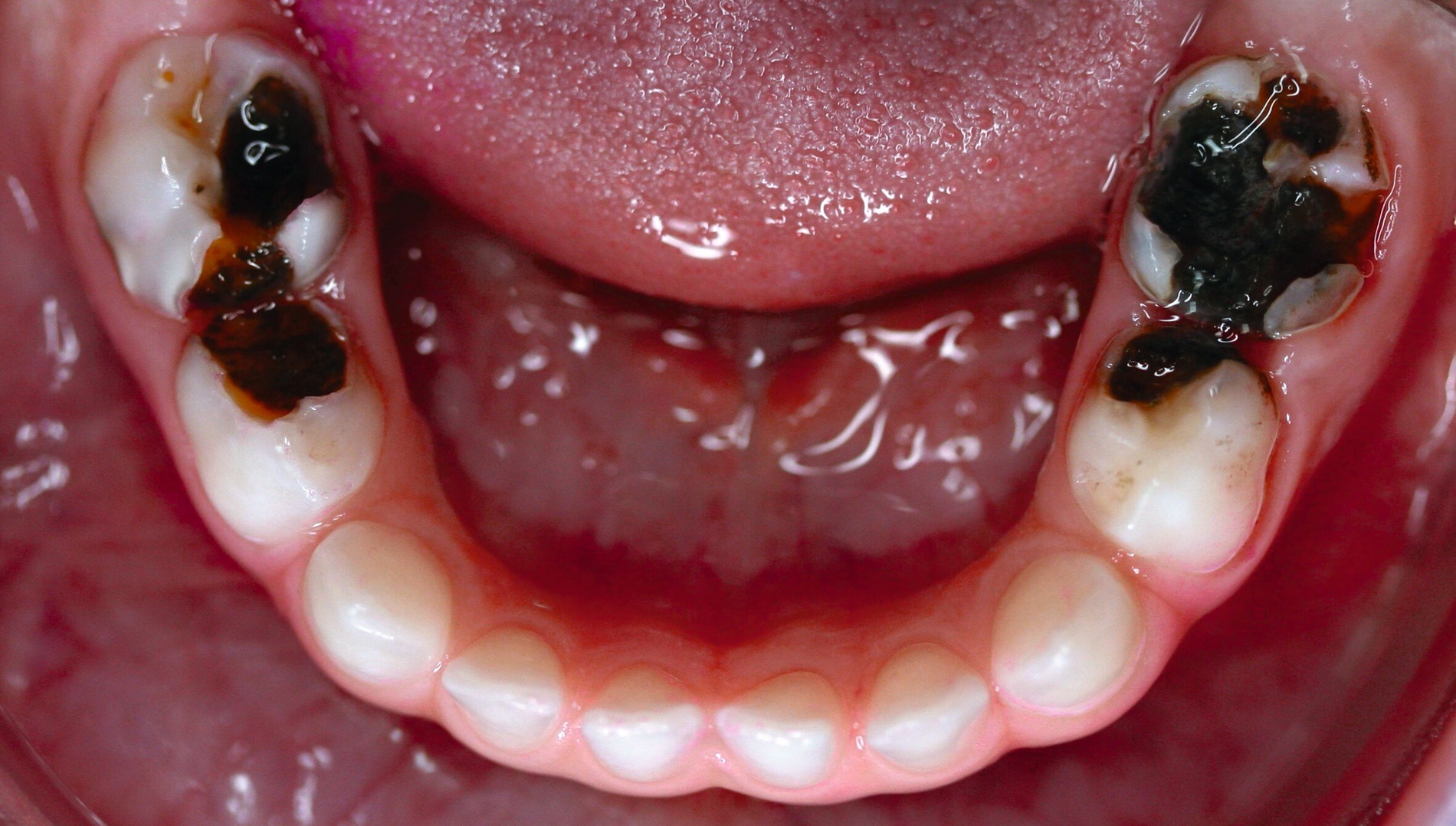
Karies an Milch- und bleibenden Zähnen stellt ein chronisches Ungleichgewicht mit überwiegendem Mineralverlust dar. Daraus ergibt sich eigentlich schon die Richtung einer ursächlichen Therapie: die Umkehrung zur Remineralisation. Dies bietet sich gerade bei kleinen Kindern mit Milchzähnen an, die dann später ohne zwingende Notwendigkeit einer restaurativen Therapie exfoliieren können. Die Läsionen können „einfach“ inaktiviert werden, was durch eine verbesserte tägliche Mundhygiene und durch Fluorideinsatz sehr wirkungsvoll erzielt werden kann (Abbildung 1).
Prof. Dr. Christian Splieth
Leiter der Poliklinik für Kinderzahnheilkunde,
ZZMK Universitätsmedizin Greifswald
Walther-Rathenau-Str. 42, 17475 Greifswald
splieth@uni-greifswald.de
Studium der Zahnmedizin an der Universitäten Göttingen, Leeds/GB & Minnesota/USA
Assistenzarztzeit in mehreren Zahnarztpraxen
1993: Wissenschaftlicher Mitarbeiter, ZZMK Universität Greifswald
2000: Habilitation & Spezialist der DGKiZ
seit 2000: Mitglied in Vorstand LAJ MV und Leitung Zahnärztlicher Dienst des ÖGD Greifswald
2003/04: Ruf/Professur Kinderzahnheilkunde und Prävention, Universität Kiel
2004: Leitung der Abt. für Präventive Zahnmedizin & Kinderzahnheilkunde, Universität Greifswald
seit 2012: Leiter Masterstudiengang Kinderzahnheilkunde
2013–2015: Präsident der Deutschen Gesellschaft für Kinderzahnheilkunde
2017–2021: Vice-President, President & Past-President der Weltkariesorganisation (ORCA)
2022–2024: Komm. Direktor der Poliklinik für Zahnerhaltung, Parodontologie, Endodontologie & Kinderzahnheilkunde
seit 2024: Leiter der Poliklinik für Kinderzahnheilkunde
Schwerpunkte: Epidemiologie und Public Health, Kinderzahnheilkunde, Kariologie inklusive Prävention, Postgraduale Fort- und Weiterbildung
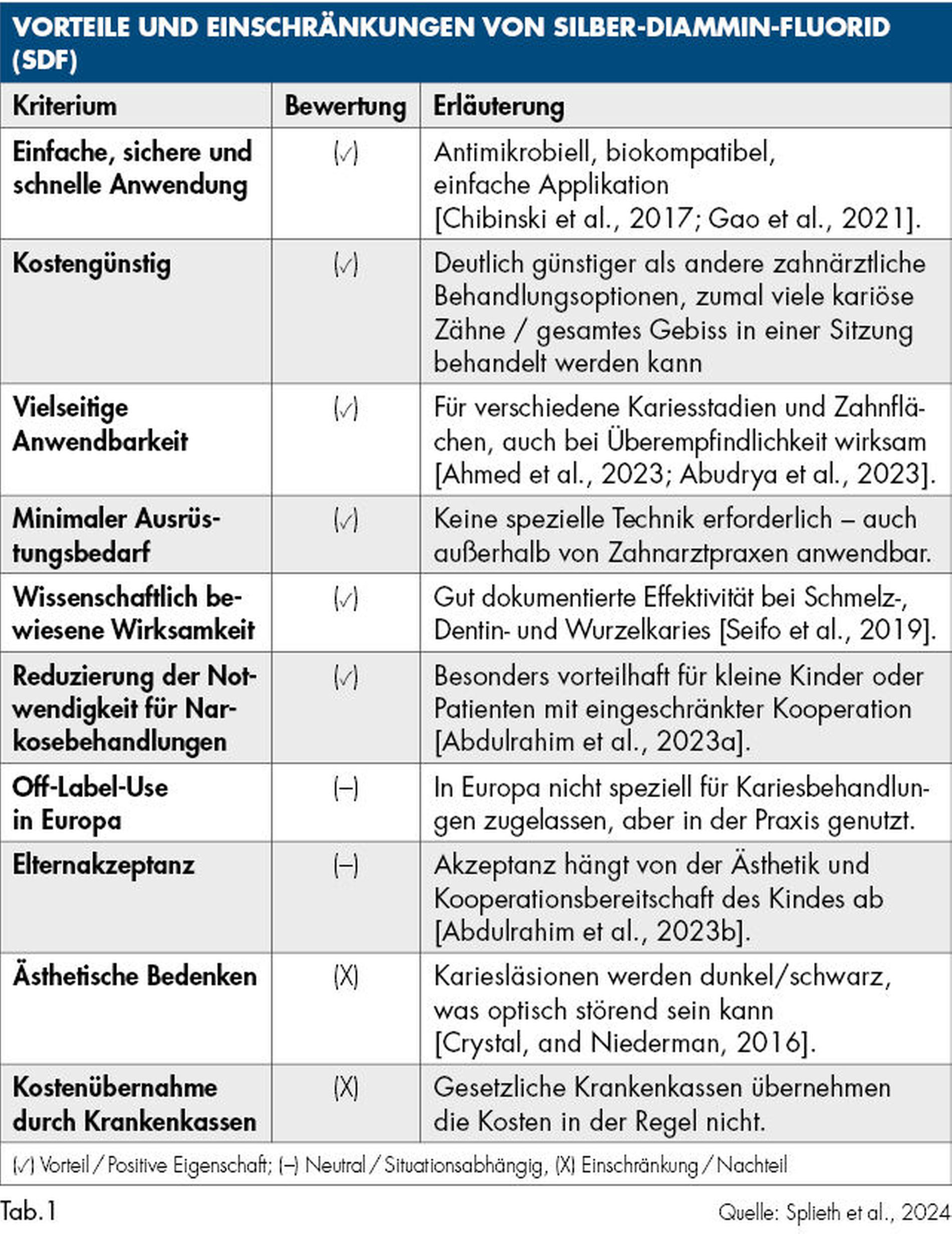
Die Wunderwaffe stellt dabei sicherlich Silber(diammin)fluorid (SDF) dar, das durch die zusätzliche antimikrobielle Wirkung für mindestens ein halbes Jahr die bakterielle Aktivität auch bei suboptimaler Mundhygiene reduziert und eine verstärkte Remineralisation erlaubt. Die non-invasive Kariesinaktivierung kariöser Läsionen (NRCC: non-restorative caries control) beschreibt damit inzwischen eine wissenschaftlich und klinisch etablierte Therapieform, die sehr viele Narkosen und damit Kosten, personelle Ressourcen sowie Risiken vermeiden kann. Nachfolgend können immer noch (ästhetische) Restaurationen erfolgen, die dann häufig ohne die Entfernung von kariösem Dentin, also „Bohren“, Präparation und der damit verbundenen Lokalanästhesie auskommen. Diese Versorgungen können zum Beispiel in Form der Hall-Technik auch initial eingesetzt werden, die ebenfalls ohne „Spritze“ und „Bohrer“ auskommt.
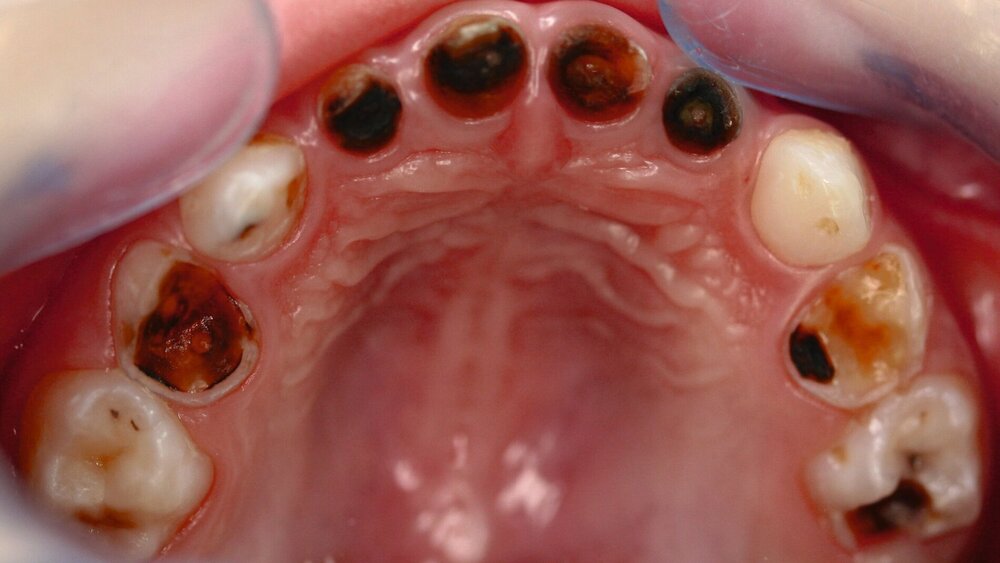
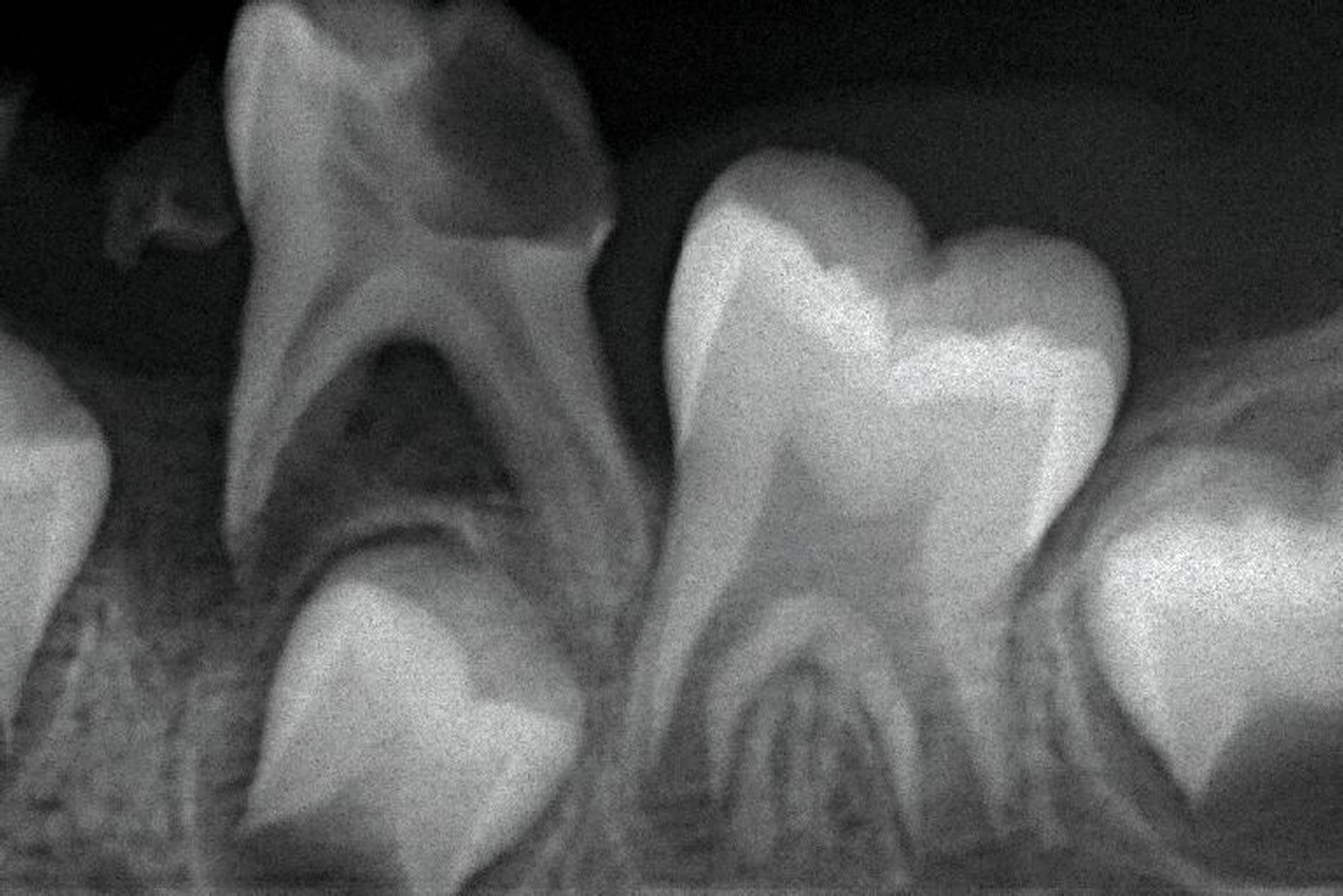
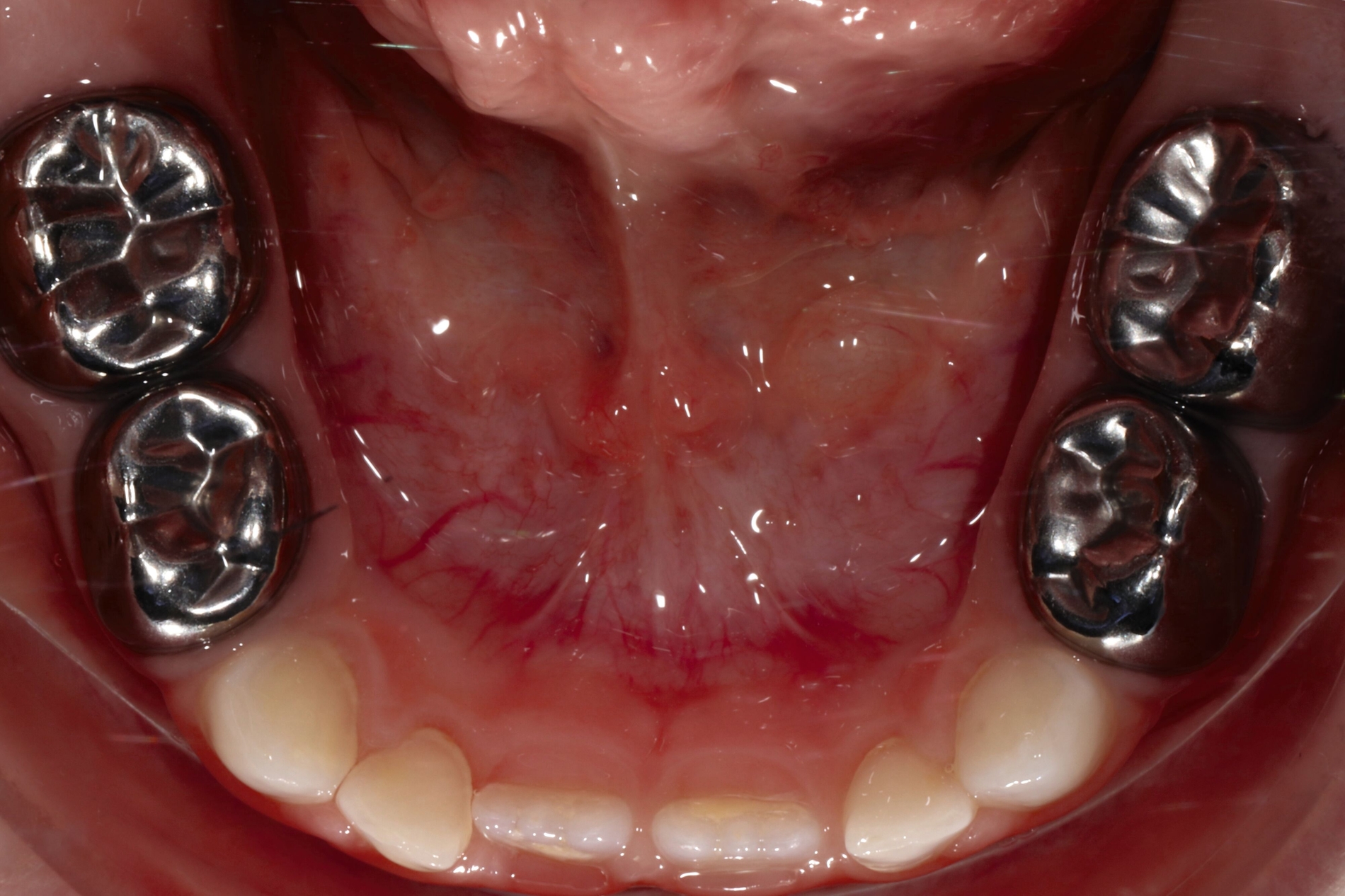
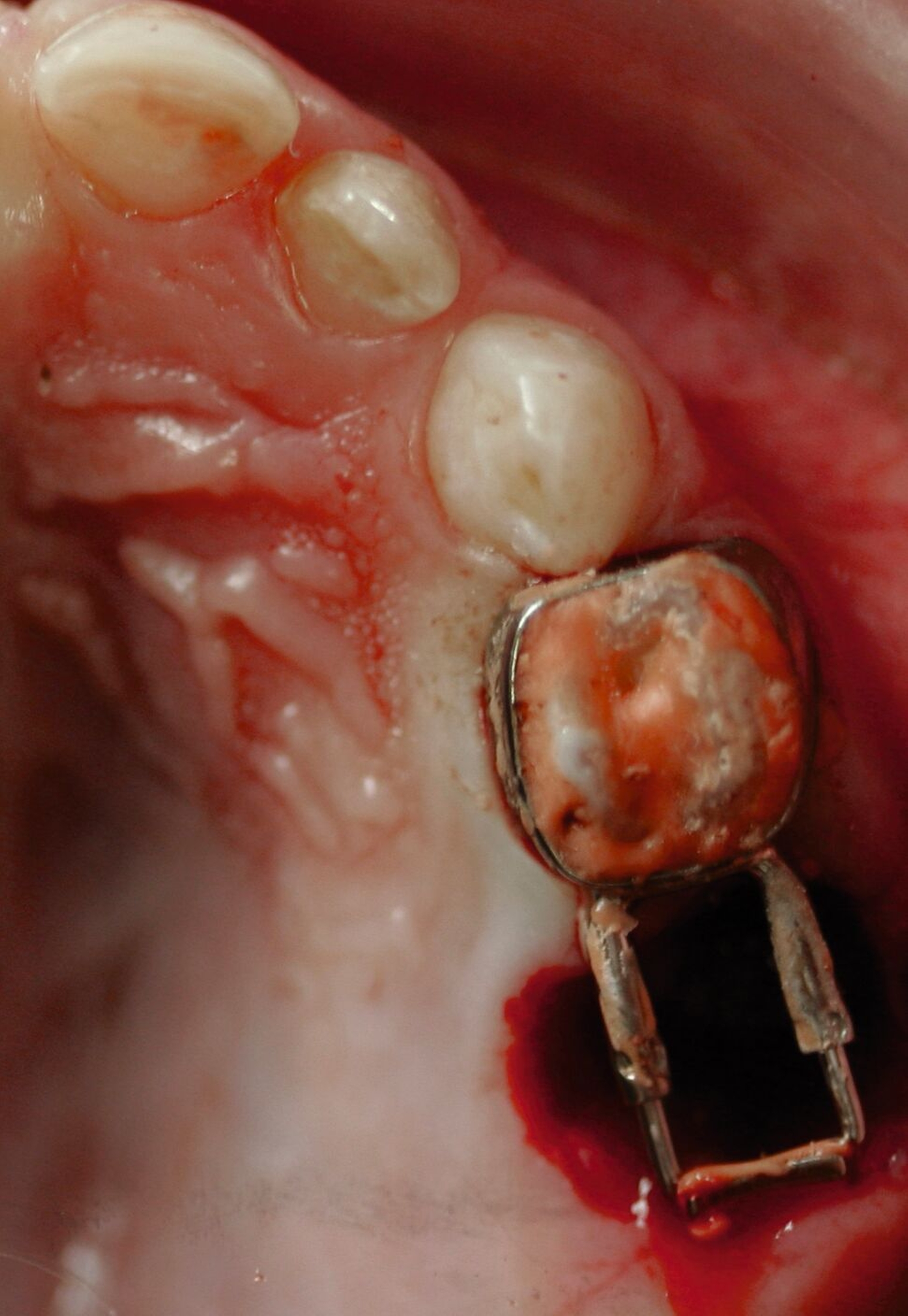
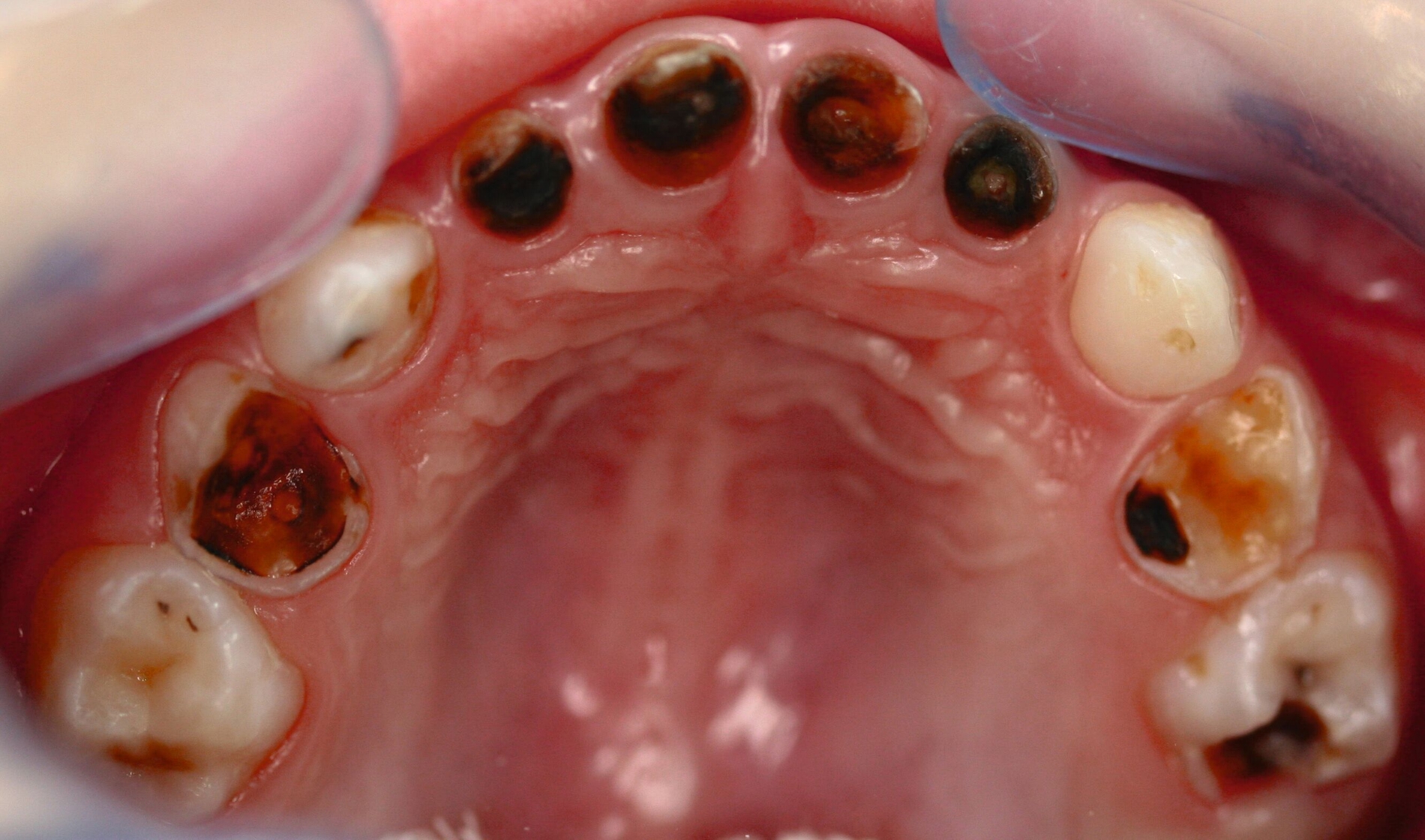
Zentrales Problem bei der Milchgebisskaries ist aber nicht dieser Mineralverlust oder der Defekt, sondern die „übergroße“ Pulpa, die häufig mit betroffen ist (Abbildung 2), bei oftmals zugleich geringer Kooperationswilligkeit oder -fähigkeit der Kinder für invasive Eingriffe. Damit ist bei kariösen Defekten an Milchzähnen die korrekte Diagnose zum Zustand der Pulpa beziehungsweise die Abschätzung der Pulpabeteiligung der kariösen Läsion die primäre und wichtigste Aufgabe. Dies ist allerdings bei Kleinkindern über die Schmerzanamnese und die Röntgenbilder häufig nicht valide möglich. Es gibt zwei Möglichkeiten, dieses Dilemma zu lösen:
Die klassische invasive Lösung mit („diagnostischer“) Pulpotomie, visueller Beurteilung des Pulpazustands und nachfolgender Versorgung mit einer Stahlkrone: Die Invasivität dieser Maßnahmen bedingt allerdings bei vielen kleinen Kindern eine komplexe Zahnbehandlung in Narkose.
Die Kariesinaktivierung und Verlaufskontrolle über die Zeit: Wenn die Läsion sich erkennbar remineralisiert und der Zahn schmerzfrei sowie ohne Fistel/Abszess bleibt, liegt offensichtlich nur eine reversible Pulpitis vor.
Alle irreversiblen Pulpitiden oder gar Pulpanekrosen bedingen eine endodontische oder eine Extraktionstherapie des Milchzahns. Bei beiden Ansätzen sind der kariöse Defekt, seine Ausdehnung oder die Kariesentfernung das eindeutig sekundäre Problem, die Kooperation des Kindes bei diesen Maßnahmen ist dafür umso entscheidender. Im Folgenden sollen diese einzelnen Therapiepfade detaillierter dargestellt werden.
Kariesentfernung up to date
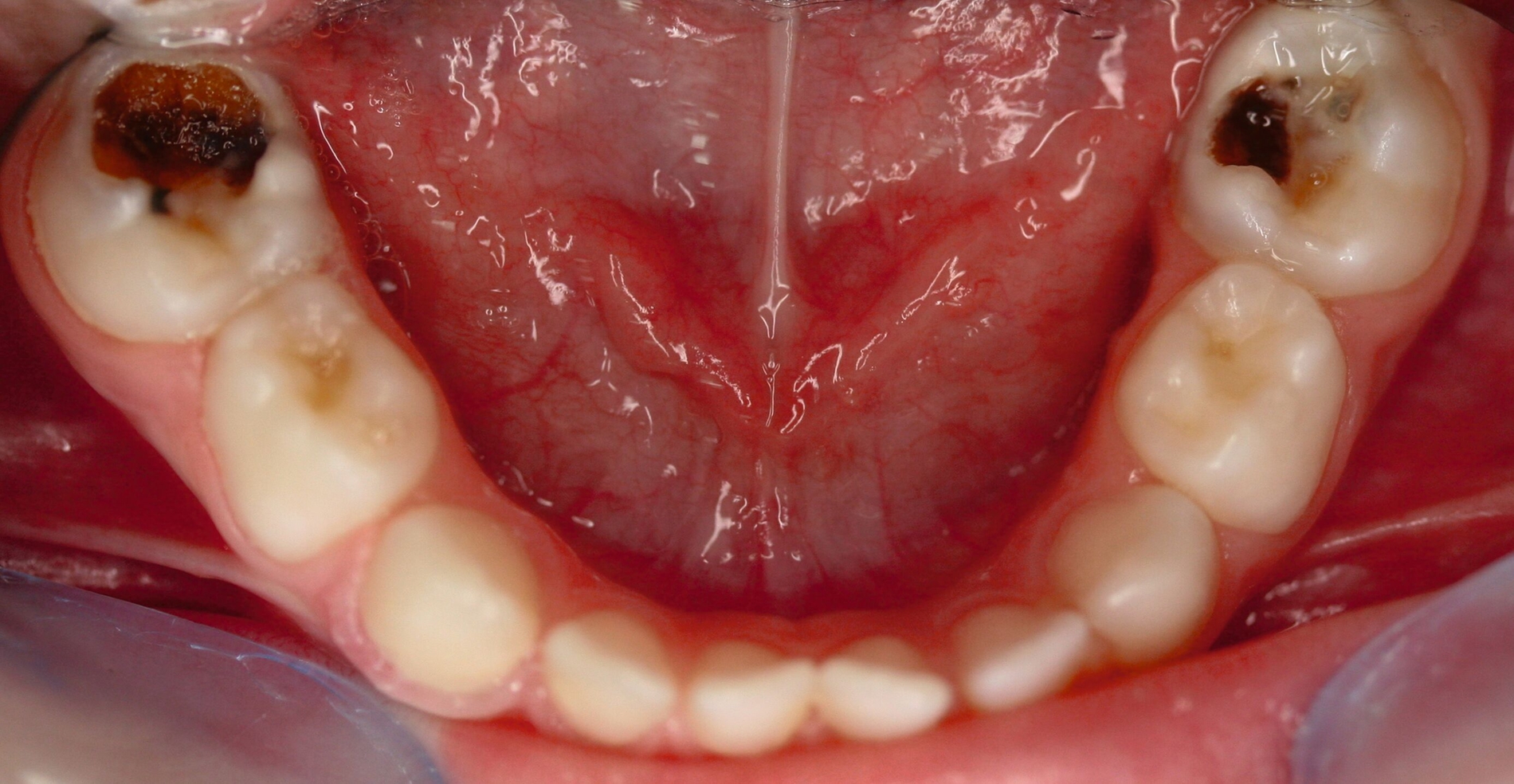
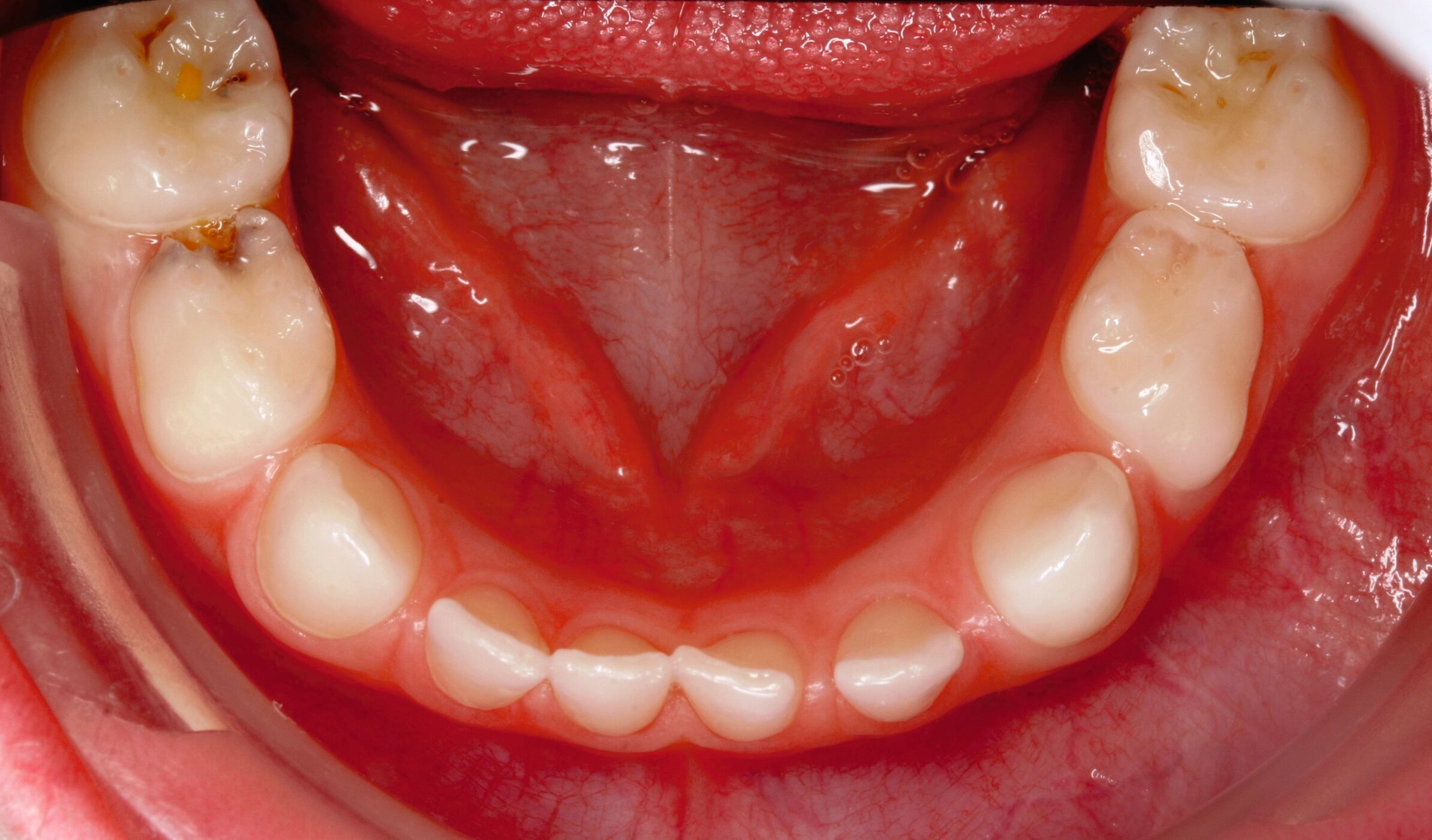
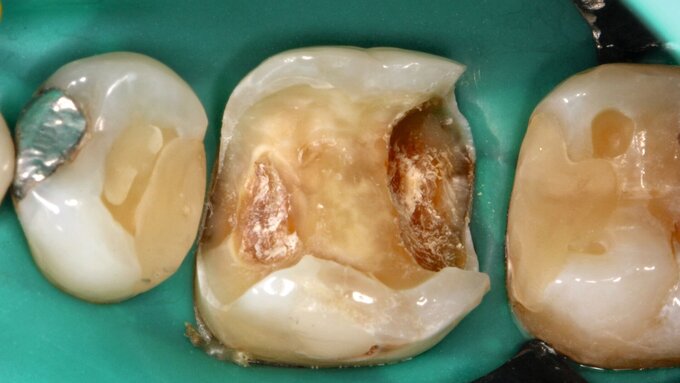
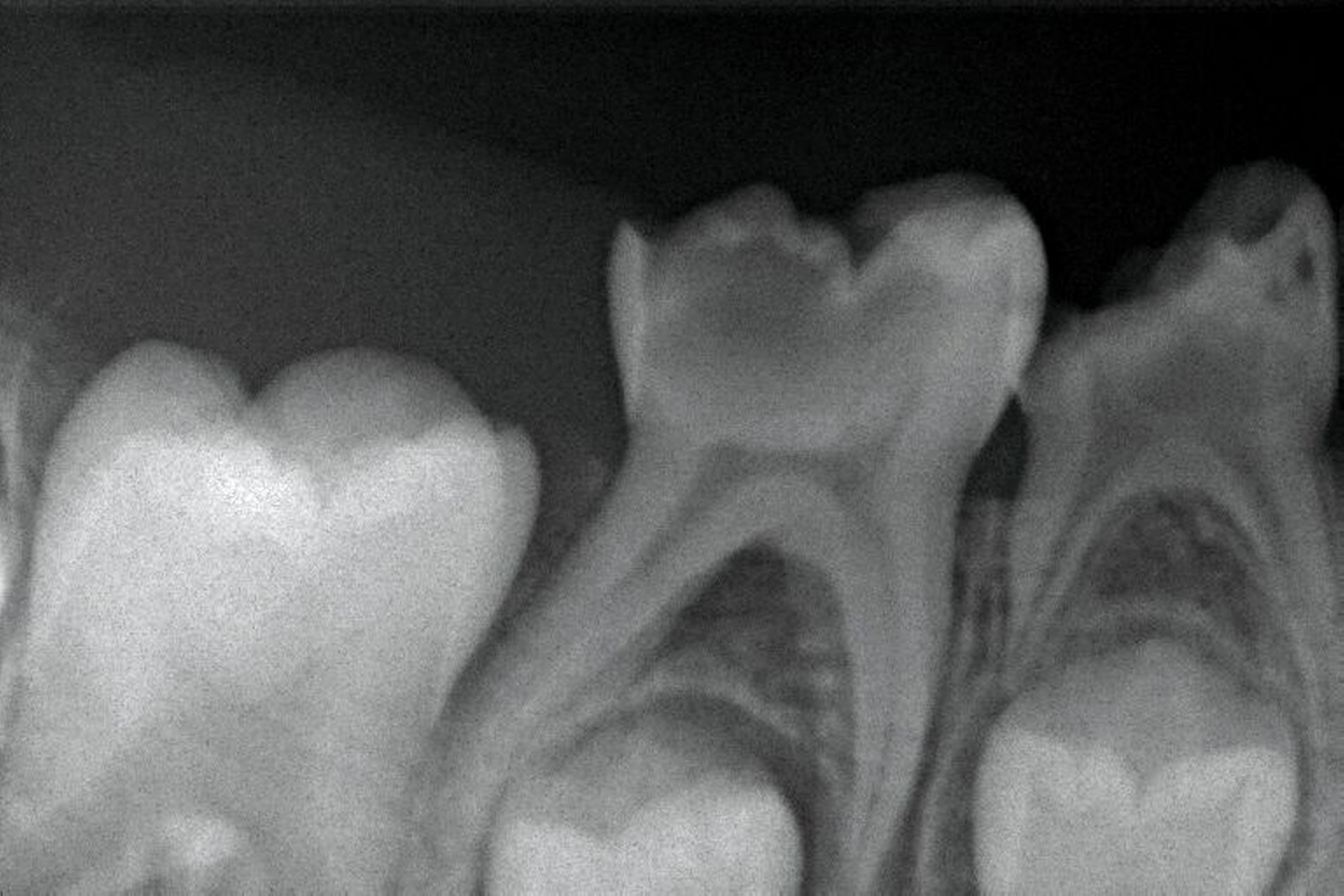
Gerade in der Kariesentfernung hat sich in den vergangenen Jahren eine bemerkenswerte Verschiebung ergeben: Die Hall-Technik hat erfolgreich gezeigt, dass bei einem dichten Verschluss eigentlich überhaupt keine Entfernung von kariös verändertem Schmelz oder Dentin notwendig ist. Auch bei der Kariesinaktivierung ist in der Regel keine Kariesentfernung nötig, gegebenenfalls ein Aufschleifen der Läsion zur besseren Reinigungsfähigkeit (Abbildung 3). Und selbst bei restaurativen Techniken wurde die Idee vom „sauberen, keimarmen Restdentin“ und zusätzlicher „Kavitätentoilette“ zur weiteren Keimreduktion verlassen und durch die selektive Kariesexkavation mit primär kariesfreien Kavitätenrändern zur adäquaten Verankerung einer Restauration ersetzt.
Mit großem internationalem Konsensus wurde festgestellt, dass zentral in der Kavität durchaus lederhartes, kariös verändertes Dentin belassen werden kann, wenn dadurch das Risiko einer Pulpaexposition vermieden werden kann [Schwendicke et al., 2016; 2017]. Die Erfolgsraten reduzieren sich nicht im Vergleich zur „vollständigen“ Kariesentfernung. In der Kinderzahnheilkunde kommt dazu, dass eine pulpanahe Exkavation schmerzhafter ist und oft die primäre Kooperation des Kindes überfordert. Daher reduziert die selektive Kariesentfernung mitunter die Notwendigkeit für invasivere Maßnahmen wie Lokalanästhesien, Pulpotomien und damit auch häufig Behandlungen unter Narkose.
Die Versiegelung von kariös verändertem Dentin und der folgende Substratentzug lassen Aktivität und Anzahl der Mikroorganismen sinken, was die Kariesprogression verhindert. Gleichzeitig wird der Pulpa Zeit gegeben, um durch Reizdentinbildung die Verbindung zur kariösen Läsion abzudichten.
Außerdem kann statt der üblichen Kariesentfernung mit rotierendem Instrumentarium kariös verändertes Dentin angelöst und chemomechanisch entfernt werden. Da der Rosenbohrer bei Kindern häufig als unangenehm empfunden oder sogar gefürchtet wird, kann die chemomechanische Kariesentfernung gerade initial eingesetzt werden, um bei offenen Dentindefekten primär „ohne Bohrer“ zu arbeiten. Die Adhäsivtechnik erleichtert dies ebenfalls, weil keine strengen Präparationsregeln zur Gestaltung der Kavität (wie zum Beispiel bei Amalgam) bestehen und Restaurationen damit defektbezogen und minimalinvasiv gestaltet werden können. Dass bei der chemomechanischen Kariesentfernung kein rotierendes Instrumentarium benutzt wird und damit die Aerosolbelastung geringer ist, gereichte ihr gerade während der COVID-19-Pandemie zum Vorteil. Die chemomechanischen Verfahren, zum Beispiel mit Carisolv oder Papacárie Duo, wurden klinisch untersucht [Beeley et al., 2000; Cardoso et al., 2020]. Allerdings müssen Schmelz oder alte Füllungen natürlich immer konventionell mit dem „Bohrer“ präpariert oder entfernt werden, weshalb offene kariöse Dentinläsionen, wie sie häufig im Milchgebiss vorkommen, dafür geeigneter sind.
Nicht-restaurative Kariestherapien
Früher war die vollständige Entfernung der kariösen Zahnhartsubstanz mit anschließender restaurativer Versorgung die bewährte Standardtherapie in der Zahnmedizin. Mit dem heutigen, oben beschriebenen biologischen Verständnis der Kariesentstehung hat sich die Perspektive geändert. Karies wird nicht mehr als Infektionskrankheit gesehen, sondern als dynamischer Prozess, der durch eine gezielte Beeinflussung des Biofilms und die Steuerung der De- und Remineralisationsprozesse gestoppt oder verlangsamt werden kann [Kidd und Fejerskov, 2013].
(Häusliche) Kariesinaktivierung
Die (häusliche) Kariesinaktivierung bietet hier einen biologischen, ursächlichen Ansatz: Gerade bei offenen, kariösen Defekten ohne irreversible pulpale Schädigung kann sie zum Beispiel bei jüngeren Angstpatienten als non-invasive Kariestherapie ohne Bohrer [Santamaria et al., 2015], Zange oder gar Narkose dienen [Hansen und Nyvad, 2017]. Dabei sind regelmäßige Mundhygienemaßnahmen und eine risikogerechte Zufuhr an Fluoriden essenzielle Bausteine der Therapie (Abbildung 1).
Die Kariesinaktivierung von approximal kariösen Läsionen bei Milchzähnen ist schwieriger, da diese in der Regel nicht gut für die tägliche Mundhygiene zugänglich sind. Daher können diese Läsionen für eine Kariesinaktivierung in der Zahnarztpraxis oberflächlich rotierend eröffnet werden (Abbildung 3), um dort eine manuelle Plaqueentfernung durch das Zähneputzen und Fluoridierungen zu Hause beziehungsweise in der Praxis zu ermöglichen. Ferner erhalten die Eltern exakte Mundhygiene- und Ernährungsinstruktionen sowie eine effektive Motivation zur entsprechenden Umsetzung. Das beinhaltet auch ein Putztraining und Anwendung von Techniken im Rahmen der sprechenden Zahnmedizin wie „motivational interviewing“ [Miller und Moyers, 2017]. Bei dieser nicht-restaurativen Kariestherapie wird im Gegensatz zu den Standardfüllungen das Kariesmanagement bewusst auf die Patientenebene verlagert, da nur durch die manuelle Störung des Biofilms (also das Putzen) der chronische Kariesprozess gestoppt werden kann und somit eine Inaktivierung von Karies erfolgt [Kidd und Fejerskov, 2013]. In diesem Falle ist nicht zwingend eine restaurative Therapie notwendig, kann aus ästhetischen oder funktionellen Gründen aber sekundär bei inaktiven Läsionen erfolgen.
Die zentrale Zielsetzung dieser Kariestherapieoption (Kariesinaktivierung) besteht folglich darin, das chronische Ungleichgewicht durch eine Reduktion der Demineralisationsfaktoren und eine Verbesserung der Remineralisation zu kompensieren, was die Eltern durch das Nachputzen der Kinderzähne mit fluoridhaltiger Zahnpasta selbst durchführen. Eigene Auswertungen haben gezeigt, dass die häusliche Kariesinaktivierung kombiniert mit regelmäßigen Fluoridlackapplikationen in der Praxis selbst bei Kariesrisikokindern genauso erfolgreich war wie die approximale Kompomerfüllung [Santamaría et al., 2018], was sich mit der internationalen Literatur deckt [Peretz und Gluck, 2006; Schmoeckel et al., 2020].
Merke: Karies wird primär dort behandelt, wo sie entsteht – zu Hause!
Kariesinaktivierung mit Silber-Fluorid-Produkten
Neben der Kariesinaktivierung über das tägliche Zähneputzen mit fluoridhaltigen Zahnpasten ist eine Kariesinaktivierung über die Applikation von Silberfluorid (AgF) beziehungsweise Silber-Diammin-Fluorid (SDF) möglich [Santamaria et al., 2024]. Die SDF-Lösung besteht aus Diamminsilberionen und Fluoridionen, die den Demineralisierungsprozess und den Abbau von Dentinkollagen verhindern und zusätzlich die Remineralisierung von kariösem, demineralisiertem Schmelz und Dentin fördern [Mei, Ito et al., 2013]. SDF besitzt zudem antibakterielle Eigenschaften, die innerhalb der bakteriellen Mikroflora ihre Wirkung entfalten [Mei, Li et al., 2013]. Ein systematisches Review ergab ferner, dass SDF das Wachstum kariogener Bakterien inhibiert [Zhao et al., 2018].
Wissenschaftlich wurde bereits eindeutig belegt, dass kavitierte kariöse Läsionen durch die halbjährliche Applikation von 38-prozentiger SDF-Lösung im Vergleich zur Anwendung von 5-prozentigem NaF-Lack besser inaktiviert werden. Insgesamt wurden bereits mehr als zehn randomisierte klinische Studien veröffentlicht [Horst, 2018; Mei et al., 2018], in denen die Effektivität von SDF analysiert wurde. Des Weiteren wurden die Pharmakokinetik [Vasquez et al., 2012] und die Reaktion der Gingiva bei der Anwendung von SDF untersucht [Castillo et al., 2011]. Zusammenfassend lässt sich sagen, dass im Rahmen dieser Studien nicht nur die Effektivität von SDF belegt wurde, sondern auch keine signifikanten Nebenwirkungen bei der Anwendung dieses Produkts aufgetreten sind.
SDF-Kariestherapie ist Off-Label-Behandlung
Die in Europa verfügbaren Silberdiamminfluoridprodukte sind als Medizinprodukt offiziell für die Behandlung von Überempfindlichkeit zugelassen (Riva Star® und Riva Star Aqua®, SDI Limited). Dennoch werden sie im Rahmen der Off-Label-Behandlung von Karies aufgrund der enormen Vorteile und der großen wissenschaftlichen Evidenz vielfach eingesetzt: Zahnärzte können SDF „Off-Label“ auf der Grundlage ihrer klinischen Beurteilung und der Bedürfnisse der Patienten verwenden, sofern sie die informierte Zustimmung der Patienten oder ihrer Erziehungsberechtigten einholen [Gao et al., 2021; Crystal, and Niederman, 2016]. Beispielsweise stellt die British Society of Paediatric Dentistry stellt zusätzliche Informationen und Ressourcen für die Verwendung von SDF zur Verfügung (https://www.bspd.co.uk/Professionals/Resources). Die Kosten für die Kariesbehandlung mit SDF werden allerdings nicht von den gesetzlichen Krankenkassen übernommen. Das Produkt selbst ist jedoch verhältnismäßig preiswert, insbesondere wenn eine Kapsel für mehrere Zähne – wie häufig der Fall – genutzt wird.
Dank dieses technisch sehr einfachen und zugleich hochwirksamen Ansatzes zur Behandlung kariöser Milchzähne ist es möglich, Dentinkaries ohne Kariesexkavation zu inaktivieren (Abbildungen 4 und 5). Auf diese Weise kann sowohl die Inaktivierung als auch die Remineralisierung kavitierter kariöser Läsionen erreicht werden, selbst wenn die nötige Mitarbeit von Eltern und Kindern beim häuslichen Zähneputzen nicht erreicht wird und/oder die Kooperation für eine konventionelle restaurative Therapie auf dem Zahnarztstuhl (aufgrund eines geringen Alters oder von Angst) ungenügend ist.
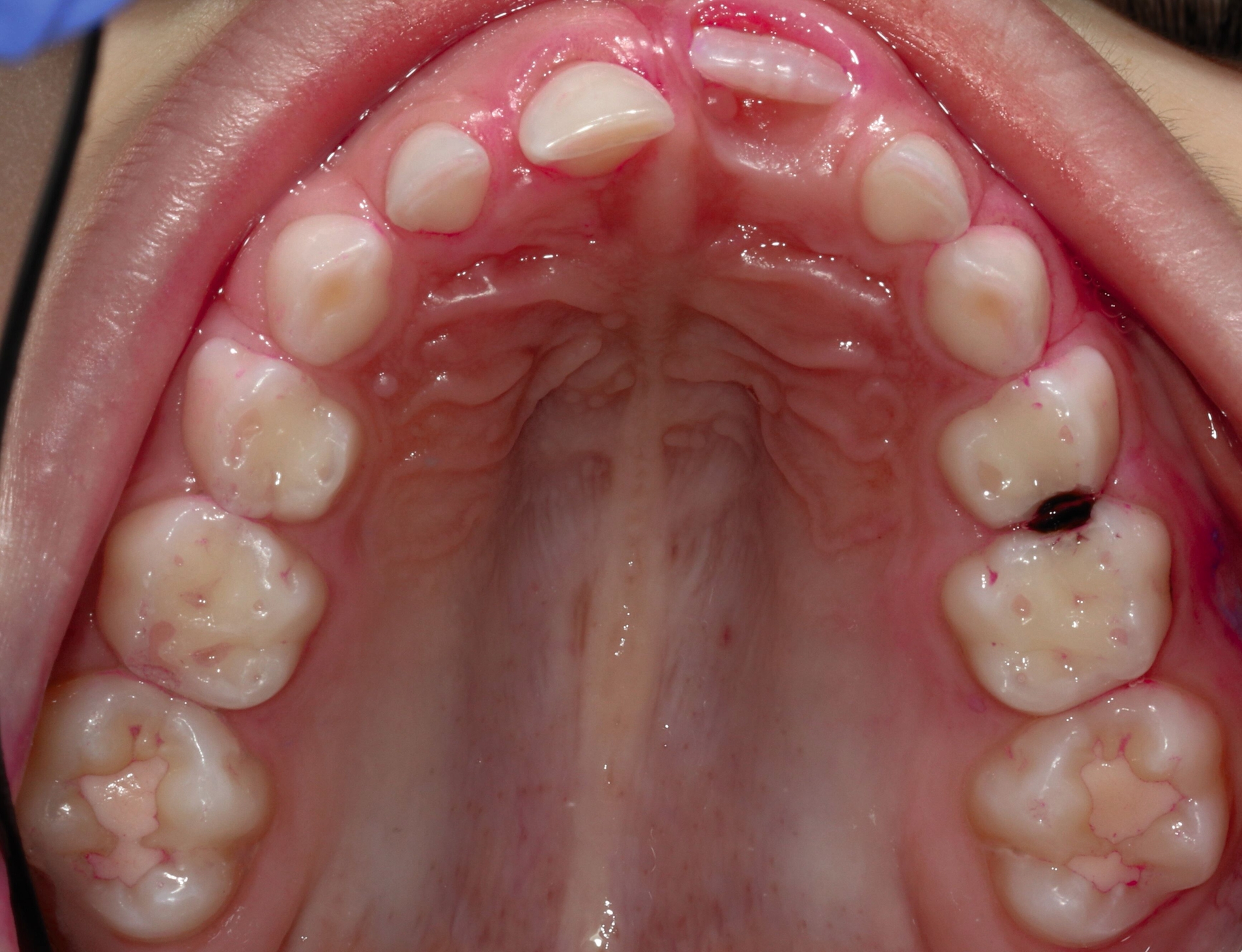
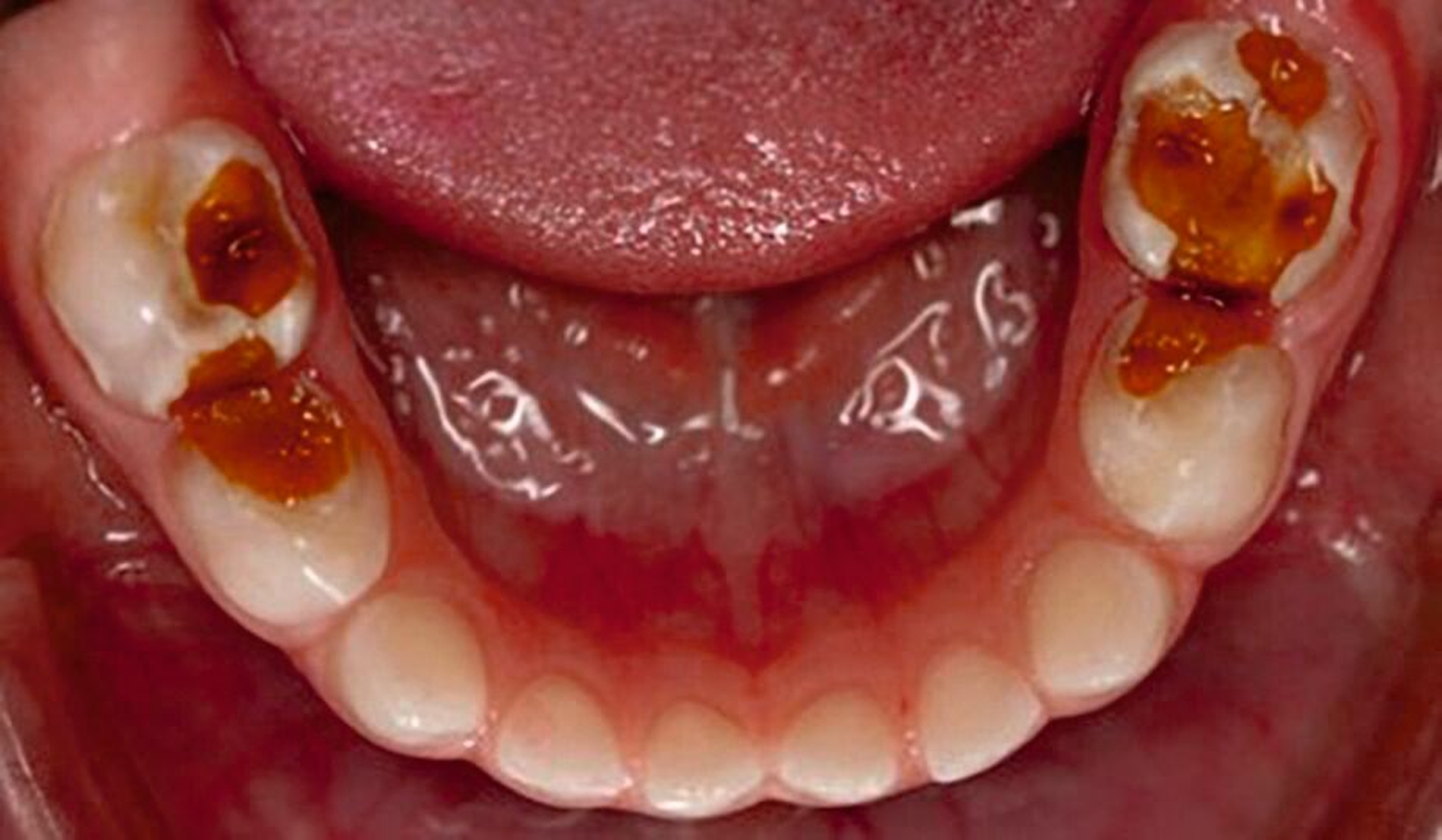
Im Übrigen ist diese Therapieoption auch im bleibenden Gebiss anwendbar, so ergeben sich beispielsweise auch in der Seniorenzahnmedizin Anwendungsbereiche (siehe „Therapie der Wurzelkaries“ in der zm 10/2025).
Weitere Ansätze
Als weitere nicht-restaurative Ansätze zur Kariesbehandlung – jedoch nur für initiale Kariesläsionen – sind noch die biomimetische Remineralisation mit Peptid 11-4 und die Kariesinfiltration zu nennen. Beide Ansätze sind mit einigen Studien untersucht und es ist entsprechende Evidenz vorhanden, dass damit erfolgreich initialkariöse Läsionen beziehungsweise nicht-kavitierte Läsionen behandelt werden können. Nach Meinung der Autoren spielen diese Behandlungsoptionen für das Milchgebiss jedoch wegen der Kosten, des relativ großen Aufwands, der benötigten Zeit und des nötigen Mindestmaßes an Mitarbeit durch die Kinder eine untergeordnete Rolle.
Die Kariesinaktivierung durch Mundhygiene und Fluoridanwendung (zum Beispiel NRCC) sowie durch die Anwendung von SDF stellt damit eine erfolgreiche Methode zur Kariesarretierung dar. Allerdings kann eine restaurative Therapie aus funktionellen, strukturellen oder ästhetischen Gründen weiterhin erforderlich oder erwünscht sein. Für Milchzähne stehen verschiedene Behandlungsmöglichkeiten zur Verfügung, die von minimalinvasiven Methoden bis zu umfassenderen restaurativen Ansätzen reichen. Als Restaurationsmaterialien sind beispielsweise Kunststoffe, Kompomere, Glasionomerzemente (GIZ) und Stahlkronen einsetzbar (Abbildung 5), die jeweils spezifische Vor- und Nachteile aufweisen.
Restaurative Therapie
Ziel der restaurativen Therapie in der Kinderzahnheilkunde ist die Wiederherstellung von Funktion und Form kariöser oder defekter Milch- und bleibender Zähne bei Kindern und Jugendlichen. Im Vordergrund stehen dabei die Vermeidung weiterer Schädigungen des betroffenen Zahnes sowie der Nachbarzähne und -gewebe sowie zugleich eine Verbesserung der Reinigungsfähigkeit und der Ästhetik.
Die Entfernung von kariös verändertem Schmelz oder Dentin und eine restaurative Behandlung allein reichen jedoch nicht aus, um den Krankheitsprozess der Karies zu stoppen. Die Lebensdauer der Restaurationen ist begrenzt, ebenso die durchschnittliche Erfolgsrate, insbesondere bei größeren Defekten und bestehender Kariesaktivität. Daher sollte die restaurative Therapie immer in ein umfassendes Kariesmanagementkonzept eingebettet sein, das die Identifizierung des individuellen Kariesrisikos und eine kontinuierliche Mundhygienekontrolle umfasst.
Die Entscheidung über restaurative Maßnahmen ist komplex und erfordert die Berücksichtigung zahlreicher Einflussfaktoren. Diese umfassen nicht nur die kariöse Läsion selbst, sondern auch zahn-, gebiss- und patientenbezogene Aspekte sowie die Rahmenbedingungen des Gesundheitssystems. Bei Kindern wird diese Entscheidung auch wesentlich durch die Kooperationsfähigkeit und Aufmerksamkeitsspanne beeinflusst.
Sowohl bei kleinen kariösen Läsionen als auch bei größeren, ausgedehnten Defekten sollten minimalinvasive, restaurative Kariestherapien im Vordergrund stehen. Deren Ziel ist es, möglichst viel gesunde Zahnhartsubstanz zu erhalten und kariöses Gewebe nur selektiv oder möglichst gar nicht zu entfernen, sondern die Läsion zu arretieren [BaniHani et al., 2022; Banerjee et al., 2017; Splieth et al., 2020]. Im Gegensatz zu klassischen, konventionellen Füllungen und Kavitätenpräparationen setzen moderne Konzepte auf substanzschonende Techniken und adhäsive Füllungsmaterialien. Diese Techniken ermöglichen eine gezielte Behandlung bei maximaler Zahnerhaltung. Ein Beispiel ist die präventive Kompositfüllung (auch erweiterte Fissurenversiegelung genannt). Bei dieser Methode wird eine minimalinvasive, adhäsive Füllung mit einer anschließenden Fissurenversiegelung kombiniert, um die Stabilität zu erhöhen und Karies vorzubeugen. Sie eignet sich eher für bleibende Zähne und kleine okklusale Defekte bei Milchzähnen.
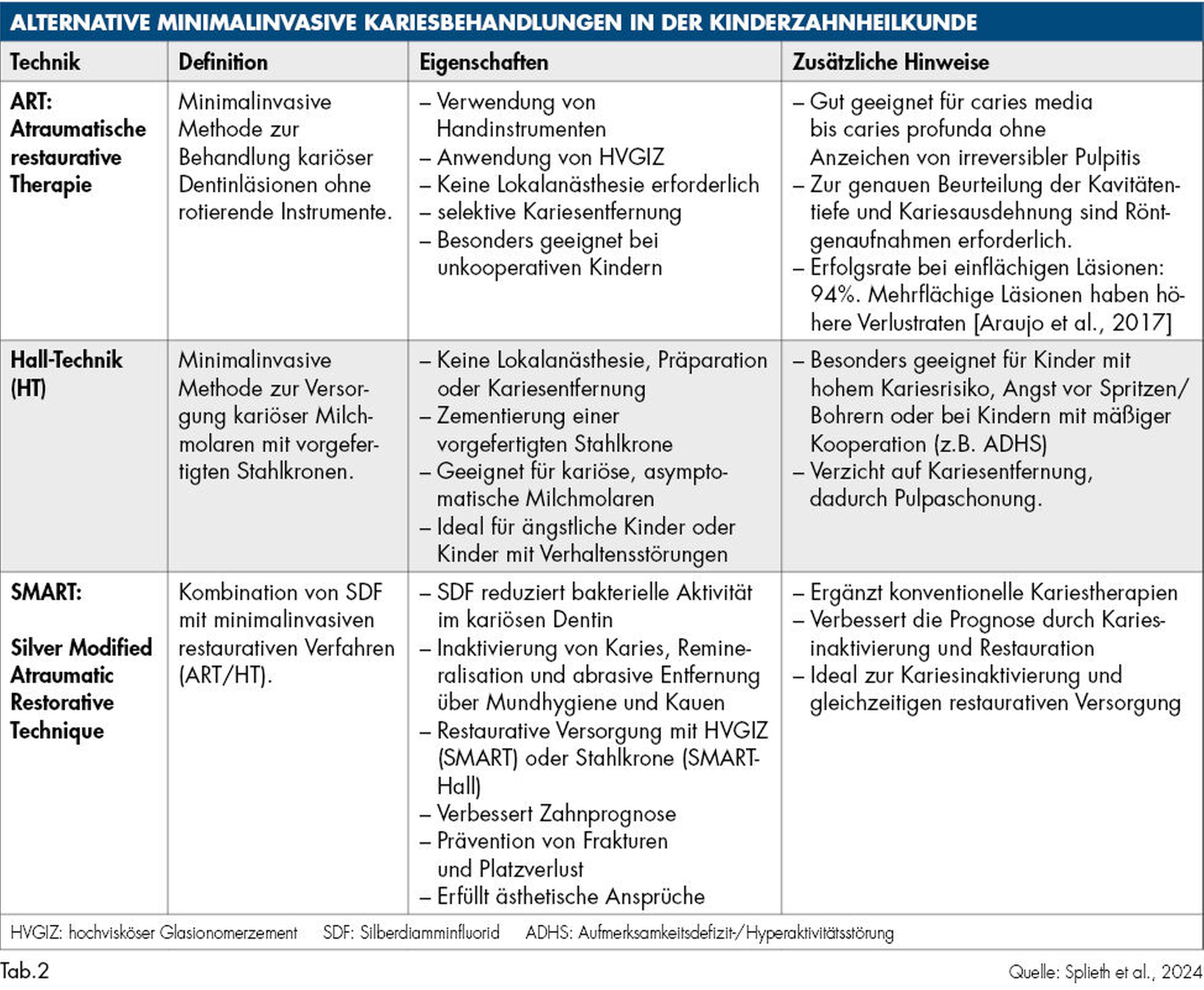
Neben den konventionellen minimalinvasiven Füllungstherapien gibt es evidenzbasierte Alternativmethoden (Tabelle 2), die besonders für Kinder mit geringer Kooperationsbereitschaft geeignet sind, da sie in der Regel mit minimaler Präparation und Kariesentfernung auskommen. Zu den wichtigen alternativen Methoden in der Kinderzahnheilkunde gehört die Atraumatische Restaurative Therapie (ART, Abbildung 6) [Araujo et al., 2017]. Diese minimalinvasive Methode dient der Behandlung kariöser Dentinläsionen und wird ohne rotierende Instrumente durchgeführt. Stattdessen werden Handinstrumente verwendet, häufig in Kombination mit hochviskösen Glasionomerzementen (HVGIZ). Ein wesentlicher Vorteil der ART besteht darin, dass keine unnötige Zahnsubstanz entfernt und die Pulpa nicht/kaum irritiert wird. Das Risiko von Beschwerden wird entsprechend minimiert. Die ART ist sowohl für Milchzähne als auch für bleibende Zähne geeignet, insbesondere bei einflächigen kariösen Läsionen.

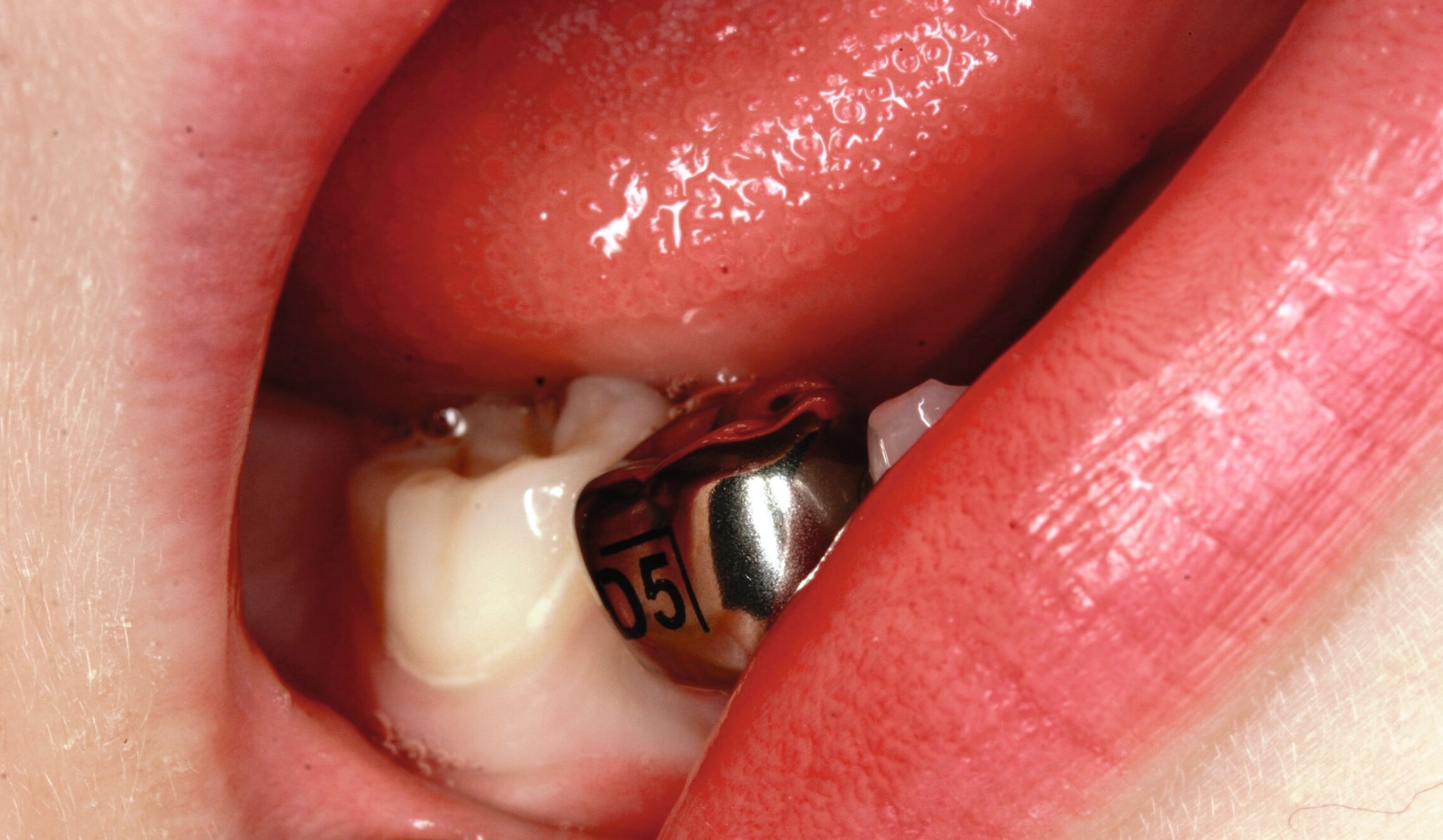
Eine weitere wichtige Alternativmethode ist die Hall-Technik [Santamaria and Innes, 2018; Midani et al., 2019; Santamaría et al., 2020], die im Rahmen neuer biologischer Konzepte bereits vor einigen Jahrzehnten von Dr. Norna Hall in Schottland entwickelt wurde. Im Gegensatz zur konventionellen Stahlkronenversorgung wird bei dieser Technik auf Lokalanästhesie, Präparation und Kariesentfernung vollständig verzichtet. Stattdessen wird eine vorgefertigte Stahlkrone direkt auf den kariösen, pulpal asymptomatischen Milchmolaren zementiert (Abbildung 7). Die Hall-Technik hat in vielen klinischen Studien gezeigt, dass die klassische „Kariesentfernung“ nicht nötig ist, wenn die Restauration bakteriendicht und stabil platziert werden kann. Darüber hinaus gibt es SMART-Techniken (Silver Modified Atraumatic Restorative Technique), die die Anwendung von SDF mit minimalinvasiven restaurativen Verfahren wie der ART oder der Hall-Technik kombinieren. Bei der SMART-Technik wird nach der Kariesarretierung mit SDF entweder eine hochviskose Glasionomerzementfüllung (SMART) oder eine vorgefertigte Stahlkrone (SMART-Hall, Abbildungen 5b und 5c) eingesetzt. Diese Kombination verbessert die Prognose des Zahnes, vermeidet mögliche Frakturen und Platzverluste und trägt ästhetisch-funktionellen Ansprüchen besser Rechnung.
Minimalinvasive Behandlungsmethoden wie die ART, die Hall-Technik (HT) und die SMART-Technik stellen kindgerechte, nicht-invasive, evidenzbasierte und erfolgreiche Alternativen dar. Obwohl minimalinvasive Verfahren zunehmend bevorzugt werden, bleiben konventionelle restaurative Techniken wie Stahl- und Stripkronen bei stark zerstörten Milchzähnen unverzichtbar. Sie stellen insbesondere bei ausgedehnten kariösen Defekten eine bewährte und dauerhafte Versorgung dar [Pötter et al., 2024]. Die Wahl der geeigneten Therapie und das Maß der Kariesentfernung muss immer individuell erfolgen, unter Berücksichtigung des Kariesausmaßes, des Behandlungssettings (chairside, Sedierung oder in Narkose), der Kooperationsfähigkeit des Kindes und der Langzeitprognose.
Trotz der zunehmenden Bedeutung minimalinvasiver Techniken bleiben etablierte restaurative Therapien weiterhin relevant und erfolgreich. Zu den bewährten Standardverfahren zählen insbesondere Stahlkronen mit konventioneller Präparation und Kariesentfernung. Sie stellen nach wie vor eine stabile Lösung bei stark kariösen Milchmolaren und bleibenden Molaren im Wechselgebiss (zum Beispiel MIH-Zähne) dar. Stahlkronen sind besonders geeignet bei großen kariösen Defekten, nach endodontischer Behandlung, bei hoher Kariesaktivität, bei Frakturen oder bei Zahnfehlbildungen. Ihr vermehrter Einsatz beruht auf stabilen, langanhaltenden Behandlungsergebnissen. Darüber hinaus sind ästhetische Kronen (zum Beispiel Stripkronen) ideal für Milchfrontzähne mit hohem ästhetischem Anspruch. Diese Technik erfordert jedoch präzises Arbeiten und eine gute Feuchtigkeitskontrolle. Sie ist besonders geeignet bei stark betroffenen Frontzähnen (mit inaktiven mehrflächigen Läsionen), bei Beteiligung der Schneidekante, nach einer Pulpatherapie sowie bei hohem Kariesrisiko.
Extraktion und Lückenhalter
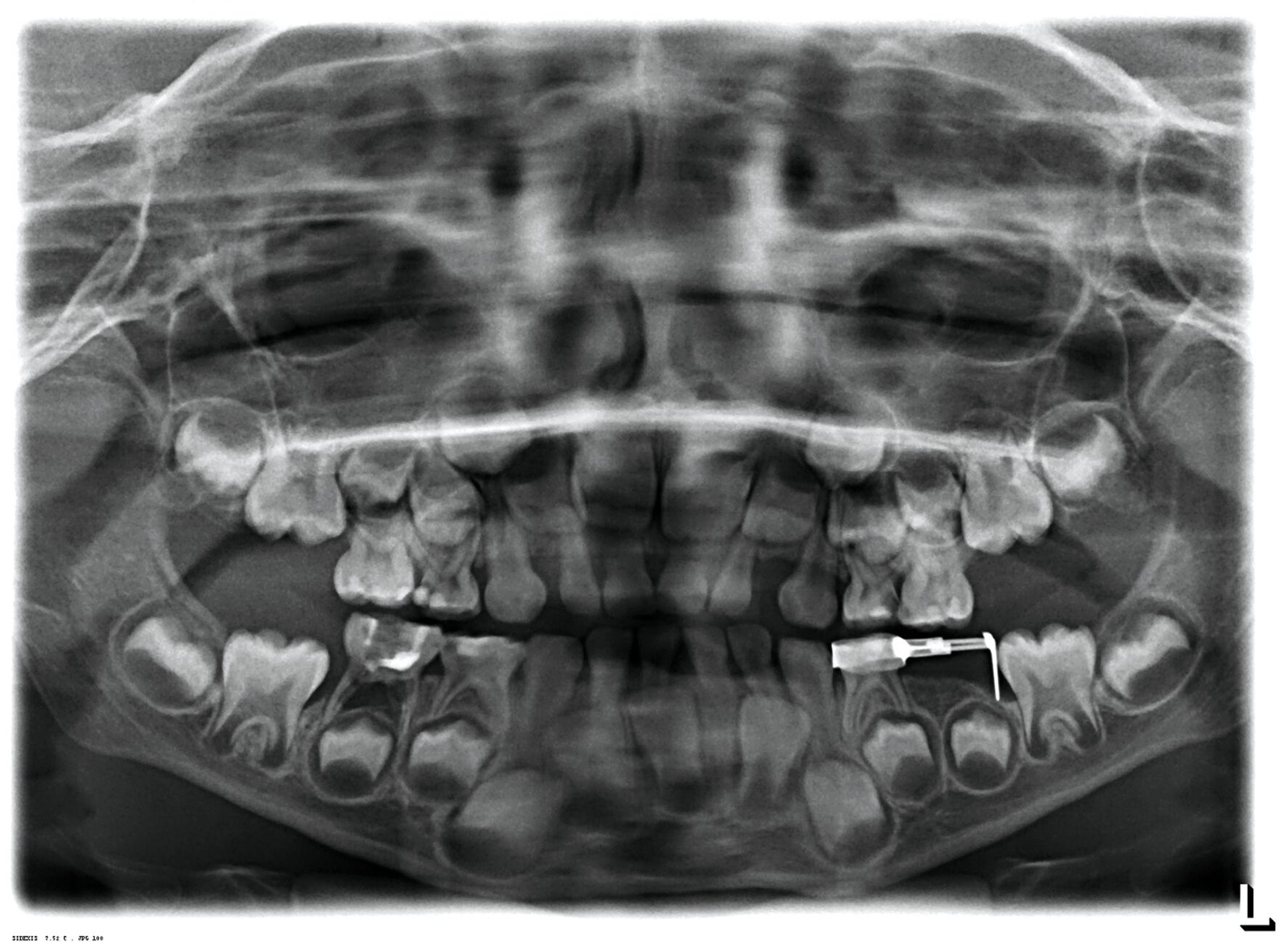
Bei ausgedehnter Karies und vor allem bei pulpaler Beteiligung bietet das Milchgebiss als Übergangsdentition den Vorteil, dass eigentlich nur der Platz für den bleibenden Zahn bis zu dessen Durchbruch gehalten werden muss. Zahnerhaltung ist damit in der Kinderzahnheilkunde nicht das oberste Gebot. Gerade Milchfrontzähne, die häufig früh und schwer von frühkindlicher Karies betroffen sind, haben keine Platzhalterfunktion und die permanenten Ersatzzähne brechen schon mit der Einschulung durch. Die kariösen Defekte können damit ausreichend, wirtschaftlich und zweckmäßig gleich „mit dem ganzen Zahn“ entfernt werden. Auch bei Milchmolaren ist bei Betrachtung der Zahnebene die Extraktion eine schnelle, einfachere, erfolgreichere und günstigere Therapie als eine Pulpotomie, eine Pulpektomie und die finale Stahlkrone. Der frühzeitige Verlust von Milchmolaren birgt aber das Risiko eines sekundären Engstands und einer nachfolgenden kieferorthopädischen Behandlung, gegebenenfalls sogar mit einer Extraktion von Prämolaren. Daher muss zwingend mit der Extraktion ein Konzept des Platzmanagements erstellt und parallel umgesetzt werden (Abbildung 8).
Fazit
Kariestherapie im Milchzahngebiss kann mit und ohne „Bohren“ erfolgen und sie erfordert ein Gesamtkonzept. Mit der Inaktivierung des kariösen Prozesses kann eine Arretierung sogar zu Hause völlig ohne Kariesentfernung gelingen und gegebenenfalls durch eine Silberfluorid-Applikation und/oder durch eine finale Restauration ergänzt werden (SMART-Techniken). Bei der Hall-Technik wird eine Stahlkrone bei intakter Pulpa direkt ohne Kariesentfernung und Präparation platziert.
Kariesentfernung, also die Entfernung von infiziertem oder verändertem Schmelz oder Dentin, stellt damit keine Notwendigkeit per se dar, sondern sie erfolgt nur in dem Maß, wie dies für die Stabilisierung der Restauration nötig ist. Bei strategisch wichtigen Zähnen und unter kritischen Bedingungen wie etwa der Narkosesanierung haben dagegen verhältnismäßig invasive Verfahren wie die Pulpotomie, die Pulpektomie und Stahlkronen immer noch ihre Berechtigung. Auch eine Extraktion in Kombination mit einem adäquaten Lückenmanagement löst das Problem der Kariesentfernung sehr einfach, erfolgreich und für den betroffenen Milchzahn dauerhaft.
Literaturliste
Literatur Kariesentfernung
Beeley JA, Yip HK, Stevenson AG. Chemochemical caries removal: a review of the techniques and latest developments.Br Dent J 2000;188:427–430.
Cardoso M, Coelho A, Lima R, Amaro I, Paula A, Marto CM, Sousa J, Spagnuolo G, Marques Ferreira M, Carrilho E. Efficacy and patient's acceptance of alternative methods for caries removal – a systematic review. J Clin Med 2020;9(11):3407.
Schwendicke F, Frencken JE, Bjorndal L, Maltz M, Manton DJ, Ricketts D, et al. Managing carious lesions: consensus recommendations on carious tissue removal. Adv Dent Res 2016;28:58–67.
Schwendicke F, Splieth C, Schulte A. Behandlung kariöser Läsionen: Konsensempfehlungen zu Terminologie und Entfernung kariösen Gewebes. Deutsche Zahnärztliche Zeitschrift 2017; 56: 186-192.
Literaturliste
Literatur Nichtrestaurative
Castillo JL, Rivera S, Aparicio T, Lazo R, Aw T-C, Mancl LL, Milgrom P: The short-term effects of diammine silver fluoride on tooth sensitivity: a randomized controlled trial. J Dent Res 2011; 90:203–208.
Hansen NV, Nyvad B: Non-operative control of cavitated approximal caries lesions in primary molars: a prospective evaluation of cases. J Oral Rehabil 2017; 44:537–544.
Horst JA: Silver Fluoride as a Treatment for Dental Caries. Adv Dent Res 2018; 29:135–140.
Kidd E, Fejerskov O: Changing concepts in cariology: forty years on. Dent Update 2013; 40:277-8, 280-2, 285-6.
Mei ML, Ito L, Cao Y, Li QL, Lo ECM, Chu CH: Inhibitory effect of silver diamine fluoride on dentine demineralisation and collagen degradation. J Dent 2013; 41:809–817.
Mei ML, Li Q-l, Chu C-H, Lo EC-M, Samaranayake LP: Antibacterial effects of silver diamine fluoride on multi-species cariogenic biofilm on caries. Ann Clin Microbiol Antimicrob 2013; 12:4.
Mei ML, Lo ECM, Chu CH: Arresting Dentine Caries with Silver Diamine Fluoride: What's Behind It? J Dent Res 2018; 97:751–758.
Miller WR, Moyers TB: Motivational interviewing and the clinical science of Carl Rogers. J Consult Clin Psychol 2017; 85:757–766.
Peretz B, Gluck G: Early childhood caries (ECC): a preventive-conservative treatment mode during a 12-month period. J Clin Pediatr Dent 2006; 30:191–194.
Pötter LA, Vollmer M, Santamaría RM, Splieth CH, Schmoeckel J: Performance of restorations in primary molars over a seven-year period. J Dent 2024; 147:105121.
Santamaria RM, Innes NPT, Machiulskiene V, Evans DJP, Alkilzy M, Splieth CH: Acceptability of different caries management methods for primary molars in a RCT. Int J Paediatr Dent 2015; 25:9–17.
Santamaría RM, Innes NPT, Machiulskiene V, Schmoeckel J, Alkilzy M, Splieth CH: Alternative Caries Management Options for Primary Molars: 2.5-Year Outcomes of a Randomised Clinical Trial. Caries Res 2018; 51:605–614.
Schmoeckel J, Gorseta K, Splieth CH, Juric H: How to Intervene in the Caries Process: Early Childhood Caries - A Systematic Review. Caries Res 2020:1–11.
Team DAJ: Epidemiologische Begleituntersuchungen zur Gruppenprophylaxe 2016. Bonn, Deutsche Arb.-Gemeinsch. f. Jugendzahnpflege, 2017.
Vasquez E, Zegarra G, Chirinos E, Castillo JL, Taves DR, Watson GE, Dills R, Mancl LL, Milgrom P: Short term serum pharmacokinetics of diammine silver fluoride after oral application. BMC Oral Health 2012; 12:60.
Zhao IS, Gao SS, Hiraishi N, Burrow MF, Duangthip D, Mei ML, Lo EC-M, Chu C-H: Mechanisms of silver diamine fluoride on arresting caries: a literature review. Int Dent J 2018; 68:67–76.
Literaturliste
Literatur Restaurative
Abdulrahim R, Splieth C, Mourad M, Vielhauer A, Santamaría R: Impact of silver diammine fluoride use on the need for dental general anaesthesia treatment in children. Caries Res 2023a;57:276–277.
Abdulrahim R, Splieth CH, Mourad MS, Vielhauer A, Khole MR, Santamaría RM: Silver Diamine Fluoride Renaissance in Paediatric Dentistry: A 24-Month Retrospective and Cross-Sectional Analysis. Medicina (Kaunas) 2023b;60. DOI: 10.3390/medicina60010016.
Abudrya M, Splieth CH, Mourad MS, Santamaría RM: Efficacy of Different Fluoride Therapies on Hypersensitive Carious Lesions in Primary Teeth. Medicina (Kaunas) 2023;59. DOI: 10.3390/medicina59112042.
Ahmed EEA, Al Nesser S, Schmoeckel J: Introducing an Innovative Approach for Managing Proximal Non-Cavitated Carious Lesions in Juvenile Permanent Dentition: Combining Orthodontic Separators and Silver Fluoride Application. Medicina (Kaunas) 2023;59. DOI: 10.3390/medicina59111892.
Araujo MP, Olegario IC, Hesse D, Innes NP, Bonifacio CC RDP: ART versus Hall Technique in Primary Molars: 1-Year Survival and Cost Analysis of a RCT. Caries Res 2016;50:330.
Banerjee A, Frencken JE, Schwendicke F, Innes NPT: Contemporary operative caries management: Consensus recommendations on minimally invasive caries removal. Br Dent J 2017;223. DOI: 10.1038/sj.bdj.2017.672.
BaniHani A, Santamaría RM, Hu S, Maden M, Albadri S: Minimal intervention dentistry for managing carious lesions into dentine in primary teeth: an umbrella review. Eur Arch Paediatr Dent 2022;23:667–693.
Chibinski AC, Wambier LM, Feltrin J, Loguercio AD, Wambier DS, Reis A: Silver Diamine Fluoride Has Efficacy in Controlling Caries Progression in Primary Teeth: A Systematic Review and Meta-Analysis. Caries Res 2017;51:527–541.
Crystal YO, Niederman R: Silver Diamine Fluoride Treatment Considerations in Children’s Caries Management. Pediatr Dent 2016;38:466–471.
Gao SS, Amarquaye G, Arrow P, Bansal K, Bedi R, Campus G, et al.: Global Oral Health Policies and Guidelines: Using Silver Diamine Fluoride for Caries Control. Frontiers in oral health 2021;2:685557.
Midani R, Splieth CH, Mustafa Ali M, Schmoeckel J, Mourad MS, Santamaria RM: Success Rates of Preformed Metal Crowns Placed with the Modified and Standard Hall Technique in a Paediatric Dentistry Setting. Int J Paediatr Dent 2019; DOI: 10.1111/ipd.12495.
Santamaria R, Innes N: Sealing Carious Tissue in Primary Teeth Using Crowns: The Hall Technique. Monogr Oral Sci 2018;27:113–123.
Santamaría, R.M., Schmoeckel J, Innes N, Machiulskine V, Alkilzy M SCH: Kariesmanagementoptionen für Milchmolaren: Ergebnisse einer randomisierten klinischen 2-Jahresstudie. Deutsche Zahnärztliche Zeitschrift (DZZ) 2020;75:88–96.
Santamaría, R.M., Mourad, S.M., Splieth, C, Al-Aqaileh, N, Schmoeckel J: Silberdiaminfluorid in der Kinderzahnheilkunde: Ein vielseitig einsetzbarer „Zauberlack“, Zahnärztliche Mitteilungen 19/2024, www.zm-online.de/artikel/2024/zm-2024-19/ein-vielseitig-einsetzbarer-zauberlack.
Seifo N, Cassie H, Radford JR, Innes NPT: Silver diamine fluoride for managing carious lesions: an umbrella review. BMC Oral Health 2019;19:145.
Splieth CH, Banerjee A, Bottenberg P, Breschi L, Campus G, Ekstrand KR, et al.: How to Intervene in the Caries Process in Children: A Joint ORCA and EFCD Expert Delphi Consensus Statement. Caries Res 2020;1–9.
Tedesco TK, Calvo AFB, Lenzi TL, Hesse D, Guglielmi CAB, Camargo LB, et al.: ART is an alternative for restoring occlusoproximal cavities in primary teeth - evidence from an updated systematic review and meta-analysis. Int J Paediatr Dent 2017;27:201–209.