Falltyp 2: Die kombiniert parodontal-kieferorthopädische Behandlung
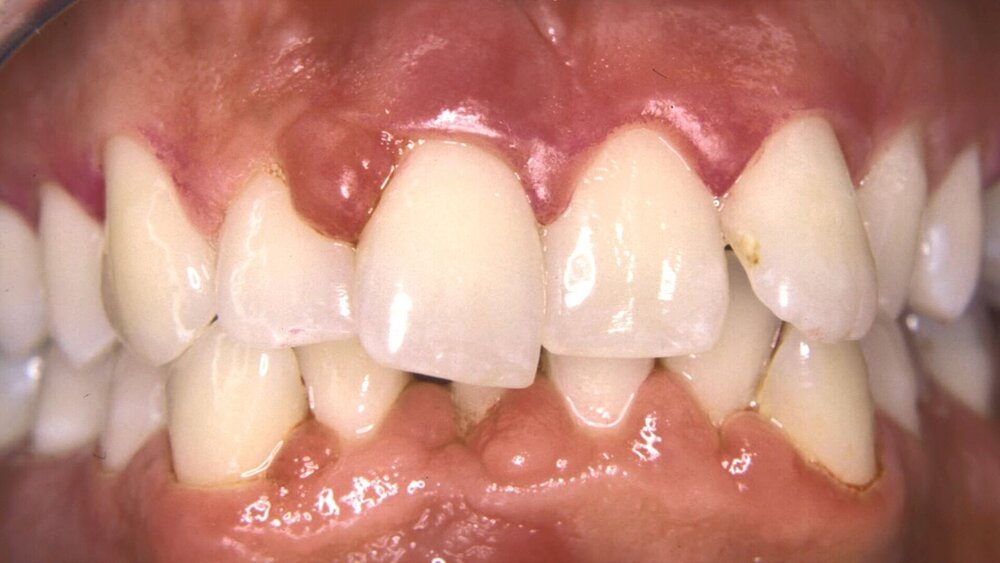
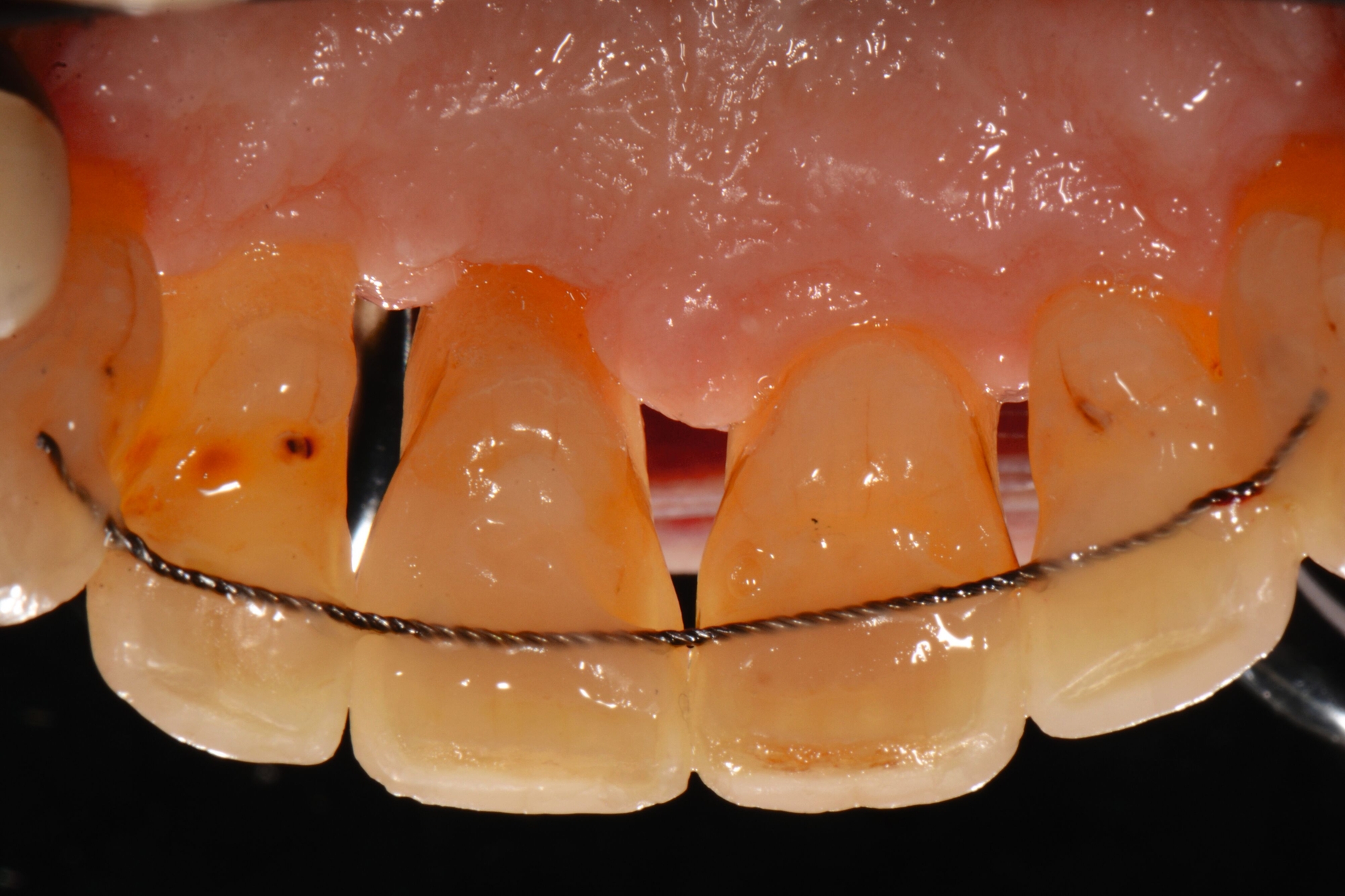
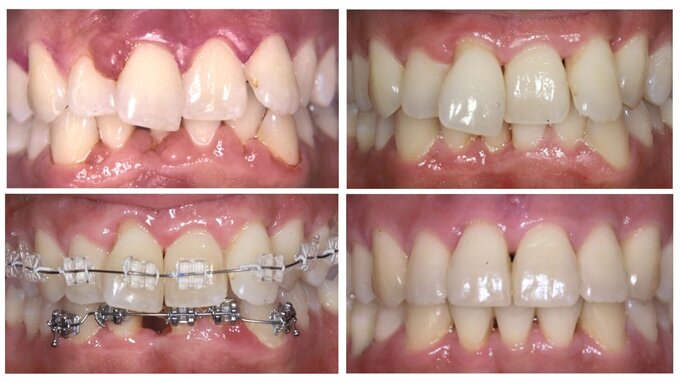
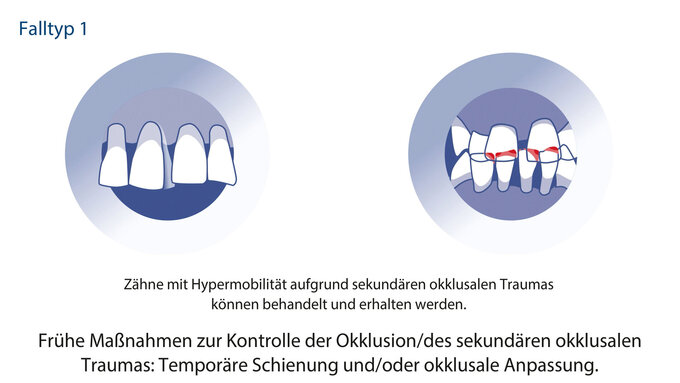
Der Falltyp 2 der Stadium-IV-Parodontitis beschreibt den Patienten mit pathologischen Zahnwanderungen, gekennzeichnet durch Zahnelongationen, -lückenbildungen und -auffächerungen, die für eine kieferorthopädische Korrektur geeignet sind. Die betroffenen Zähne weisen zumeist stark fortgeschrittene Attachmentverluste und Entzündungszeichen auf (Abbildung 1).
Hier geht es direkt zur Fortbildung „Einführung: Krankheitsbild und therapeutische Optionen und Falltyp 1: Hypermobile Zähne“ sowie „Falltyp 2: Die kombiniert parodontal-kieferorthopädische Behandlung“.
Die kieferorthopädische Therapie kann während der Therapiestufe 2 (subgingivale Instrumentierung mit oder ohne Adjuvantien) und in einigen Fällen während der Therapiestufe 3 (subgingivale Reinstrumentierung und/oder parodontale Chirurgie) geplant werden, sollte jedoch nicht vor Erreichen der parodontalen Behandlungsziele von flachen, erhaltungsfähigen Taschen und vor Kontrolle der parodontalen Entzündung durchgeführt werden. Besondere Überlegungen gelten für die regenerative Behandlung von vertikalen Knochendefekten.
Prof. Dr. med. dent. Karin Jepsen
Poliklinik für Parodontologie, Zahnerhaltung und Präventive Zahnheilkunde, Zentrum für ZMK, Universitätsklinikum Bonn
Welschnonnenstr. 17, 53111 Bonn
kjepsen@uni-bonn.de
1977–1983: Studium der Zahnmedizin in Mainz und Hamburg
1983–1985: Weiterbildung Oralchirurgie Universität Hamburg
1986–1988: Postgraduierten-Studium in Parodontologie / Orale Implantologie, Loma Linda University, Kalifornien, USA
1989–1991: Post Doc Parodontologie / Implantologie / Orale Mikrobiologie (DFG-Stipendium)
1992–1993: wissenschaftliche Mitarbeiterin, Klinik für Zahnerhaltung & Parodontologie, Uni Kiel
1997: Spezialistin der Deutschen Gesellschaft für Parodontologie
1993–2008: Praxistätigkeit in eigener Praxis für Parodontologie und Implantologie in Hamburg
seit 2008: Oberärztin, Zentrum für Zahn-, Mund- und Kieferheilkunde, Universität Bonn
2022: Earl Robinson Regeneration Award der American Academy of Periodontology
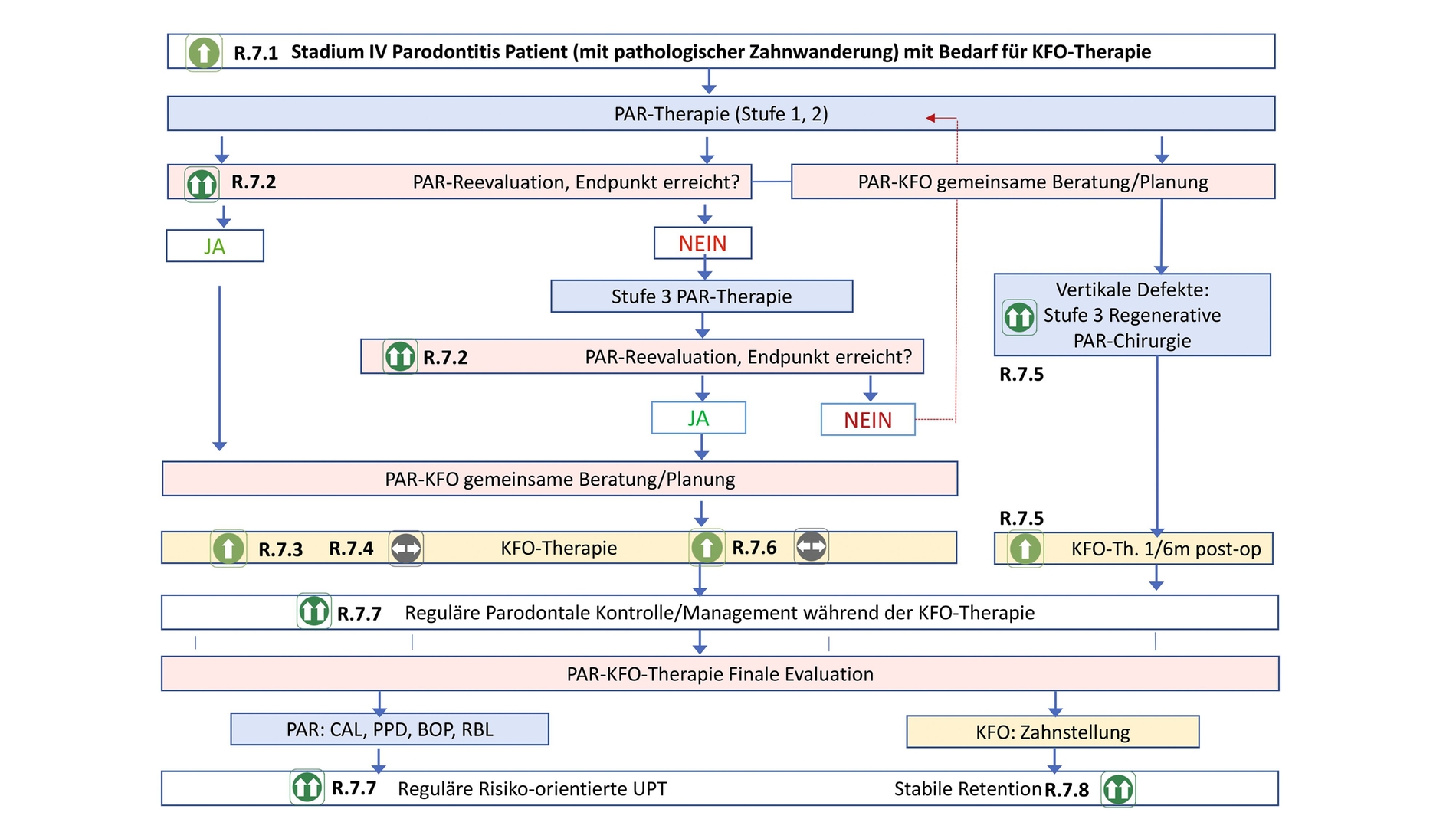
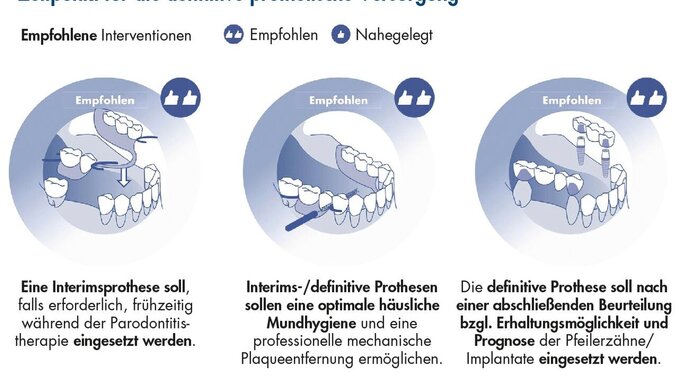
Im Folgenden werden die Empfehlungen der vorliegenden klinischen Praxisleitlinie für die Behandlung des Falltyps 2 der Parodontitis im Stadium IV vorgestellt (Abbildung 2). Die Empfehlungen beziehen sich daher auf kombinierte parodontale und kieferorthopädische Behandlungsansätze bei Patienten mit Parodontitis im Stadium IV, bei denen eine kieferorthopädische Therapie indiziert ist.
Klinische Empfehlungen für den Falltyp 2
Welche Auswirkungen hat die kieferorthopädische Therapie (orthodontic therapy, OT) auf die parodontale Gesundheit bei Patienten mit Parodontitis im Stadium IV, wenn sowohl eine parodontale als auch eine kieferorthopädische Therapie indiziert ist, und was sind die möglichen Nebenwirkungen und Komplikationen?
Parodontitis-Patienten des Stadiums IV benötigen häufig eine kieferorthopädische Therapie (OT), um die Zahnstellung und die funktionelle Okklusion wiederherzustellen, die sich im Verlauf der Parodontitis als Folge des parodontalen Attachment- und Knochenverlusts pathologisch verändert haben. Bei diesen Patienten mit gesundem, aber reduziertem Parodontium könnten die Ergebnisse der OT anders ausfallen als bei Patienten ohne Attachmentverlust, oder die kieferorthopädischen Zahnbewegungen könnten negative Auswirkungen auf die betroffenen Zähne oder das verbleibende Parodontium haben.
Das systematische Review von Martín et al. [2022] umfasste 35 Studien. Bei diesen Studien handelt es sich hauptsächlich um Fallserien mit einem Prä-Post-Design oder um Kohortenstudien, in denen die Ergebnisse der OT bei Parodontitis-Patienten bewertet wurden; oder um Studien, in denen die Ergebnisse der OT zwischen Parodontitis- und Nicht-Parodontitis-Patienten verglichen wurden. Die Gesamtqualität der eingeschlossenen Studien wurde als „niedrig“ bewertet.
Bei Patienten ohne Parodontitis waren die Veränderungen des CAL (mm) minimal und im Zeitverlauf nicht statistisch signifikant. Bei den Veränderungen der PPD (mm) wurde eine statistisch signifikante Reduktion beobachtet. Bei Patienten mit behandelter Parodontitis wurden keine signifikanten Veränderungen bei CAL (mm) beobachtet. Während der kieferorthopädischen Therapie kam es zu einer leichten Abnahme der PPD (mm). Bei Patienten ohne Parodontitis und auch bei Patienten mit behandelter Parodontitis waren die Veränderungen des BOP (%) und der gingivalen Rezession (REC) (mm) minimal und nicht statistisch signifikant.
Aufgrund der mangelnden Datenlage konnte keine Metaanalyse bezüglich unerwünschter Wirkungen wie Wurzelresorptionen erstellt werden. In einigen Studien wurde über das Auftreten einer Wurzelresorption nach OT unabhängig von der Art der kieferorthopädischen Bewegung oder des verwendeten Verankerungssystems bei Parodontitis-Patienten berichtet, wobei eine ähnliche Wurzelresorption auch bei parodontal gesunden Patienten, die mit OT behandelt wurden, beobachtet wurde. Die OT hat keine nachteiligen Auswirkungen auf den Zustand des Parodonts bei Parodontitis-Patienten mit gesundem, aber reduziertem Parodontium, sofern die Ergebnisse der Parodontaltherapie während der aktiven kieferorthopädischen Therapie beibehalten werden. Insgesamt übersteigt der Nutzen die möglichen Schäden.
Die Evidenz wurde als moderat eingestuft, da eine relevante Anzahl von Studien übereinstimmende Ergebnisse festgehalten haben, wenn auch mit einem mäßigen bis hohen Risiko der Verzerrung. Aber diese Behandlung wird in Anbetracht der wahrscheinlichen Vorteile (verbesserte Zahnstellung, funktionelle Okklusion und Ästhetik) von den Patienten gut angenommen, obwohl es an Belegen für die von den Patienten berichteten Ergebnisse (PROMs) aus den genannten Studien mangelt.
Es ist zu bedenken, dass die kieferorthopädische Behandlung von Patienten mit reduziertem Zahnhalteapparat komplex sein kann, die häufig den Einsatz komplizierter Geräte und Apparaturen erfordert, was voraussetzt, dass geeignete Spezialisten oder Zahnärzte mit erweiterter Ausbildung diese Behandlungen durchführen. Außerdem sind diese kieferorthopädischen Behandlungen in der Regel langwierig (bis zu zwei Jahre) und erfordern regelmäßige Besuche.
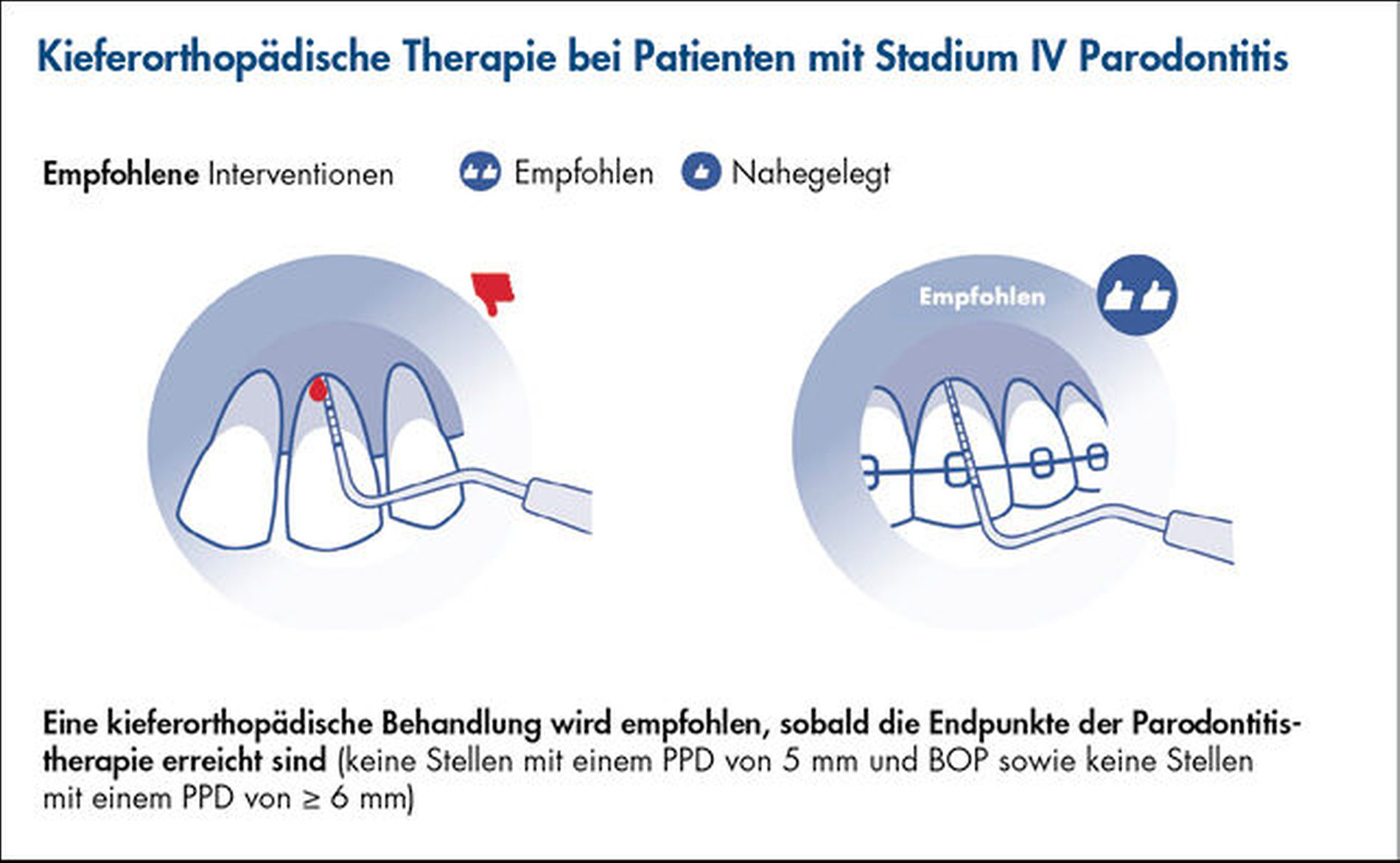
Wann sollte eine kieferorthopädische Therapie (Orthodontic Therapy, OT) bei Patienten mit Parodontitis im Stadium IV beginnen?
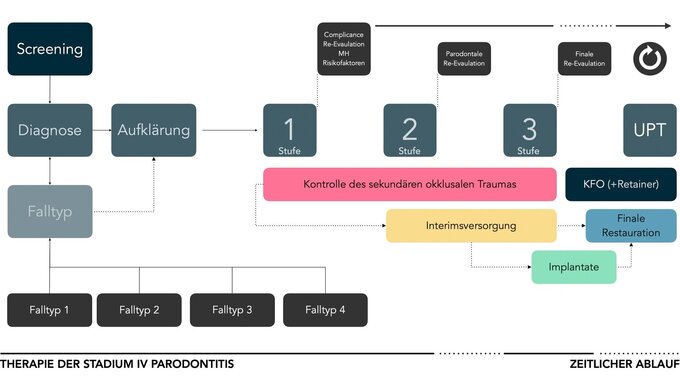
In Ermangelung verfügbarer klinischer Studien wurde diese Empfehlung (Abbildung 3) aufgrund eines Expertenkonsensus und basierend auf der Grundlage präklinischer experimenteller Studien getroffen. Diese hatten überzeugend gezeigt, dass die biomechanischen Kräfte, die durch die kieferorthopädische Zahnbewegung verursacht werden, die Progression parodontaler Zerstörung verstärken, wenn die parodontale Entzündung nicht zuvor kontrolliert werden konnte (unter anderem [Wennström et al., 1993]). Die Risiken (weiterer Verlust von parodontalem Attachment und Knochen) überwiegen eindeutig gegenüber dem Nutzen der OT. Daher sollte die kieferorthopädische Zahnbewegung erst beginnen, wenn die parodontale Entzündung gestoppt ist und die etablierten Endpunkte der Parodontaltherapie erreicht wurden [Sanz et al., 2020]. In der Regel akzeptieren und verstehen Patienten, dass eine OT erst durchgeführt werden kann, wenn die Parodontaltherapie abgeschlossen ist und die Endpunkte der Parodontaltherapie erreicht sind, wenn die Abwägung von Nutzen und Risiken erklärt wird. Die einzige zu erwartende Hürde ist die Dauer der Gesamtbehandlung. Da jedoch die Vorteile diese Einschränkung eindeutig überwiegen, wird dieser Aspekt in der Regel seitens der Patienten gut akzeptiert.
Wie sollten Patienten mit Parodontitis im Stadium IV mit pathologischen Zahnwanderungen (Flaring, Drifting und Elongation) behandelt werden?
Die pathologische Zahnwanderung [Brunsvold, 2005] ist eine häufige Folge des parodontalen Attachmentverlusts bei Parodontitis-Patienten im Stadium IV, die sich in Form von Zahnstellungsveränderungen, -auffächerungen (Flaring) und -elongationen äußert. Deren Korrektur erfordert OT nach Abschluss der Parodontaltherapie. Die kieferorthopädische Behandlung dieser Folgeerscheinungen beinhaltet in der Regel intrusive, retrusive und angleichende Zahnbewegungen, die potenziell negative Auswirkungen (weiterer parodontaler Attachment- oder Knochenverlust, verstärkte Gingivitis oder verstärkte Wurzelresorption) oder sekundäre Effekte (unerwünschte ästhetische Ergebnisse wie Gingivarezession und Verlust der Interdentalpapille) auf die betroffenen Zähne haben können.
In das systematische Review von Papageorgiou et al. [2022] wurden 34 Studien einbezogen, die Daten von über 1.000 Patienten enthielten. Bei den eingeschlossenen Studien handelt es sich entweder um vergleichende (randomisierte oder nicht-randomisierte) Studien oder um Ein-Gruppen-Kohortenstudien mit mindestens einer Gruppe mit Vorher-nachher-Daten, die eine parodontal-kieferorthopädische Behandlung bei Patienten mit Parodontitis im Stadium IV und pathologischer Zahnwanderung kombinierten. In einer Metaanalyse zweier nicht-randomisierter, gruppenübergreifender, vergleichender Kohortenstudien wurde kein statistisch signifikanter Unterschied in der Gesamtveränderung der PPD zwischen einer kombinierten parodontal-kieferorthopädischen Therapie im Vergleich zu einer alleinigen Parodontaltherapie festgestellt.
Indirekte Metaanalysen von Vorher-nachher-Einzelstudien über die Wirkung einer OT berichteten über einen signifikanten CAL-Gewinn mit einer gepoolten Veränderung von 0,24 mm. Ähnlich verhielt es sich mit einer PPD-Reduktion mit einer gepoolten Veränderung von -0,23 mm und einer RBL-Zunahme mit einer gepoolten Veränderung von 0,36 mm.
Eine Studie berichtete über eine geringere gingivale Entzündung bei kombinierter parodontal-kieferorthopädischer Therapie im Vergleich zur alleinigen Parodontalbehandlung. Indirekte Metaanalysen ergaben keinen signifikanten Effekt auf die durchschnittliche Gingivarezession.
Indirekte Metaanalysen ergaben keine signifikante Zunahme der Wurzelresorption, weder für die kombinierte Parodontal-/Kieferorthopädie-Behandlung noch für die alleinige anschließende OT.
Bei Parodontitis-Patienten im Stadium IV, die eine OT benötigen, überwiegt der Nutzen nach der OT eindeutig den Schaden, da der gepoolte Gesamteffekt zu einer positiven Auswirkung auf CAL, PPD, RBL und Zahnfleischentzündung führte – ohne Verbindung zu signifikanten unerwünschten oder sekundären Wirkungen.
Diese kombinierten Behandlungen erfordern die kollektive Anstrengung von Parodontologen, Kieferorthopäden oder Zahnärzten mit fortgeschrittener Ausbildung und Fähigkeiten sowie Dentalhygienikerinnen, da neben der Durchführung der kieferorthopädischen Therapie auch die Mundhygiene und der parodontale Status des Patienten während der gesamten Behandlung sorgfältig überwacht werden müssen.
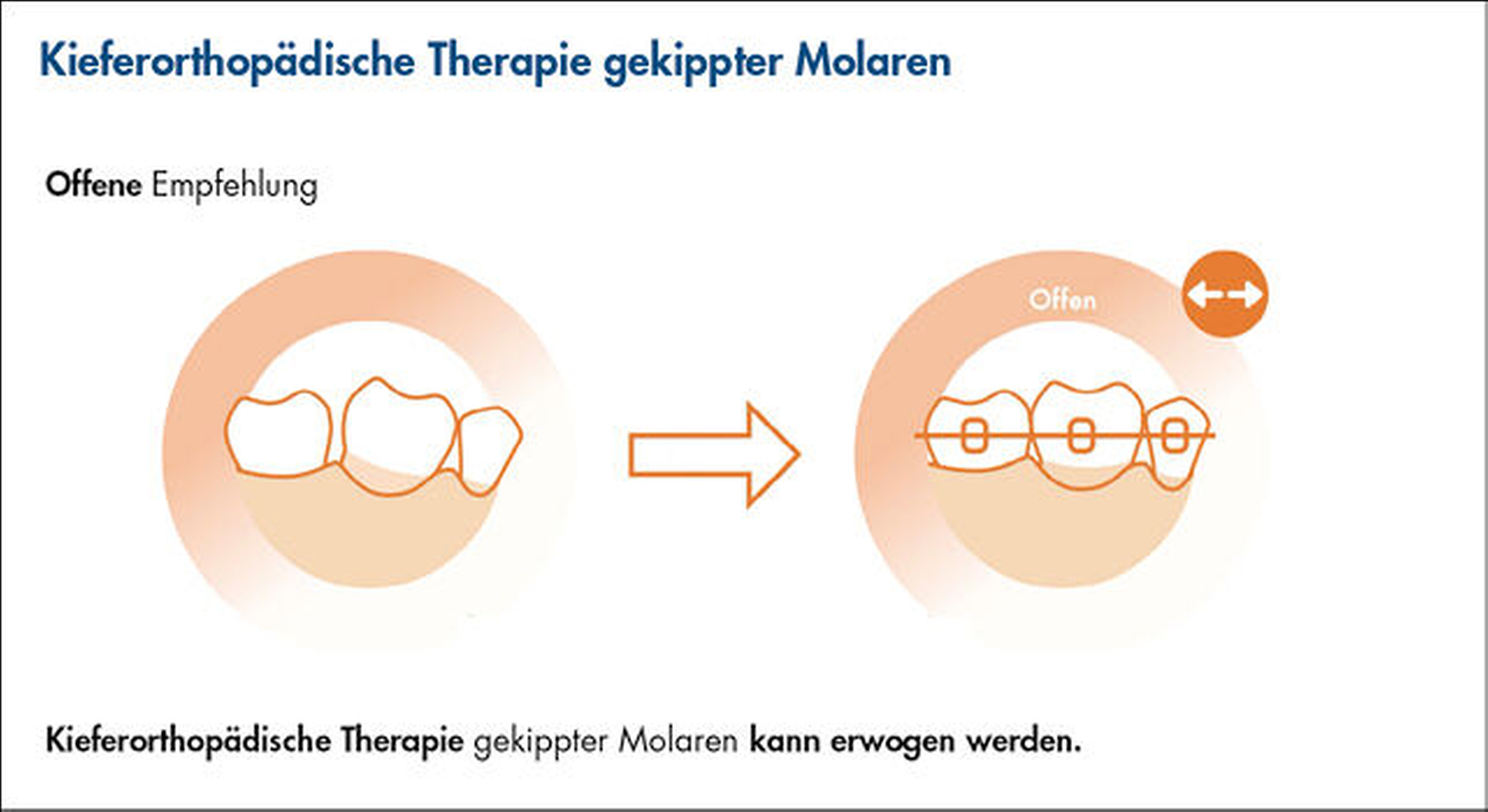
Wie sollten Patienten mit Parodontitis im Stadium IV und gekippten Molaren behandelt werden?
Gekippte Molaren sind eine häufige Folge von Zahnverlust und parodontalem Attachmentverlust bei Patienten mit Parodontitis im Stadium IV, oft in Kombination mit einem Bisskollaps und dem Verlust der vertikalen Dimension der Okklusion (Abbildung 5). Die Behandlung dieser Folgeerscheinungen beinhaltet in der Regel eine OT mit Zahnaufrichtungsbewegungen, was sich nachteilig auf die betroffenen Zähne auswirken kann (weiterer Attachment- und/oder Knochenverlust). Das systematische Review von Kloukos et al. [2022] hat nur eine Studie identifiziert, in der die Wirkung von OT auf gekippte Molaren untersucht wurde [Kraal et al., 1980]. In dieser retrospektiven Split-Mouth-Studie wurde über eine einzige Patientenkohorte berichtet, bei der die gekippten Molaren auf einer Seite kieferorthopädisch behandelt wurden, während dies auf der kontralateralen Seite nicht der Fall war.
Aufgrund der spärlichen Datenlage konnte das Verhältnis zwischen Nutzen und Schaden dieser Art von kombinierter parodontal-kieferorthopädischer Therapie nicht bewertet werden (Abbildung 5).
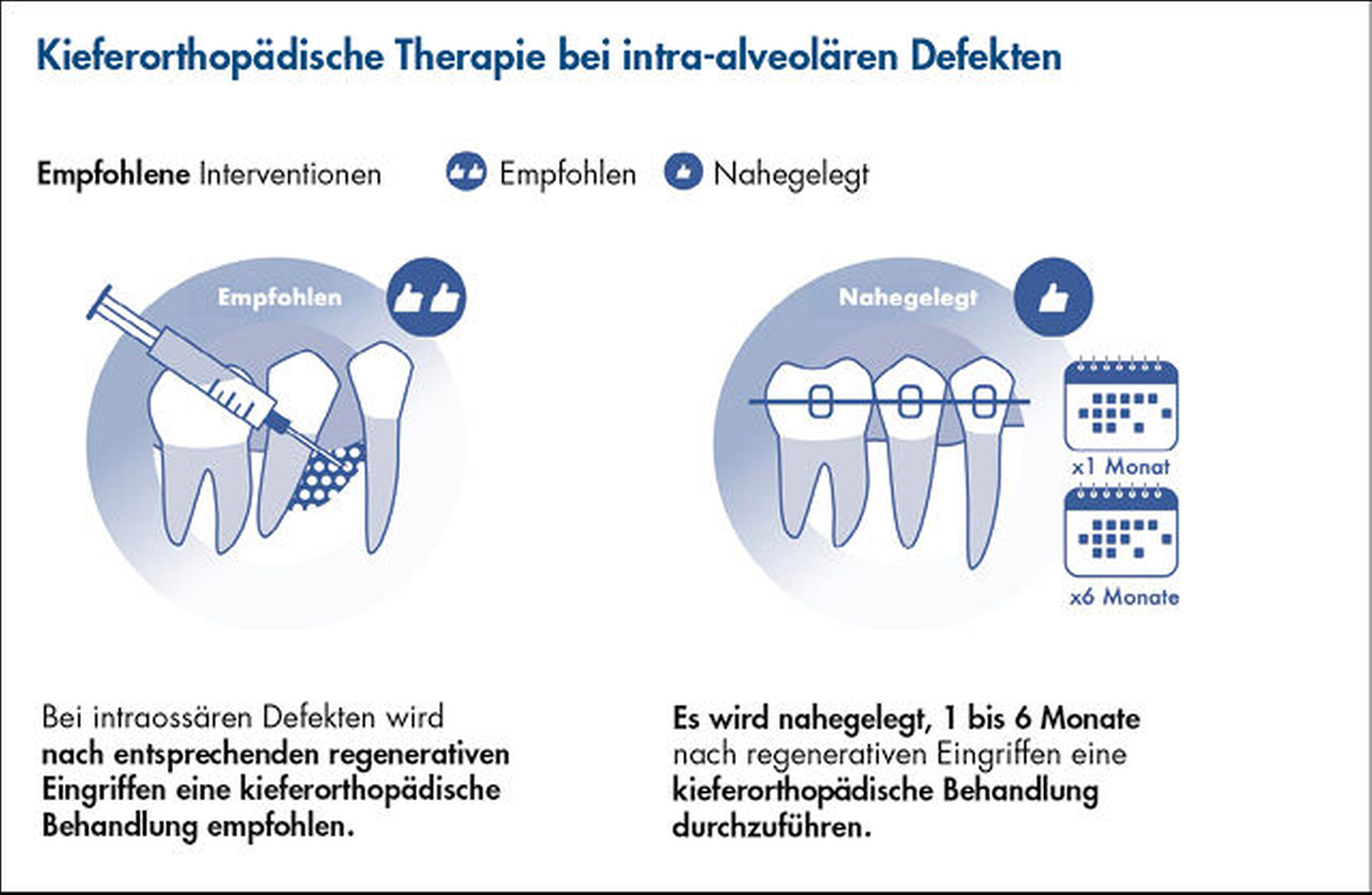
Bei Patienten mit Parodontitis im Stadium IV, die Knochentaschen aufweisen und eine kieferorthopädische Behandlung benötigen: Wie sind die Ergebnisse einer kombinierten parodontalen und kieferorthopädischen Therapie und welche Zeitintervalle sollten zwischen der Parodontaltherapie und der kieferorthopädischen Behandlung gewählt werden?
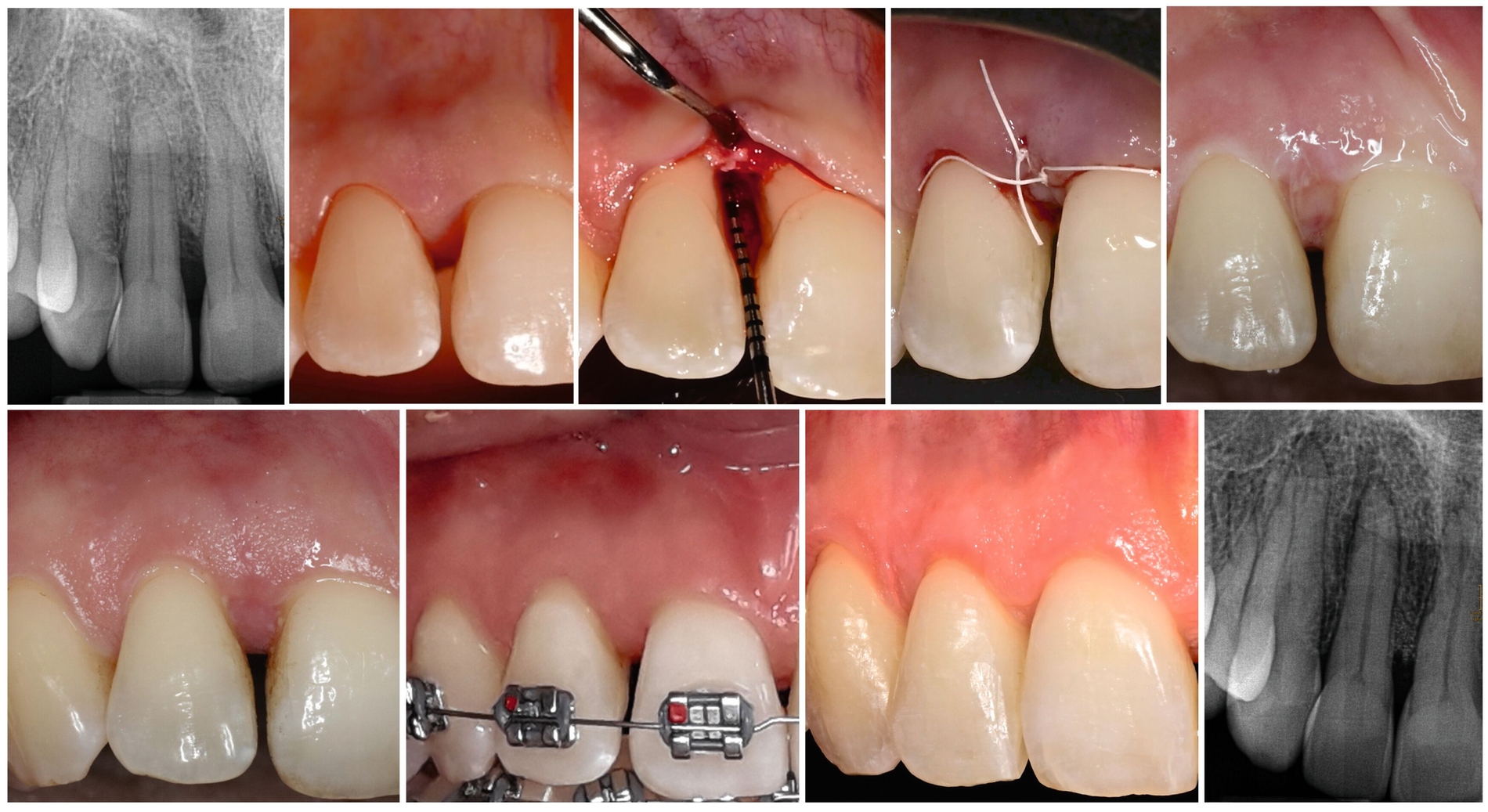
Zähne mit intraossären Defekten sind bei Patienten mit Parodontitis im Stadium IV häufig vorhanden (Abbildung 6). Diese Defekte sind nicht nur ein Komplexitätsfaktor für die Parodontaltherapie, sondern können auch die Ergebnisse der kieferorthopädischen Therapie beeinträchtigen, da Zahnbewegungen durch das regenerierte Gewebe geplant sein können (Abbildung 7). Wie in der zuvor veröffentlichten S3-Leitlinie für die Parodontalbehandlung von Parodontitis-Patienten in den Stadien I–III [Sanz et al., 2020] berichtet, sollten diese intraossären Defekte während der dritten Stufe der Parodontaltherapie durch chirurgische parodontale regenerative Eingriffe behandelt werden. Nach dieser Therapie ist es wichtig zu verstehen, ob kieferorthopädische Zahnbewegungen bei diesen betroffenen Zähnen sicher durchgeführt werden können und welches das angemessene Zeitintervall zwischen dem chirurgischen Eingriff und dem Beginn der aktiven kieferorthopädischen Zahnbewegungen ist.
Die Daten der drei systematischen Reviews [Kloukos et al., 2022; Martín et al., 2022; Papageorgiou et al., 2022] wurden aus 16 Studien mit insgesamt 683 Patienten gewonnen: drei RCTs, zehn prospektive und drei retrospektive Fallserienstudien. Zwei RCTs wurden mit einem hohen Risiko der Verzerrung und das RCT, in dem eine frühzeitige mit einer verzögerten kieferorthopädischen Behandlung verglichen wurde [Jepsen et al., 2021], mit einem geringen Verzerrungsrisiko bewertet. Von den verbleibenden 13 Studien wurden acht mit kritischem Verzerrungsrisiko, vier mit hohem und eine Studie mit mittlerem Risiko bewertet. Eine retrospektive Kohortenstudie mit 48 Patienten [Tietmann et al., 2021] berichtete über eine mittlere PPD-Reduktion von 2,5 mm und einen mittleren RBL-Gewinn von 4,7 mm nach zwölf Monaten. Ein „Pocket Closure“ (PPD ≤ 4 mm) wurde bei 87 Prozent der Defekte erreicht. Die Ergebnisse des RCT, der den frühen mit dem späten Beginn der kieferorthopädischen Behandlung nach der parodontalen Regenerationsbehandlung verglich, zeigten eine potenziell positive Wirkung der frühen kieferorthopädischen Behandlung, da keine statistisch signifikanten Unterschiede in Bezug auf den CAL-Zuwachs (5,4 mm [SD=2,1] für die frühe und 4,5 mm [SD=1,7] für die späte kieferorthopädische Behandlung) oder die PPD-Reduktion (4,2 mm (SD=1,9) in der frühen Gruppe gegenüber 3,9 mm (SD=1,5) in der späten Gruppe (p > 0,05)) beobachtet wurden. In ähnlicher Weise trat ein „Pocket Closure“ (PPD ≤ 4 mm) bei 91 Prozent der früh OT-behandelten Zähne gegenüber 85 Prozent bei der späten OT auf [Jepsen et al., 2021].
Die eingeschlossenen Studien stimmten allgemein darin überein, dass bei Patienten mit schwerer Parodontitis (Stadium IV oder gleichwertig) und mit Vorhandensein von parodontalen Knochendefekten die Kombination einer regenerativen Parodontalbehandlung mit einer kieferorthopädischen Therapie die parodontalen Ergebnisse positiv beeinflusst. Darüber hinaus scheinen die Vorteile einer frühzeitigen kieferorthopädischen Therapie (ähnliche Ergebnisse bei deutlich verkürzter Gesamtbehandlungsdauer) die potenziellen Risiken zu überwiegen.
Neuere Untersuchungen, die nach Fertigstellung der europäischen Leitlinie [Herrera et al., 2022] publiziert worden sind, belegen die Langzeitstabilität einer parodontal-regenerativ/kieferorthopädischen Therapie [Tietmann et al., 2023], die Überlegenheit einer frühzeitigen OT hinsichtlich des CAL-Gewinns nach 24 Monaten und die positiven Auswirkungen einer kombinierten Therapie auf die mundgesundheitsbezogene Lebensqualität der Patienten [Jepsen et. al., 2023].
Wie sollte eine OT bei Patienten mit Parodontitis im Stadium IV eingesetzt werden, um die parodontale Situation zu stabilisieren oder zu verbessern?
1. Kieferorthopädische Zahnbewegungen können entweder durch festsitzende (Zahnspangen) oder herausnehmbare (vom Patienten einsetzbare/entfernbare, beispielsweise herausnehmbare Platten oder thermoplastische Aligner) kieferorthopädische Geräte erfolgen. Eine nicht-randomisierte retrospektive Vergleichsstudie berichtete, dass festsitzende Apparaturen Vorteile gegenüber Alignern für PPD, aber nicht für RBL hatten (Abbildung 8). Allerdings wurde der Studie ein schwerwiegendes Risiko einer Verzerrung attestiert.
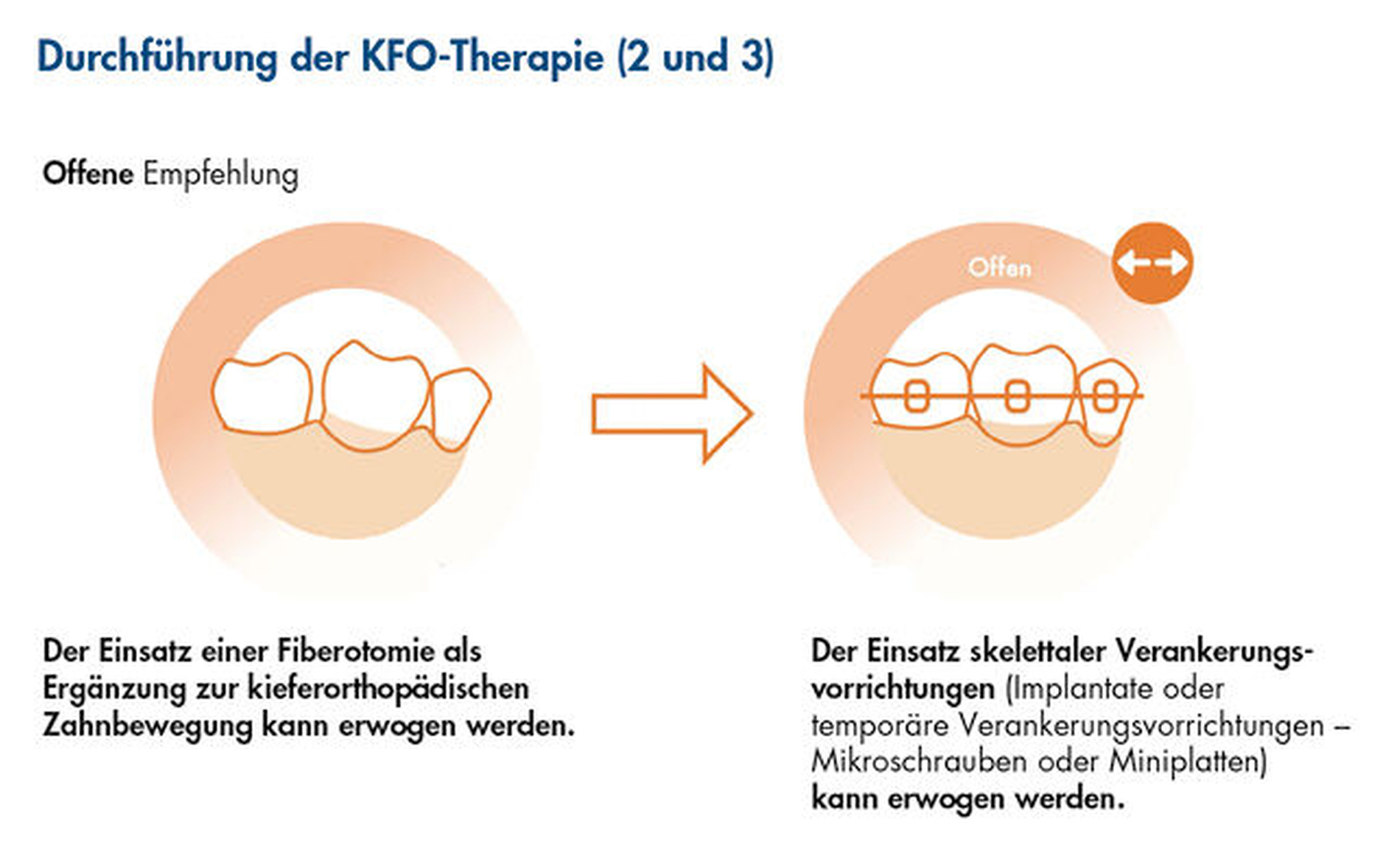
2. Die zirkumferentielle Fibrotomie der suprakrestalen Parodontalfasern wurde als zusätzliches chirurgisches Verfahren vorgeschlagen, um die Stabilität nach einer Korrektur stark gedrehter Zähne zu verbessern, oder als Eingriff zur Verbesserung des Attachmentniveaus während der kieferorthopädischen Intrusion. Der Einsatz der Fibrotomie als Ergänzung zur kombinierten Parodontal-/Kieferorthopädie-Behandlung war mit Vorteilen bei CAL und RBL, aber nicht bei PPD verbunden (Abbildung 9). Allerdings wiesen die beiden RCTs in mindestens zwei Bereichen ein hohes Verzerrungsrisiko auf.
3. Bei Parodontitis-Patienten im Stadium IV mit gesundem, aber reduziertem Parodontium kann die Verwendung von skelettalen Verankerungsvorrichtungen im Vergleich zu herkömmlichen Verankerungssystemen die Wirksamkeit der OT und deren Auswirkungen auf die parodontalen Ergebnisse verbessern (Abbildung 9). Aus Studien zu verschiedenen Verankerungssystemen ergaben sich keine Hinweise auf zusätzliche Vorteile für parodontale Parameter durch die Verwendung eines bestimmten Verankerungssystems während der kieferorthopädischen Therapie. Die Gesamtqualität der eingeschlossenen Studien wurde als „niedrig“ eingestuft.
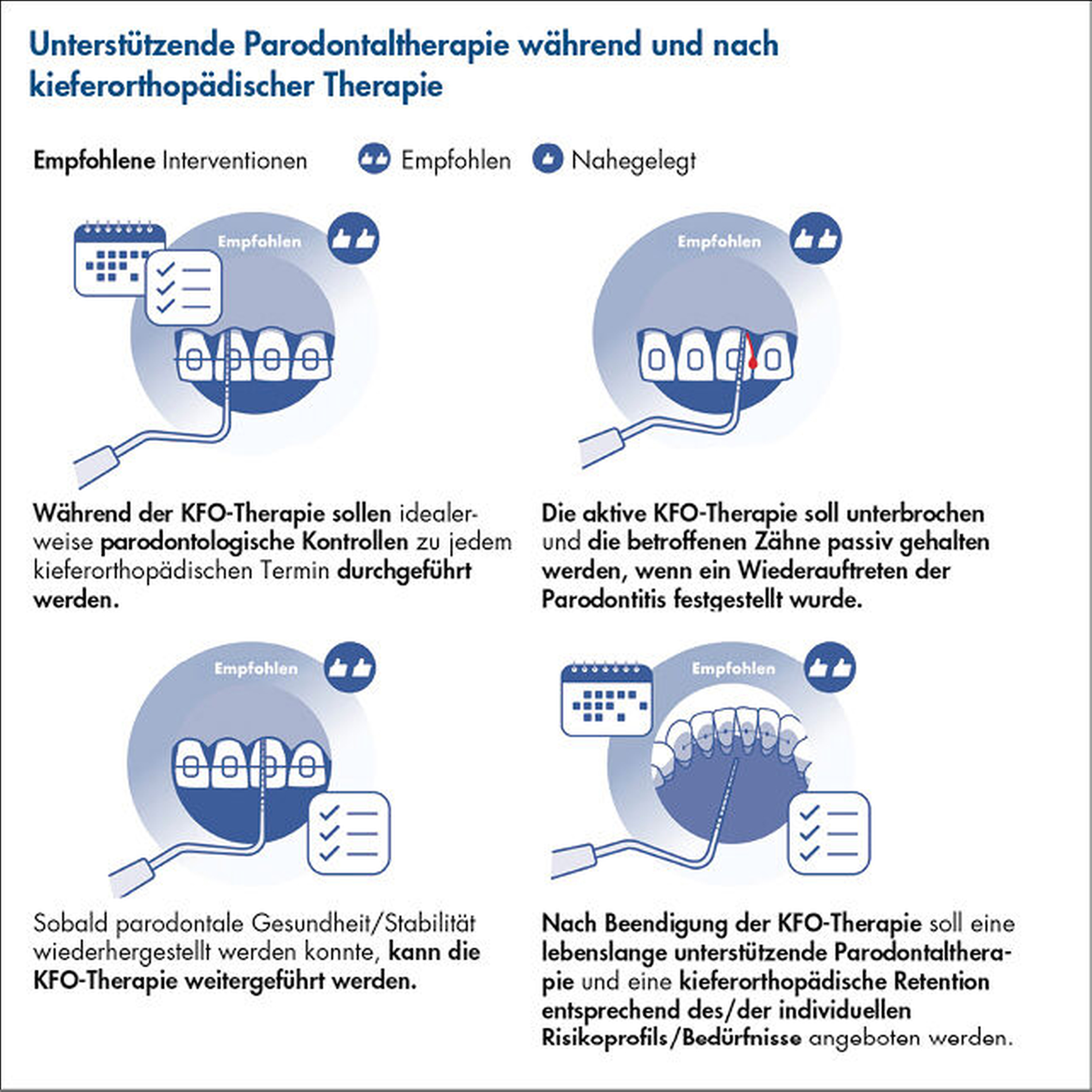
Wie sollten Patienten mit Parodontitis im Stadium IV während und im Anschluss an eine OT behandelt werden, um einem Wiederauftreten der Parodontitis vorzubeugen?
Die Verwendung kieferorthopädischer Apparaturen geht mit einer verstärkten mikrobiellen Besiedlung und einer erhöhten Plaqueretention einher; daher ist die kieferorthopädische Behandlung häufig mit einer Entzündung der Gingiva und einer vorübergehenden Verschiebung der subgingivalen Mikrobiota verbunden. Daher ist es wichtig, während der gesamten kieferorthopädischen Behandlung ein angemessenes Mundhygiene- und Parodontalmanagementprotokoll zu implementieren, um die parodontale Gesundheit zu gewährleisten und nachteilige Auswirkungen wie eine Schmelzdemineralisierung, Zahnverfärbungen und einen weiteren Verlust der parodontalen Unterstützung zu vermeiden. Obwohl bei einigen Patienten ein akzeptables Mundhygieneniveau erreicht werden kann, müssen eine professionelle mechanische Plaquereduktion und eine unterstützende Mund- und Parodontalpflege entsprechend dem Risikoprofil des Patienten durchgeführt werden.
Die Belege für diese Empfehlung (Abbildung 10) stammen aus Expertenmeinungen und einer randomisierten Studie mit 48 Patienten, in der drei verschiedene Protokolle für die regelmäßige parodontale Instrumentierung (jeden Monat, alle drei Monate oder alle sechs Monate) zur Erhaltung der parodontalen Gesundheit bei Jugendlichen mit festsitzenden kieferorthopädischen Apparaturen verglichen wurden [Jiang et al., 2021]. In einer RCT wurde berichtet, dass eine parodontale Instrumentierung, die monatlich oder einmal alle drei Monate während einer kieferorthopädischen Behandlung durchgeführt wurde, wirksamer war (in Bezug auf PI, GI, PPD und Biomarker für crevikuläre Entzündungen) als die parodontale Instrumentierung, die einmal alle sechs Monate durchgeführt wurde.
In einer systematischen Übersichtsarbeit [Arn et al., 2020] wurden die in der Literatur verfügbaren Belege für die Auswirkungen von festsitzenden kieferorthopädischen Retainern auf die parodontale Gesundheit bewertet. Sie umfasste elf RCTs, vier prospektive Kohortenstudien, eine retrospektive Kohortenstudie und 13 Querschnittsstudien. Die systematische Übersichtsarbeit kam zu dem Schluss, dass die Verwendung von festsitzenden kieferorthopädischen Retainern mit der parodontalen Gesundheit vereinbar ist oder zumindest nicht mit nachteiligen Auswirkungen auf den Zahnhalteapparat verbunden ist. Auch wenn die RCT und die systematische Übersichtsarbeit parodontal gesunde Patienten und nicht Erwachsene mit Parodontitis im Stadium IV untersuchten, kann man davon ausgehen, dass diese Ergebnisse hinreichend extrapoliert werden können.
Wie kann eine Stabilisierung der kieferorthopädisch behandelten Dentition bei Patienten mit Parodontitis im Stadium IV erreicht werden?
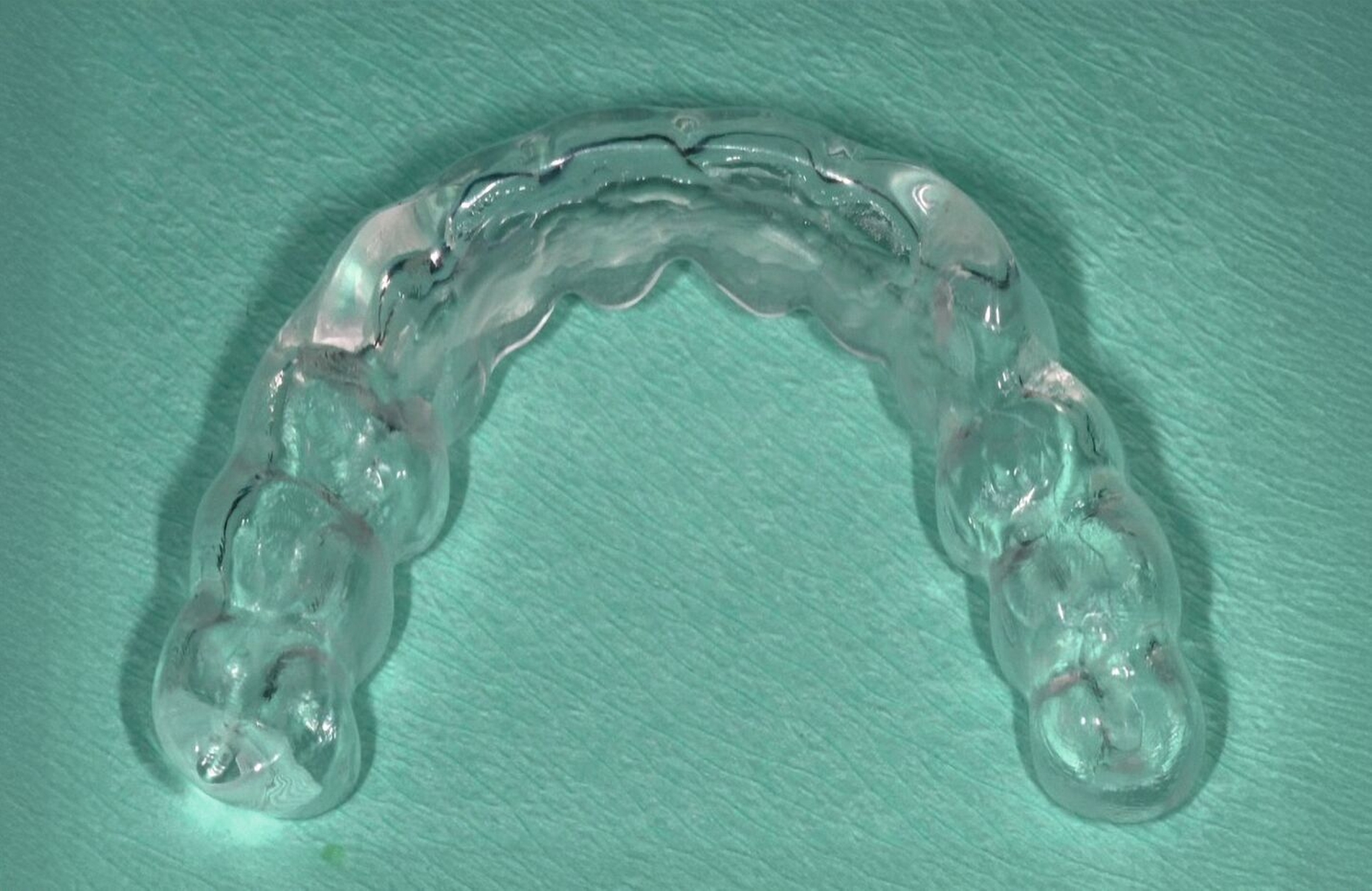
Nach der kieferorthopädischen Behandlung kommt es häufig zu einem Rezidiv im Sinne eines Zurückkehrens der bewegten Zähne in deren Position vor der Behandlung. Dies kann ästhetische und funktionelle Folgen haben, die das Behandlungsergebnis und die Patientenzufriedenheit beeinträchtigen. Daher wird in der Regel eine Art von Retention, entweder mit herausnehmbaren oder festsitzenden Apparaturen, eingesetzt – je nach vorbestehender Fehlstellung, der Art der durchgeführten Zahnbewegungen und den Präferenzen des Patienten. Festsitzende Retentionen gelten in der Regel als besser als herausnehmbare Apparaturen, wenn es um die Verringerung von Rückfällen nach der Behandlung geht, insbesondere bei einem Engstand im Frontzahnbereich [Littlewood et al., 2016]. Gleichzeitig ist diese jedoch kurz- oder langfristig anfälliger für Retentionsversagen, kann zu mehr Plaqueansammlungen oder Zahnfleischentzündungen führen und sogar unbeabsichtigte Zahnbewegungen aufgrund der Verformung des angebrachten Drahtes zur Folge haben. Daher ist es ratsam, nach einer OT bei Patienten mit Parodontitis im Stadium IV eine festsitzende Retention gegebenenfalls mit zusätzlichen herausnehmbaren Apparaturen zu verwenden (Abbildung 11). Auch sollte ein langfristiges unterstützendes Protokoll eingeführt werden, um nicht nur die parodontale Gesundheit, sondern auch die Integrität der Retentionsapparaturen und die Stabilität der Behandlungsergebnisse zu beurteilen.
Die Evidenz dieser Empfehlung stammt aus Expertenmeinungen und aus einer retrospektiven Kohortenstudie mit 52 Patienten, die mindestens zwei Jahre nach der kieferorthopädischen Behandlung nachuntersucht wurden [Han et al., 2020]. Diese Studie ergab, dass kieferorthopädische festsitzende Retainer bei Patienten mit Parodontitis im Stadium III häufiger versagen als bei Patienten mit Parodontitis im Stadium I. Sie schloss zwar keine Parodontitis-Patienten im Stadium IV ein, doch deuten diese Ergebnisse darauf hin, dass ein höherer Schweregrad der Parodontitis mit einem häufigeren Versagen des Retainers einhergeht, so dass bei Parodontitis-Patienten im Stadium IV die Notwendigkeit häufiger Nachuntersuchungen zur Überprüfung der Integrität des Retainers hervorgehoben werden sollte.
Literaturliste
Arn, M. L., Dritsas, K., Pandis, N., & Kloukos, D. (2020). The effects of fixed orthodontic retainers on periodontal health: A systematic review. American Journal of Orthodontics and Dentofacial Orthopedics, 157(2), 156–164.e117.
Brunsvold, M. A. (2005). Pathologic tooth migration. Journal of Periodontology, 76, 859–866.
Han, J., Dong, J., Zhao, H., Ma, Y., Yang, S., & Ma, Y. (2020). Efficacy of periodontal tissue regeneration combined with orthodontic therapy on periodontitis and its influences on inflammatory factors in patients. Journal of Biomaterials and Tissue Engineering, 10, 737–742.
Herrera D, Sanz M, Kebschull M, Jepsen S, Sculean A, Berglundh T, Papapanou PN, Chapple I, Tonetti MS; EFP Workshop Participants and Methodological Consultant (2022). Treatment of stage IV periodontitis: The EFP S3 level clinical practice guideline. Journal of Clinical Periodontology 49 (Suppl 24):4-71.
Jepsen K, Tietmann C, Kutschera E, Wüllenweber P, Jäger A, Cardaropoli D, Gaveglio L, Sanz Sanchez I, Martin C, Fimmers R, Jepsen S. (2021) The effect of timing of orthodontic therapy on the outcomes of regenerative periodontal surgery in patients with stage IV periodontitis: A multicenter randomized trial. Journal of Clinical Periodontology 48(10), 1282–1292.
Jepsen, K., Tietmann, C., Martin, C., Kutschera, E., Jäger, A., Wüllenweber, P., Gaveglio, L., Cardaropoli, D., Sanz-Sanchez, I., Fimmers, R., and Jepsen, S. (2023). Synergy of Regenerative Periodontal Surgery and Orthodontics Improves Quality of Life of Patients with Stage IV Periodontitis: 24-Months Outcomes of a Multicenter RCT. Bioengineering 10, 695.
Jiang, C., Fan, C., Yu, X., Xu, T., Cai, J., Fan, X., & Zhang, J. (2021). Comparison of the efficacy of different periodic periodontal scaling protocols for oral hygiene in adolescents with fixed orthodontic appliances: A prospective cohort study. American Journal of Orthodontics and Dentofacial Orthopedics, 159(4), 435–442.
Kloukos D, Roccuzzo A, Stähli A, Sculean A, Katsaros C, Salvi GE. (2022) Effect of combined periodontal and orthodontic treatment of tilted molars and of teeth with intra-bony and furcation defects in stage-IV periodontitis patients: A systematic review. Journal of Clinical Periodontology 49 (Suppl 24):121-148.
Kraal, J. H., Digiancinto, J. J., Dail, R. A., Lemmerman, K., & Peden, J. W. (1980). Periodontal conditions in patients after molar uprighting. Jour- nal of Prosthetic Dentistry, 43(2), 156–162.
Littlewood, S. J., Millett, D. T., Doubleday, B., Bearn, D. R., & Worthington, H. V. (2016). Retention procedures for stabilising tooth position after treatment with orthodontic braces. Cochrane Database of Systematic Reviews, 1, CD002283. doi.org/10.1002/ 14651858.CD002283.pub4.
Martin C, Celis B, Ambrosio N, Bollain J, Antonoglou GN, Figuero E. (2022) Effect of orthodontic therapy in periodontitis and non-periodontitis patients: a systematic review with meta-analysis. Journal of Clinical Periodontology 49 (Suppl 24):72-101.
Papageorgiou, S. N., Antonoglou, G. N., Michelogiannakis, D., Kakali, L., Eliades, T., & Madianos, P. (2022). Effect of periodontal-orthodontic treatment of teeth with pathological tooth flaring, drifting and elongation in patients with severe periodontitis: A systematic review with meta-analysis. Journal of Clinical Periodontology, 49(Suppl 24), S102- S120.
Sanz, M., Herrera, D., Kebschull, M., Chapple, I., Jepsen, S., Berglundh, T., Sculean, A., Tonetti, M. S., & EFP Workshop Participants and Methodological Consultants. (2020). Treatment of stage I-III periodontitis- the EFP S3 level clinical practice guideline. Journal of Clinical Periodontology, 47(Suppl 22), 4–60.
Tietmann, C., Bröseler, F., Axelrad, T., Jepsen, K., & Jepsen, S. (2021). Regenerative periodontal surgery and orthodontic tooth movement in stage IV periodontitis: A retrospective practice-based cohort study. Journal of Clinical Periodontology, 48(5), 668–678.
Tietmann, C., Jepsen, S., Heibrok, H., Wenzel, and S., Jepsen, K. (2023). Long-term stability of regenerative periodontal surgery and orthodontic tooth movement in stage IV periodontitis: 10-year data of a retrospective study. Journal of Periodontology 94, 1176-1186.
Wennström, J. L., StoklandL. B., Nyman, S. & Thilander, B. (1993). Periodontal tissue response to orthodontic movement of teeth with infrabony pockets. Am J Orthod Dentofacial Orthop, 313–319.