Falltyp 3: Teilrehabilitation auf Zähnen und Implantaten
Bei der initialen Therapieplanung von Patienten mit Parodontitis Stadium IV Falltyp 3 ist eine umfangreiche, fachübergreifende Diagnostik erforderlich. Dazu gehören neben der alleinigen parodontalen Diagnostik die Bewertung der Kaufunktion, der Ästhetik und der Phonetik sowie die Bestimmung der (parodontalen) Einzelzahnprognosen, die Beachtung restaurativer Faktoren und letztendlich die Berücksichtigung der vom Risikoprofil abhängigen Gesamtprognose. Bei der Planung der prothetischen Versorgung dieser Patienten sind verschiedene Aspekte zu berücksichtigen, darunter: (1) Die Ermittlung des Restaurationsbedarfs mit dem Ziel, den Umfang der prothetischen Behandlung zu begrenzen und dabei Komfort und Stabilität zu gewährleisten. (2) Der Bedarf an Interims-Zahnersatz. (3) Ein detaillierter Zeitplan für die provisorische und definitive Versorgung. (4) Die Notwendigkeit von Implantaten, einschließlich des optimalen Zeitpunkts für deren Implantation und Versorgung. Die endgültige restaurative Behandlung oder das Einbringen von Zahnimplantaten muss nach erfolgreichem Abschluss der Parodontalbehandlung und einer zusätzlichen konservierenden Behandlung der Pfeilerzähne erfolgen.
Klinische Empfehlungen für zahnbegrenzte Lücken
Wie effektiv ist die prothetische Rehabilitation bei Patienten mit Parodontitis im Stadium IV, bei denen ein Zahnerhalt möglich ist, mit einer oder mehreren zahnbegrenzten Lücken und ausreichender parodontaler Restunterstützung und Erhaltungswürdigkeit der verbleibenden Zähne?
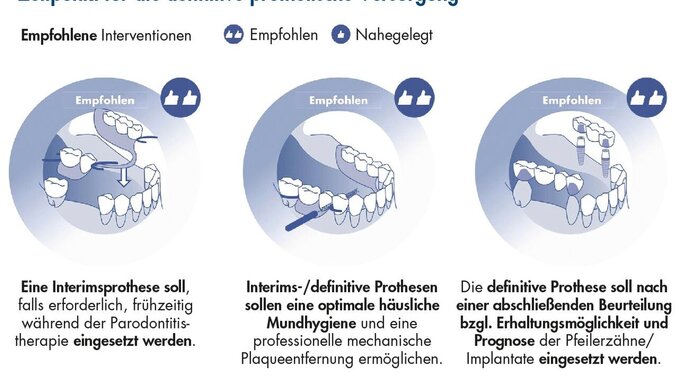
Die Beantwortung dieser Fragestellung erfolgt kompakt und übersichtlich in den Empfehlungen R9.1 bis R9.4 sowie den Abbildungen 1 bis 5.
Interimsprothese nur mit okklusaler Auflage
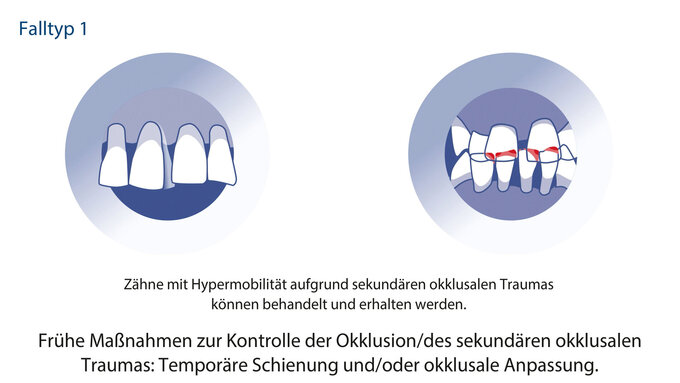
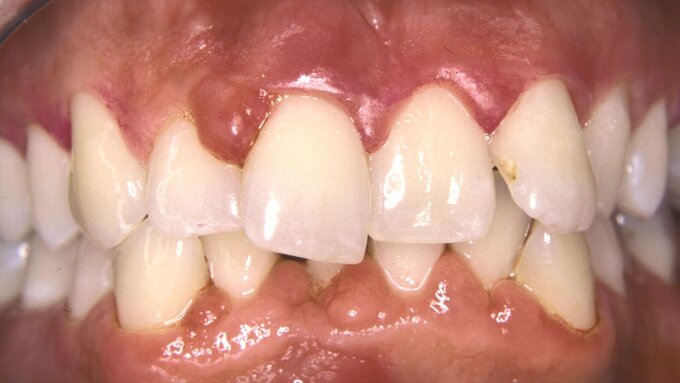
Patienten, bei denen eine Parodontitis im Stadium IV diagnostiziert wurde, benötigen häufig eine herausnehmbare Interimsprothese, um die Kaufunktion durch Erhöhung der Anzahl der okklusalen Einheiten sicherzustellen und/oder um Frontzähne aus ästhetischen Gründen zu ersetzen. Die Stufen 1 und 2 der Parodontaltherapie gehen mit einem Rückgang von Entzündungen und Schwellungen einher, die häufig als Zahnfleischrückgang sichtbar werden, während Zahnextraktionen zu einem Umbau des Alveolarknochens führen, der mit morphologischen Gewebeveränderungen einhergeht. Vor diesem Hintergrund muss jede Interimsprothese mit einer okklusalen Auflage auf dem Restgebiss gestaltet werden, um ein Einsinken der Prothese ins Schleimhautgewebe und ein anschließendes Trauma des parodontalen Gewebes und der Zähne zu verhindern.
Nach erfolgreicher Parodontaltherapie und wenn sich das Gewebe nach der Extraktion verändert hat, kann die Interimsprothese durch einen definitiven herausnehmbaren Zahnersatz ersetzt werden (Abbildung 5). Zur Retention der Prothese werden zwei bis vier Pfeilerzähne mit guter Prognose und möglichst großem Unterstützungspoligom (anterior und posterior verteilt) verwendet.
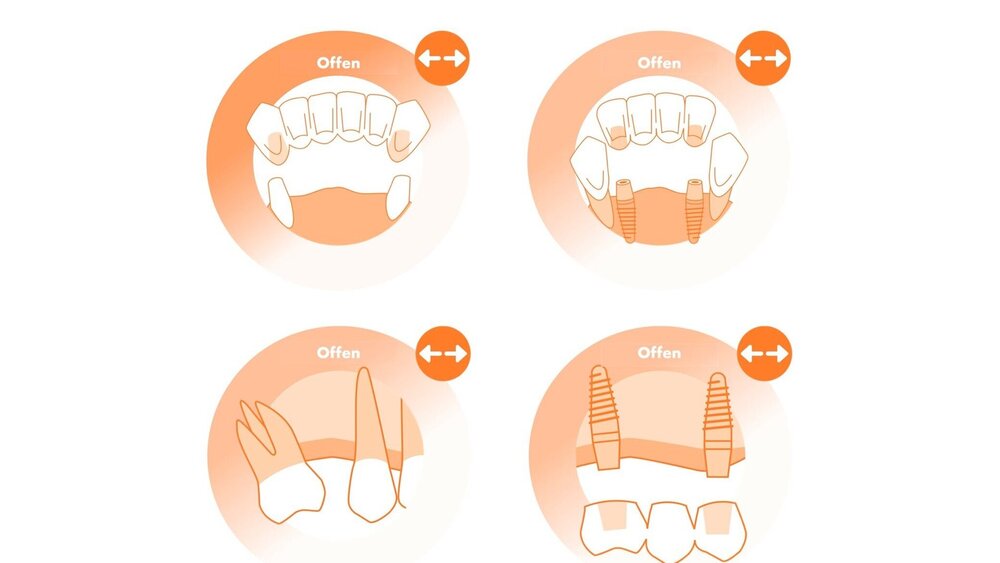
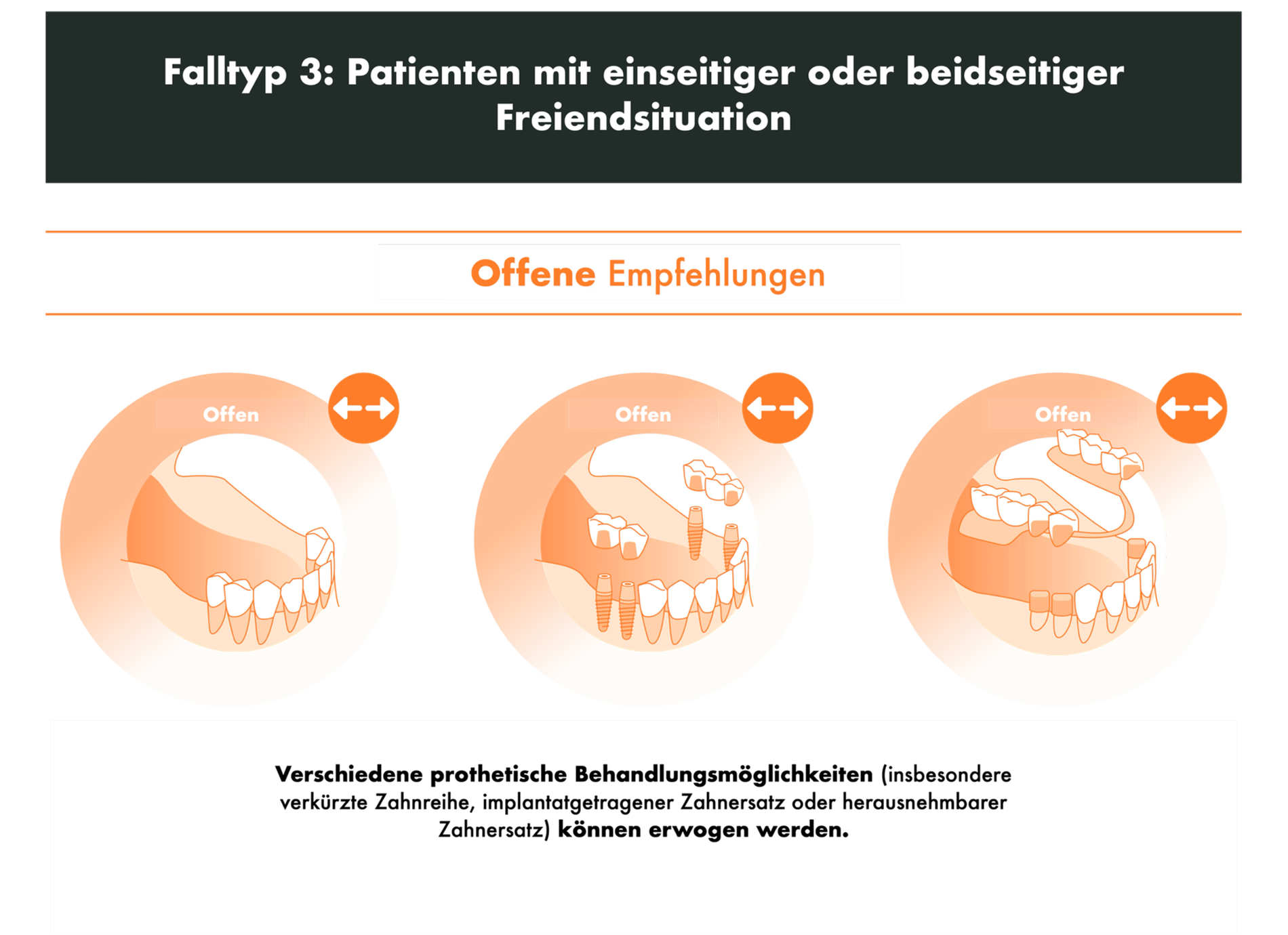
Klinische Empfehlungen für unilaterale oder bilaterale Freiendsituationen
Wie effektiv sind verschiedene prothetische Restaurationsoptionen für die Rehabilitation von ein- oder beidseitigen Freiendsituationen bei Patienten mit parodontal geschädigtem Gebiss aufgrund einer Parodontitis im Stadium IV oder einer vergleichbaren Erkrankung?
Diese Fragestellung wird in den nachfolgenden Empfehlungen (R9.5 bis R9.7) sowie in den Abbildungen 6 bis 8 anschaulich und übersichtlich beantwortet.
Kombiniert zahn-implantatgetragene herausnehmbare Versorgungen
Das Versorgungskonzept der zahn-implantatgetragenen herausnehmbaren Versorgungen ist in der europäischen Version der Leitlinie bisher unerwähnt und wurde erst bei der Anpassung an die deutsche Versorgungsrealität in der deutschen Version mit aufgenommen. Dieses Konzept begründet sich wie folgt: „In Abhängigkeit von der Anzahl und Verteilung der verbliebenen Zähne und insbesondere in Freiendsituationen unterliegen herausnehmbare Restaurationen dem Risiko von Komplikationen, wie z. B. einer Überlastung der verbliebenen Zähne sowie der Fraktur des Zahnersatzes. Hier kann die Kombination von Zähnen und Implantaten im Sinne einer Pfeilervermehrung zur Aufnahme von herausnehmbarem Zahnersatz in Betracht gezogen werden [Molinero-Mourelle et al., 2022; Mundt et al., 2023; Enkling et al., 2022]. Auch die Unterstützung von bereits vorhandenem zahngetragenem, herausnehmbarem Zahnersatz durch Implantate kann zur Verbesserung der Prothesenfunktion beitragen [Wolfart, 2013; Wolfart et al., 2016; Marotti et al., 2019]. Kombiniert zahn- und implantatgetragene herausnehmbare Prothesen können durch eine Reihe verschiedener Befestigungssysteme (zum Beispiel Doppelkronen wie Teleskop- oder Konuskronen oder Druckknopfsysteme) verankert werden."
Bezüglich der Patient-Reported Outcome Measures (PROMS) zeigte eine Arbeitsgruppe eine Verbesserung der mundgesundheitsbezogenen Lebensqualität und der Kaufunktion durch strategische Pfeilervermehrung [Wolfart et al., 2013]. Auch für die Kaufunktion ergibt die subjektive Bewertung der Patienten mittels Visueller Analog Skala, dass sich das Kauvermögen von harten Speisen signifikant verbessert [Wolfart et al., 2016].
Fallbeispiele
A) Behandlung mit Adhäsivbrücken, Belassen einer verkürzten Zahnreihe und festsitzende Behandlung mit Implantaten
Dieser Fallbericht beschreibt die prothetische Rehabilitation eines älteren Patienten mit Parodontitis im Stadium IV (Grad A), Falltyp 3 mit Adhäsivbrücken, dem Belassen einer verkürzten Zahnreihe und festsitzendem Zahnersatz auf Implantaten.
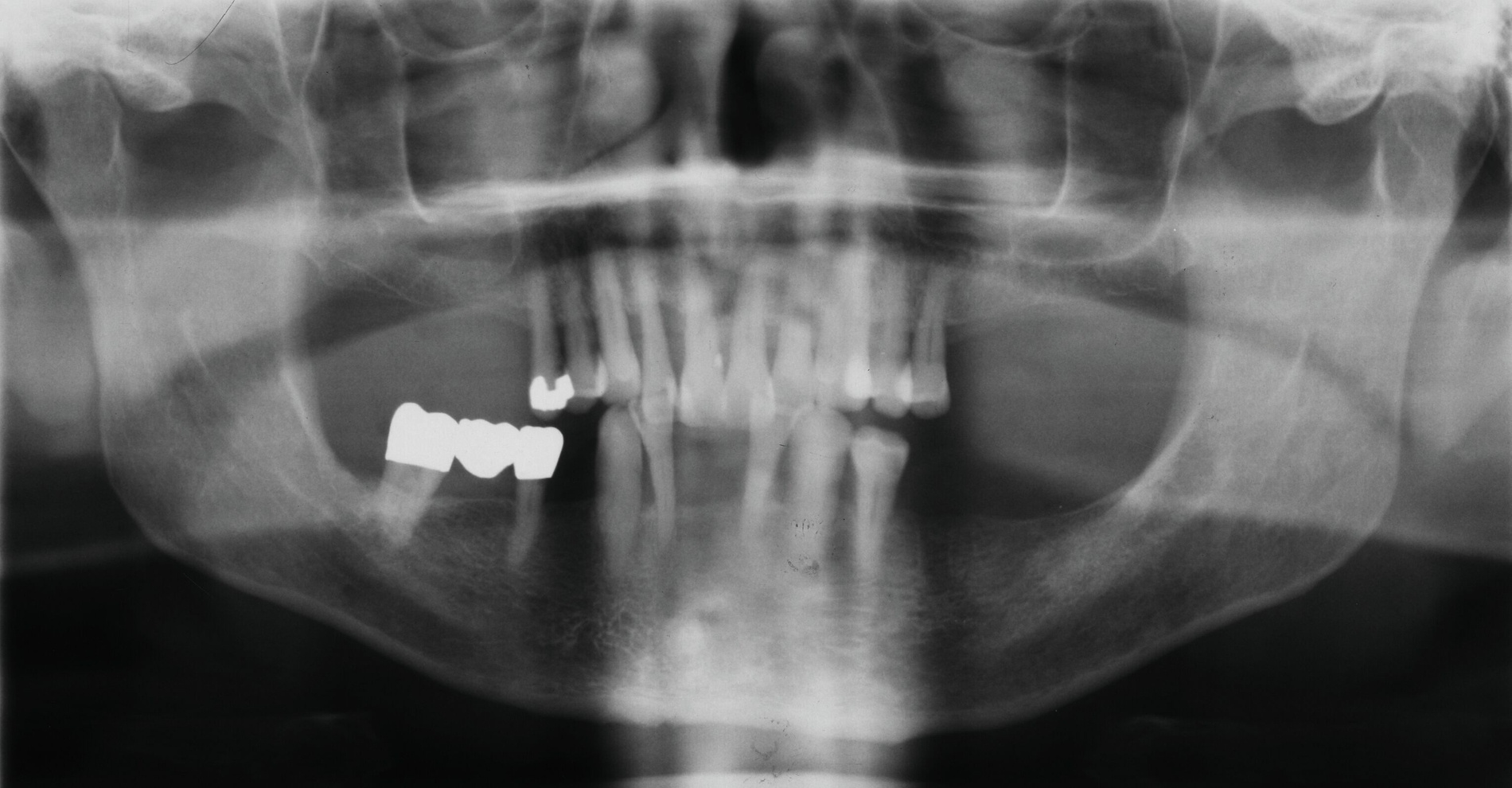
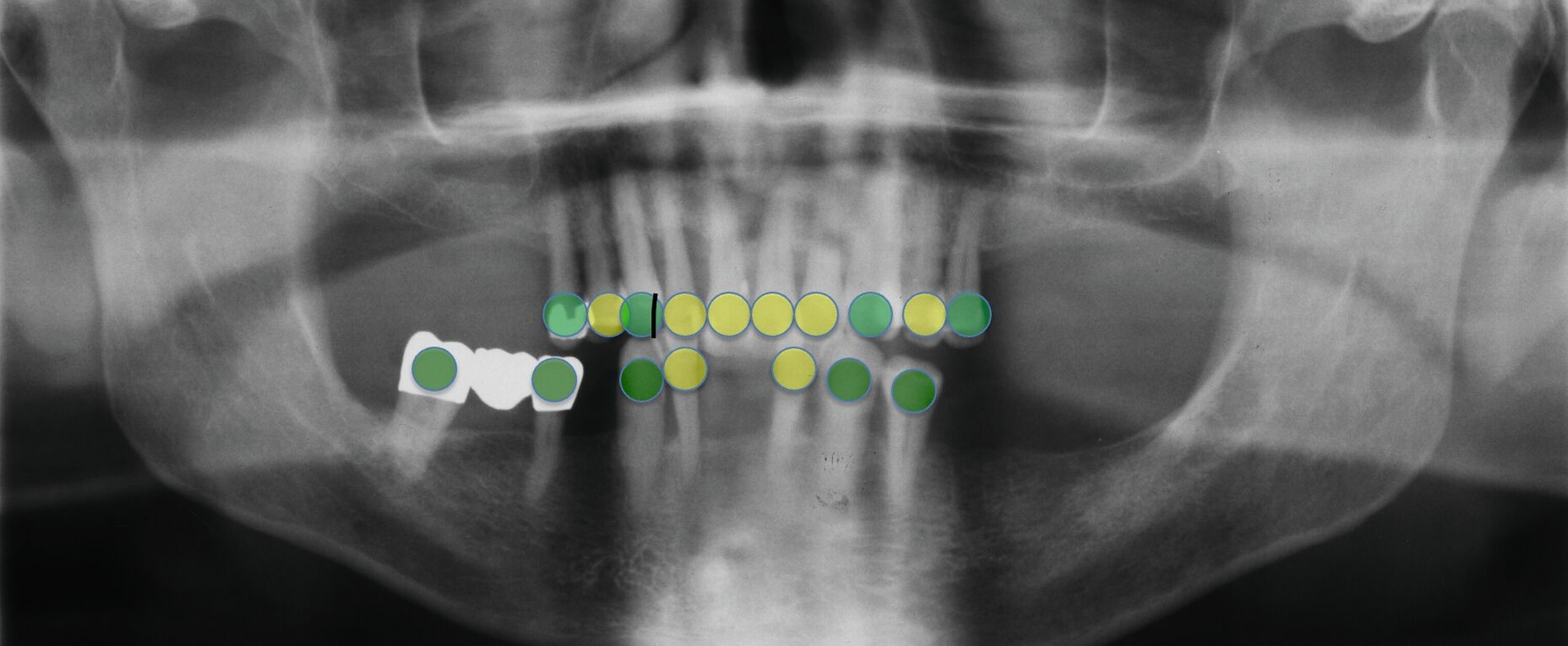
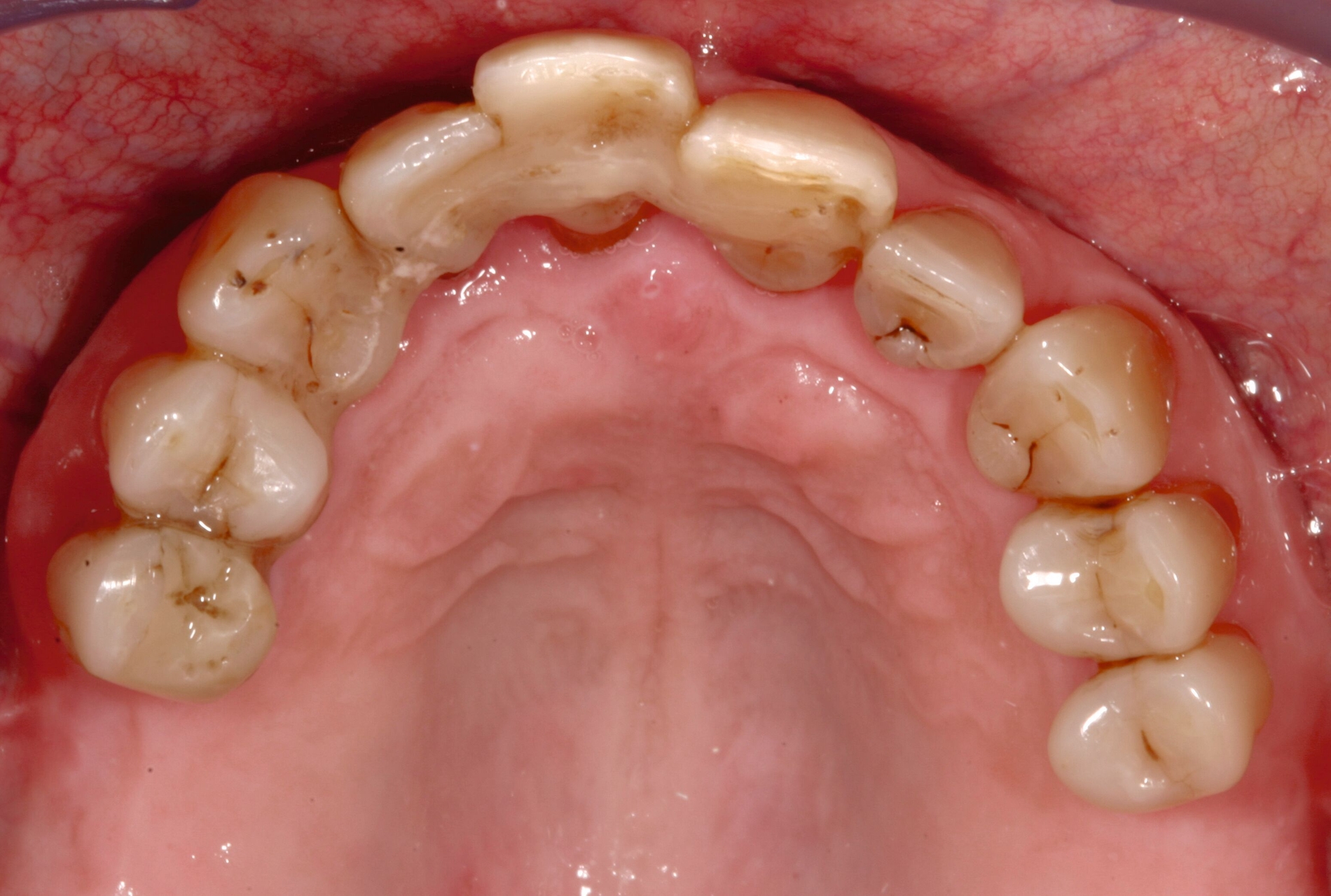
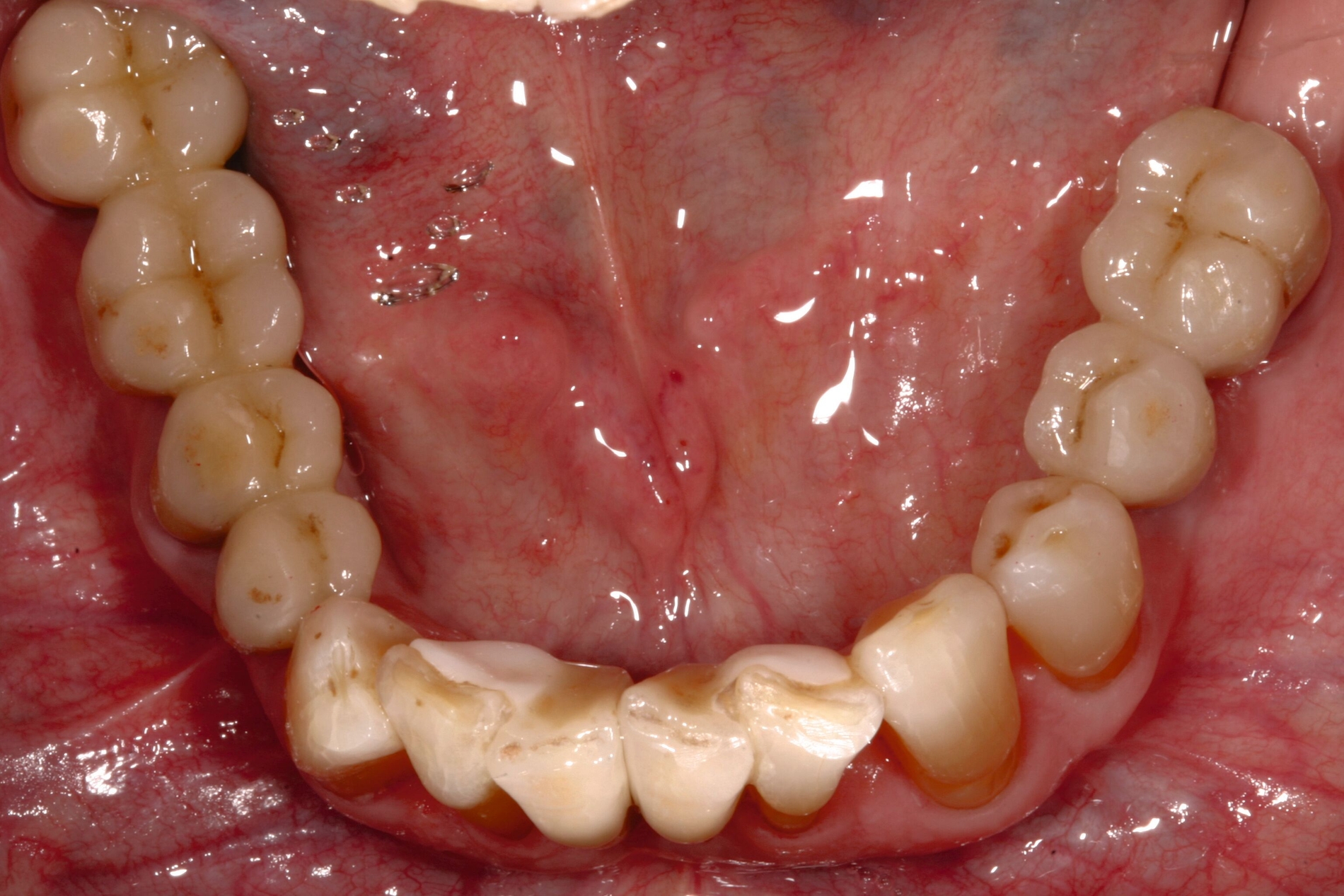
Der Patient wies verkürzte Zahnreihen im Ober- und im Unterkiefer sowie zusätzliche Schaltlücken im Unterkiefer auf (Abbildung 9). Nach Abschluss der ersten beiden Stufen der Therapie (nicht-chirurgische Parodontitistherapie), die darauf abzielte, alle vorhandenen Zähne zu erhalten, wurden an allen Zähnen Sondierungstiefen von maximal vier Millimetern erreicht. Anschließend erfolgte die Planung des definitiven Zahnersatzes im Sinne der aktuellen Leitlinien-Empfehlungen:
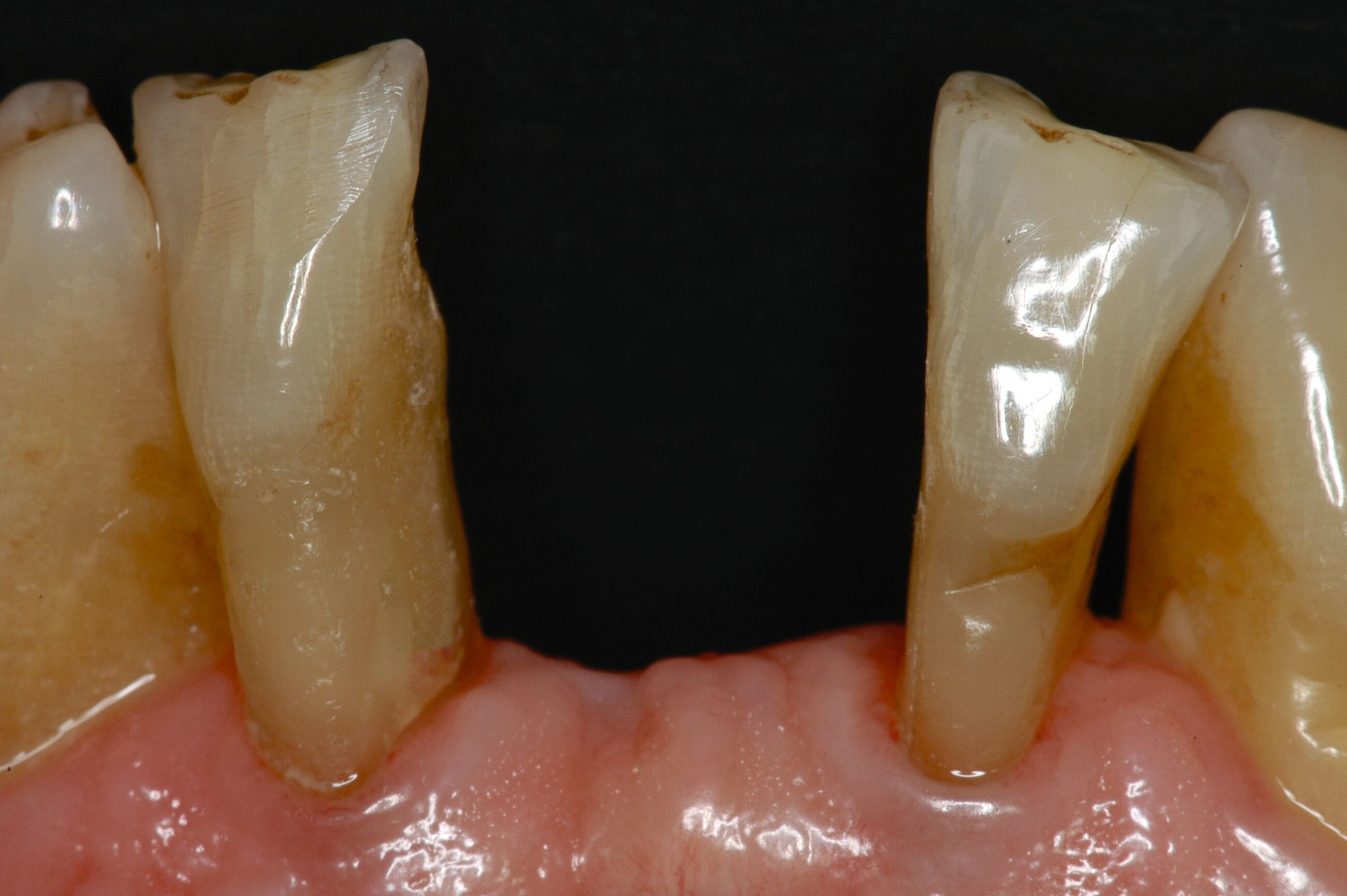
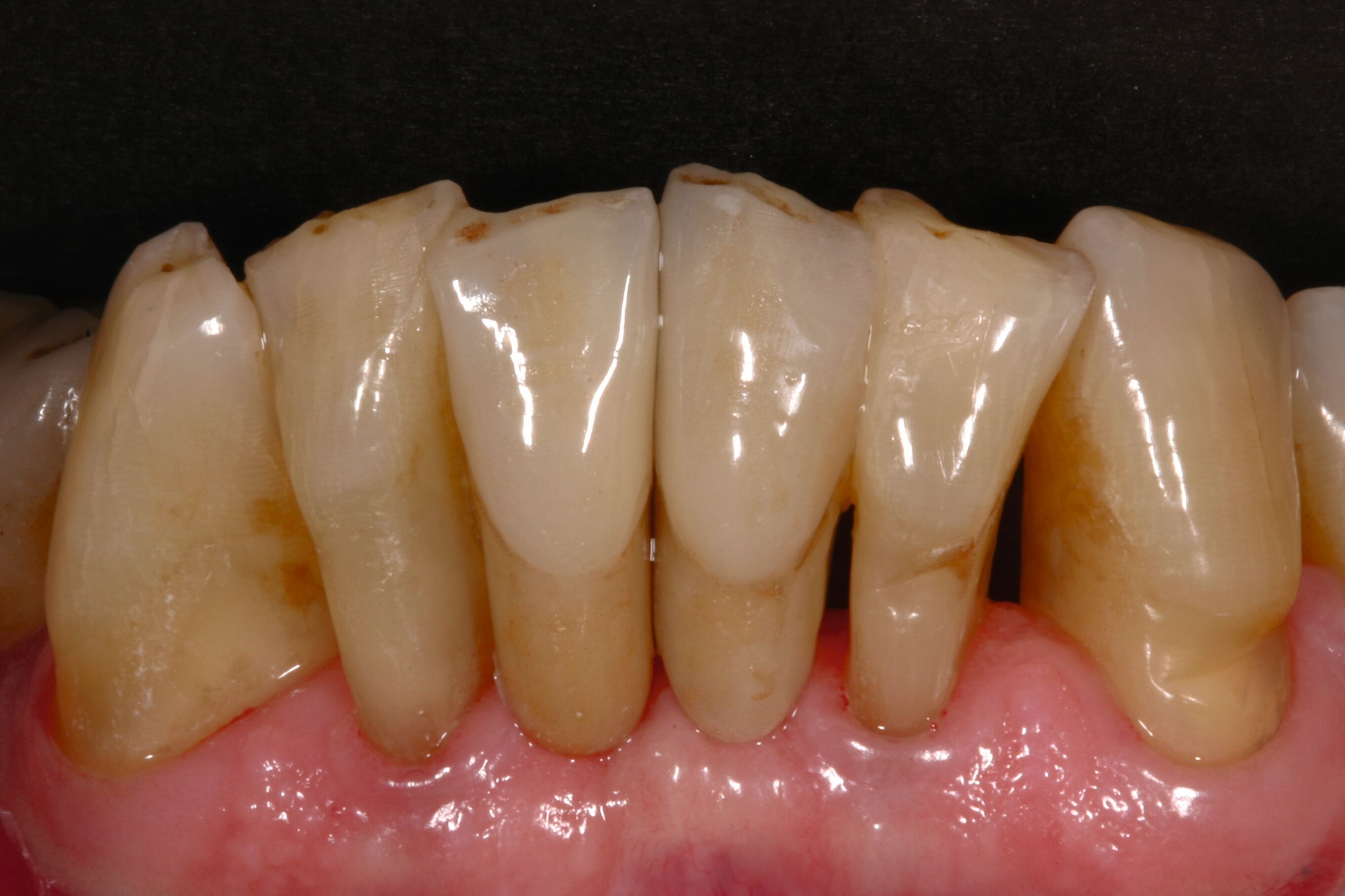
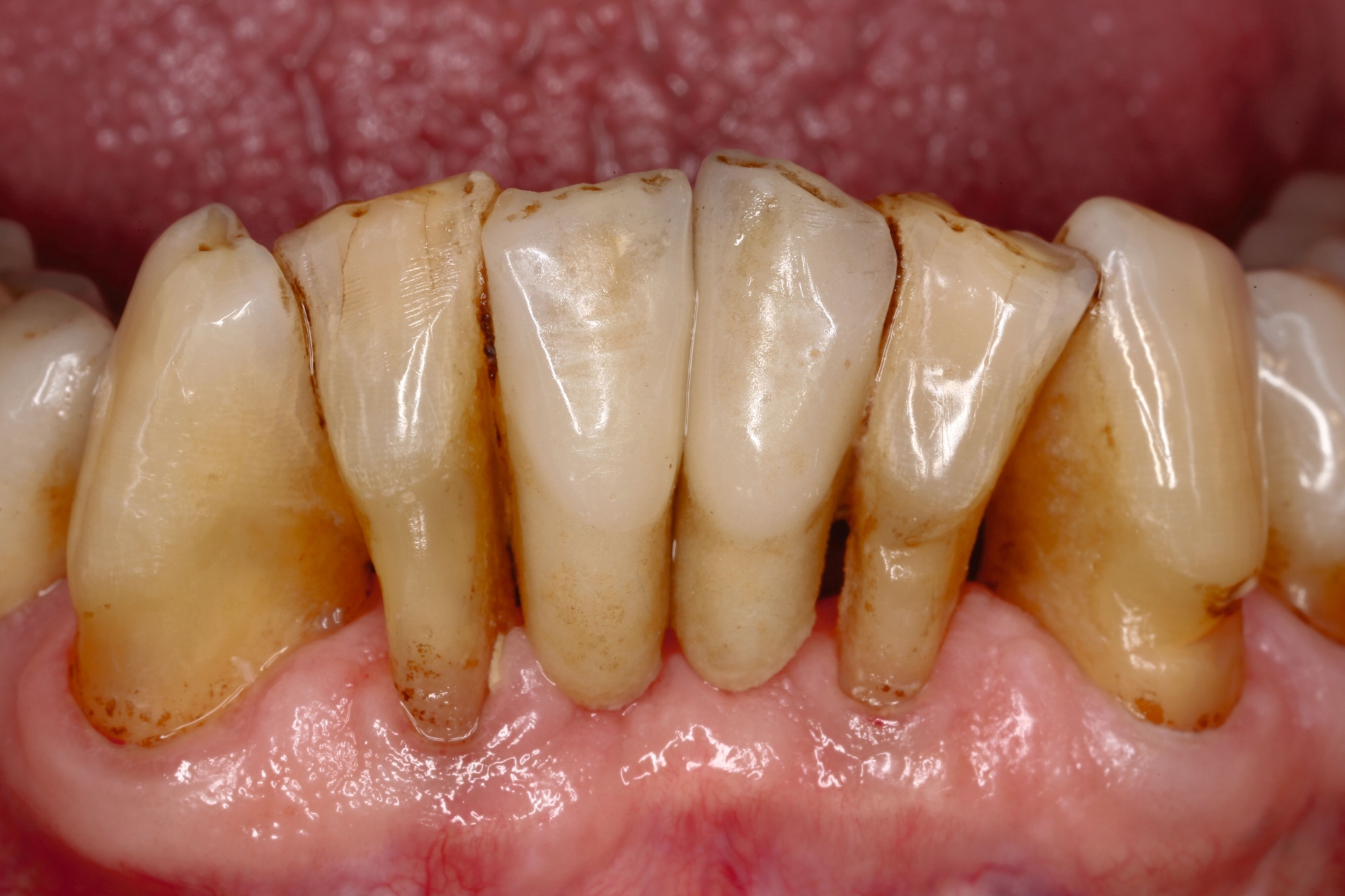
Ein Ersatz der Molaren war nicht erforderlich, da der Patient mit der verkürzten Zahnreihe seine Kaufunktion als ausreichend empfand. Aufgrund der erhöhten Beweglichkeit der Oberkieferfrontzähne, die die mundgesundheitsbezogene Lebensqualität stark beeinträchtigte, wurde eine adhäsive Schienung von Zahn 13 bis 21 durchgeführt. Dabei kam ein Polyethylen-Fasernetz (Ribbond, Seattle, USA) zum Einsatz (Abbildung 10). Zur Versorgung der Freiendsituation wurden zwei Implantate mit lokalem Knochenaufbau inseriert und mit implantatverankerten zementierten Einzelkronen versorgt. Die Frontzahnschaltlücke im Unterkiefer wurde mit zwei einflügeligen Adhäsivbrücken aus labial verblendeter 3Y-TZP-Zirkonoxidkeramik (Abbildungen 11 bis 13) geschlossen, die Schaltlücken regio 44 und 46 durch eine Anhängerbrücke, die von Zahn 47 bis Zahn 44 reichte (Abbildung 14).
Der Patient konnte über einen Zeitraum von mehr als 20 Jahren nachbeobachtet werden. In den ersten 14 Jahren stellte er sich jährlich in der Klinik zur unterstützenden Parodontitistherapie und Kontrolle der Restaurationen vor (Abbildung 15). Der parodontale Zustand konnte stabil gehalten werden und auch die prothetischen Versorgungen erwiesen sich komplikationsfrei.
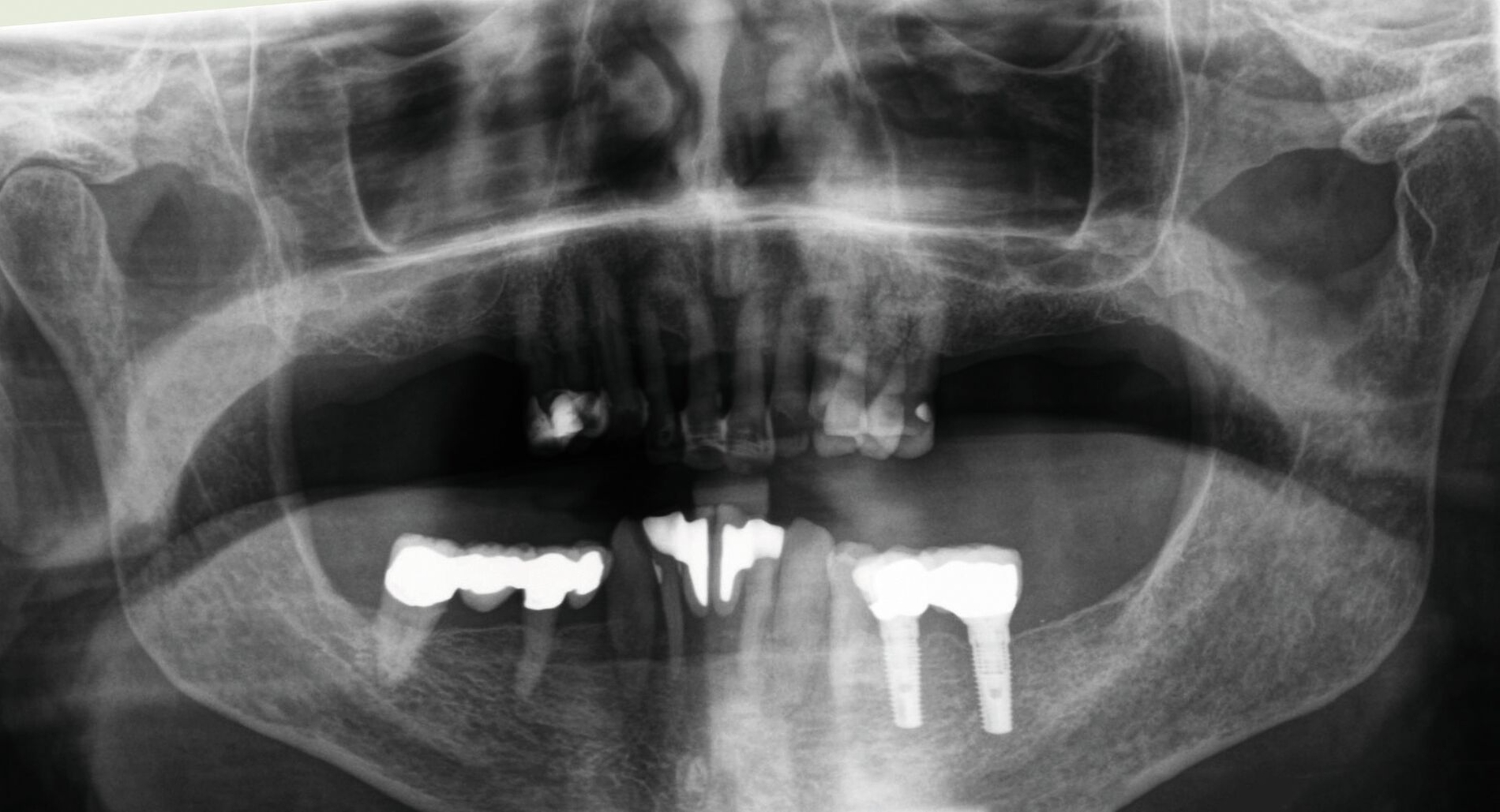
Danach wurde der Klinikbesuch für den inzwischen 83-Jährigen zu beschwerlich, und er wurde von einem wohnortnahen Zahnarzt betreut. Die von ihm 19 Jahre nach Eingliederung des Zahnersatzes angefertigte Panoramaschichtaufnahme dokumentiert die unveränderte prothetische Versorgung des Unterkiefers sowie die stabile Situation der verkürzten Zahnreihe im Oberkiefer (Abbildung 16). Für eine detaillierte Darstellung des Fallberichts wird auf die Originalpublikation verwiesen [Wolfart und Kern, 2024].
B) Kombiniert implantat- und zahngetragene herausnehmbare Versorgung
Auch wenn aufgrund der knöchernen Ausgangssituation Implantate im posterioren Bereich des Oberkiefers durchaus hätten inseriert werden können, wurde bei der Patientin bewusst die Entscheidung für eine Pfeilervermehrung in den Bereichen Eckzahn und erste Prämolaren getroffen (Abbildung 17). Die Patientin war bereits einige Jahre an eine abnehmbare Versorgung im Oberkiefer gewöhnt und hatte aufgrund einer rheumatoiden Arthritis eine jahrzehntelange Cortison-Anamnese sowie eine Einschränkung der manuellen Geschicklichkeit. Diese Faktoren sprachen für die erneute Versorgung mittels einer abnehmbaren Versorgung und einer Implantatinsertion im eher anterioren Bereich.
Die prothetische Versorgung erfolgte mittels Teleskopen auf dem natürlichen Pfeilerzahn 13 und den Implantaten 14, 23 und 24 (Abbildungen 18 und 19) sowie einer abnehmbaren zahn-implantatgestützen schleimhautgetragenen Prothese (Abbildungen 20 und 21). Die Patientin konnte über 20 Jahre nachuntersucht werden. Der parodontale Zustand erwies sich bei einem Nachsorgeintervall von anfangs sechs Monaten und danach mit unregelmäßigen Nachuntersuchungen – bedingt durch Alter und Anreise – als stabil. Der Zahn 13 musste aufgrund einer Sekundärkaries 2022 entfernt werden und die Prothese wurde anschließend erweitert. Bis zu diesem Zeitpunkt ergab sich prothetisch, bis auf eine Unterfütterung und Verblendungsreparatur, kein nennenswerter Nachsorgebedarf. Weitere Orthopantomogramme wurden in jüngerer Vergangenheit nicht erstellt, da dafür keine rechtfertigende Indikation vorlag.
Diskussion
Die aktuelle S3-Leitlinie zur Therapie von Patienten mit einem Falltyp 3 der Parodontitis Stadium IV gibt Empfehlungen für unterschiedliche klinische Situationen mittels verschiedener prothetischer Lösungen. Für die meisten Empfehlungen ist die Evidenzlage allerdings begrenzt, da nur wenige klinische randomisierte Studien zur prothetischen Versorgung teilbezahnter Patienten mit klarem Bezug zur Parodontitis Stadium IV vorliegen und noch Forschungsbedarf besteht [Gotfredsen et al., 2022; Montero et al., 2022]. Für zahn- und implantatgetragene Versorgungsformen mit strategischer Pfeilervermehrung, beispielsweise mit Doppelkronen oder Druckknopfsystemen, liegen auch länderspezifische Besonderheiten vor. So hat sich insbesondere die deutsche Leitliniengruppe sowohl bei Falltyp 3 als auch bei Falltyp 4 für offene Empfehlungen zur Nutzung kombiniert zahn-/implantatgetragener Konzepte eingesetzt.
Bei Patienten mit Parodontitis Stadium IV ist die Planung von Zahnersatz auf natürlichen Zähnen mit beziehungsweise ohne Implantate häufig eine Herausforderung. Dies insbesondere im Hinblick auf die langfristige Pfeilerprognose sowie die Tatsache, dass Implantate bei Patienten mit parodontalem Risikoprofil ein höheres Risiko für periimplantäre Komplikationen aufweisen [Ferreira et al., 2018]. Eine gute Hygienefähigkeit und die Erweiterbarkeit der Versorgung sind somit wichtige Aspekte und Grundforderungen. Die Kernfrage lautet bei diesen Patienten häufig: „Festsitzend oder herausnehmbar?“
Implantate können in beiden Versorgungsformen indiziert sein, parodontal vorgeschädigte Zähne unterstützen und so beispielsweise eine parodontal vorgeschädigte Front durch eine stabile posteriore Abstützung entlasten und somit deren Langzeitprognose verbessern. Weiterhin können das Patientenalter, patientenbezogene Faktoren, Patientenwünsche, die Vorgeschichte (schon länger abnehmbar versorgt?), die Prognose der verbleibenden Pfeiler, ästhetische Aspekte und auch die wirtschaftliche Situation die Entscheidung maßgeblich beeinflussen.
Bei festsitzenden Implantatversorgungen sind verschraubte Versorgungen aufgrund der geringeren biologischen Komplikationsrate sowie der vorhersagbaren Abnehmbarkeit im Fall von notwendigen parodontalen Interventionen empfehlenswert. Bei den bedingt abnehmbaren Versorgungen unter Zuhilfenahme von Implantaten findet in der Regel das Konzept der strategischen Pfeilervermehrung in Kombination mit teleskopierenden Versorgungen Anwendung [Fobbe et al., 2019; Kern et al., 2019; Rammelsberg et al., 2014]. Hier werden wenige Implantate in statische und biomechanische Schlüsselpositionen inseriert, um durch das Erzielen einer idealerweise quadrangulären – alternativ linear zum Kieferkamm verlaufenden rechtwinkligen Abstützungslinie – die Prothesenabstützung zu optimieren [Brandt et al., 2019; Hammächer et al., 2002].
Auf diesem Weg können parodontal vorgeschädigte Pfeiler durch die sekundäre Verblockung stabilisiert werden. Weitere Vorteile dieser abnehmbaren Teleskop-Prothesen sind die gute Hygienefähigkeit, die Erweiterbarkeit bei Pfeilerverlust, die Vermeidung von umfangreichen Augmentationen, die Möglichkeit mittels labialer Kunststoffschilder die Weichgewebe zu unterstützen sowie die Option zum nachträglichen Einarbeiten von Pfeilern. Die Entscheidung für die jeweilige Versorgungsform sollte immer eine den individuellen Faktoren folgende Therapieentscheidung sein und setzt eine vollständige Aufklärung des Patienten im Sinne einer „shared decision“ oder eines „informed consent“ voraus [Gross, 2012].
Koordination parodontaler und prothetischer Maßnahmen
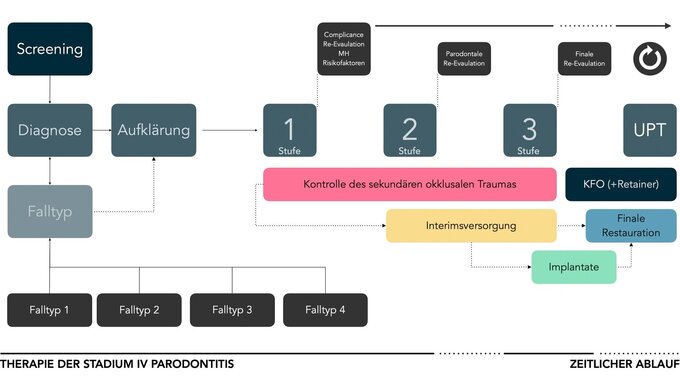
Sowohl die europäische als auch die deutsche Leitliniengruppe waren sich einig, dass das oberste Ziel stets der Zahnerhalt und die Vermeidung von Zahnersatz ist. Daher sollte vor Abschluss der ersten beiden Stufen der parodontalen Therapie versucht werden, die geschlossene Zahnreihe – sofern möglich – zu erhalten, bis eine definitive Planung der prothetischen Versorgung möglich ist. Die zeitliche Koordinierung parodontaler, prothetischer und implantologischer Maßnahmen ist bei Patienten mit Parodontitis Stadium IV von besonderer Bedeutung. Die Leitlinie stellt klar, dass die Planung des definitiven Zahnersatzes erst nach Durchführung der zweiten Stufe der parodontalen Therapie erfolgen sollte. Die Entscheidung über den Umgang mit prognostisch unsicheren Zähnen mit Pfeilerfunktion wird dabei allerdings nicht tiefer thematisiert.
Zusammenfassend lässt sich sagen, dass Patienten mit einer Parodontitis Stadium IV Falltyp 3 eine erhebliche Herausforderung an die zahnmedizinische Gesamtrehabilitation darstellen. Dies liegt an den zahlreichen notwendigen und sorgfältig aufeinander abzustimmenden Behandlungsphasen, den schwer vorhersehbaren Einzelzahnprognosen, der komplexen parodontalen Therapie sowie den vielfältigen möglichen prothetischen Versorgungskonzepten, die sorgfältig gegeneinander abgewogen werden müssen.
Die erfolgreiche Umsetzung erfordert nicht nur fachliches Können, sondern auch eine strukturierte Nachsorge in individuell abgestimmten Intervallen. Die hier vorgestellte Leitlinie mit ihren Empfehlungen bietet eine praxisnahe Entscheidungshilfe für die Rehabilitation dieser anspruchsvollen Patientenfälle. Dabei unterstreicht sie insbesondere die oft notwendige interdisziplinäre Zusammenarbeit verschiedener Spezialisten.
Abbildungen 9 bis 16 aus [Wolfart und Kern, 2024], mit freundlicher Genehmigung des Quintessenz Verlags
Literaturliste
Avila G, Galindo-Moreno P, Soehren S, Misch CE, Morelli T, Wang HL. 2009. A novel decision-making process for tooth retention or extraction. J Periodontol. 80(3):476-491.
Brandt S, Winter A, Weigl P, Brandt J, Romanos G, Lauer HC. 2019. Conical zirconia telescoping into electroformed gold: A retrospective study of prostheses supported by teeth and/or implants. Clin Implant Dent Relat Res. 21(2):317-323.
Caton JG, Armitage G, Berglundh T, Chapple ILC, Jepsen S, Kornman KS, Mealey BL, Papapanou PN, Sanz M, Tonetti MS. 2018. A new classification scheme for periodontal and peri-implant diseases and conditions - introduction and key changes from the 1999 classification. J Clin Periodontol. 45 Suppl 20:S1-S8.
Checchi L, Montevecchi M, Gatto MR, Trombelli L. 2002. Retrospective study of tooth loss in 92 treated periodontal patients. J Clin Periodontol. 29(7):651-656.
Cortellini P, Stalpers G, Mollo A, Tonetti MS. 2020. Periodontal regeneration versus extraction and dental implant or prosthetic replacement of teeth severely compromised by attachment loss to the apex: A randomized controlled clinical trial reporting 10-year outcomes, survival analysis and mean cumulative cost of recurrence. J Clin Periodontol. 47(6):768-776.
Enkling N, Thanendrarajah T, Mathey A, Janner S, Schimmel M, Abou-Ayash S. 2022. Soft Loading Protocol of Short Strategic Implants in Posterior Mandibles Supporting Removable Bilateral Free-End Prostheses: 1-year Results of a Prospective Cohort Study. Int J Prosthodont. 36:282–292.
Ferreira SD, Martins CC, Amaral SA, Vieira TR, Albuquerque BN, Cota LOM, Esteves Lima RP, Costa FO. 2018. Periodontitis as a risk factor for peri-implantitis: Systematic review and meta-analysis of observational studies. J Dent. 79:1-10.
Fobbe H, Rammelsberg P, Lorenzo Bermejo J, Kappel S. 2019. The up-to-11-year survival and success of implants and abutment teeth under solely implant-supported and combined tooth-implant-supported double crown-retained removable dentures. Clin Oral Implants Res. 30(11):1134-1141.
Gotfredsen K, Rimborg S, Stavropoulos A. 2022. Efficacy and risks of removable partial prosthesis in periodontitis patients: A systematic review. J Clin Periodontol. 49 Suppl 24:167-181.
Graetz C, Dorfer CE, Kahl M, Kocher T, Fawzy El-Sayed K, Wiebe JF, Gomer K, Ruhling A. 2011. Retention of questionable and hopeless teeth in compliant patients treated for aggressive periodontitis. J Clin Periodontol. 38(8):707-714.
Gross D. 2012. Ethik in der zahnmedizin. Ein praxisorientiertes lehrbuch mit 20 kommentierten klinischen fällen. Berlin: Quintessenz Verlag.
Hammächer C, Yildirim M, Hanisch O, Spiekermann H. 2002. Strategische pfeilerimplantate zur abstützung von herausnehmbaren teilprothesen oder teleskopierenden brücken. Quintessenz. 53(6):603-611.
Herrera D, Sanz M, Kebschull M, Jepsen S, Sculean A, Berglundh T, Papapanou PN, Chapple I, Tonetti MS, Participants EFPW et al. 2022. Treatment of stage iv periodontitis: The efp s3 level clinical practice guideline. J Clin Periodontol. 49 Suppl 24:4-71.
Kern JS, Hanisch O, Hammacher C, Yildirim M, Wolfart S. 2019. Telescopic crowns on implants and teeth: Evaluation of a clinical study after 8 to 12 years. Int J Oral Maxillofac Implants. 34(4):977-986.
Kern M. 2018. Adhäsivbrücken. Minimalinvasiv – ästhetisch – bewährt. Berlin: Quintessenz. McGuire MK, Nunn ME. 1996. Prognosis versus actual outcome. Iii. The effectiveness of clinical parameters in accurately predicting tooth survival. J Periodontol. 67(7):666-674.
Marotti J, Gatzweiler B, Wolfart M, Sasse M, Kern M, Wolfart S. 2019 Implant Placement under Existing Removable Dental Prostheses and the Effect on Follow-Up and Prosthetic Maintenance. J Prosthodont. 28:e752-e763.
Molinero-Mourelle P, Bischof F, Yilmaz B, Schimmel M, Abou-Ayash S. 2022. Clinical performance of tooth implant-supported removable partial dentures: a systematic review and meta-analysis. Clin Oral Investig. 26:6003-6014
Montero E, Molina A, Palombo D, Moron B, Pradies G, Sanz-Sanchez I. 2022. Efficacy and risks of tooth-supported prostheses in the treatment of partially edentulous patients with stage iv periodontitis. A systematic review and meta-analysis. J Clin Periodontol. 49 Suppl 24:182-207.
Mundt T, Heinemann F, Müller J, Schwahn C, Al Jaghsi A. 2023. Survival and stability of strategic mini-implants with immediate or delayed loading under removable partial dentures: a 3-year randomized controlled clinical trial. Clin Oral Investig. 27:1767-1779.
Papapanou PN, Sanz M, Buduneli N, Dietrich T, Feres M, Fine DH, Flemmig TF, Garcia R, Giannobile WV, Graziani F et al. 2018. Periodontitis: Consensus report of workgroup 2 of the 2017 world workshop on the classification of periodontal and peri-implant diseases and conditions. J Clin Periodontol. 45 Suppl 20:S162-S170.
Rammelsberg P, Bernhart G, Lorenzo Bermejo J, Schmitter M, Schwarz S. 2014. Prognosis of implants and abutment teeth under combined tooth-implant-supported and solely implant-supported double-crown-retained removable dental prostheses. Clinical Oral Implants Research. 25(7):813-818.
Sanz M, Herrera D, Kebschull M, Chapple I, Jepsen S, Beglundh T, Sculean A, Tonetti MS, Participants EFPW, Methodological C. 2020. Treatment of stage i-iii periodontitis-the efp s3 level clinical practice guideline. J Clin Periodontol. 47 Suppl 22(Suppl 22):4-60.
Wolfart S, Moll D, Hilgers RD, Wolfart M, Kern M. 2013. Implant placement under existing removable dental prostheses and its effect on oral health-related quality of life. Clin Oral Implants Res. 24:1354-9.
Wolfart S, Wolf K, Brunzel S, Wolfart M, Caliebe A, Kern M. 2016 Implant placement under existing removable dental prostheses and its effect on masticatory performance. Clin Oral Investig 20:2447-2455.
Wolfart S. 2023. Implantatprothetik – ein patientenorientiertes konzept. Berlin: Quintessenz Verlag.
Wolfart S, Kern M. 2024. Prothetische rehabilitation mit adhäsivbrücken eines patienten mit parodontitis stadium iv: Behandlungserfolg nach 20 jahren. . Implantologie. in press.